Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Costarricense de Cardiología
Print version ISSN 1409-4142
Rev. costarric. cardiol vol.3 n.1 San José Apr. 2001
TRABAJO ORIGINAL
Resumen
Anualmente se reportan alrededor de 350.000 casos de muerte cardíaca súbita (MCS) en Estados Unidos. Menos del 5% sobrevive a la MCS.
La taquicardia ventricular (TV) y la fibrilación ventricular (FV) secundarias a cualquier etiología cardíaca suelen ser la causa principal de MCS. Entre la población adulta, la cardiopatía isquémica es la etiología más frecuente, mientras que entre la población pediátrica y adulta jóven es variable su etiología.
En los últimos años se han evaluado algunos medicamentos para el manejo de la MCS: antiarrítmicos, y terapias invasivas como la ablación por radiofrecuencia de algunas arritmias y el implante de dispositivos como los cardiodesfibriladores (ICD). En Costa Rica se inició el manejo de la MCS con ICD a partir de abril de 1998. La experiencia nacional comprende de abril de 1998 hasta noviembre del 2000, con un total de ocho pacientes. Todos los pacientes tuvieron una indicación clase I (lineamientos del American Heart Association) para el implante del ICD, corroborado por estudio electrofisiológico (EEF): TV con MCS y TV/FV con MCS.
Se presenta la casuística de ocho pacientes, en donde se destaca el período promedio de seguimiento: 15,5 meses (rango de 5 a 31 meses). Durante dicho período, el 75% (6/8) se mantuvo vivo, hubo una mortalidad de 25% (2/8). De los pacientes fallecidos, uno tenía un ICD Guidant bicameral y el otro paciente, un ICD Medtronic bicameral. Las muertes se debieron a falla de bomba e infarto agudo del miocardio (IAM) extenso; ninguno fue por arritmia maligna. Se documentó que en el 37,5% (3/8) de los pacientes tuvo terapias del ICD en forma apropiada: un mismo paciente tuvo varias terapias por FV y TV en forma apropiada y una inapropiada por fibrilación atrial (FA), otro paciente tuvo terapia por TV y un tercer paciente por FV.
Los pacientes con MCS pueden ser tratados en forma efectiva y segura con ICD que disminuye el riesgo de muertes por arritmias malignas, no así las muertes cardiácas de otro origen y las muertes no cardiácas, tal y como se ha demostrado en grandes series reportadas en la literatura. El riesgo/beneficio debe de considerarse, ya que el factor económico es una limitante para el desarrollo de estas terapias.
Palabras clave
cardiodesfibrilador automático implantable; muerte cardíaca súbita; taquicardia ventricular; fibrilación ventricular.
Summary
Sudden cardiac death (SCD) strikes 350.000 people per year in the United States. Less than 5% survives SCD.
Ventricular tachycardia (VT) or fibrillation (VF) secondary to any cardiac etiology most often causes SCD. In adults, coronary artery disease is the most common etiology. In children and young adults, SCD is caused by other etiologies.
Recently, there are using some therapies for treating SCD: drugs, ablative therapy and devices such as implantable cardioverter-defibrillator (ICD).
In Costa Rica, we started control SCD with ICD since april, 1998. In our experience, we had eigth cases since that date until november, 2000. All of them had VT/FV with SCD, a class I for the implant of ICD (American Heart Association guidelines). We practiced electrophysiologic study before implant the ICDs.
The follow up period was 15,5 months (range 5-31). During follow up, 75% was alive, and 25% death because of heart failure and extensive acute myocardial infarction, none of them because of a malignant arrhythmia. One of these patients had a Medtronic device and the other one has had a Guidant. In 37,5% of cases, there was an appropiate discharge. One patient had more than one ICD discharge treating VT and FV and also one inappropiate discharge ( atrial fibrillation). The other two patients had appropiate discharge of their ICDs.
Patients with VT and VF with SCD can be treated efective and safely with an ICD therapy. It is well known that we can not treat other cardiac etiologies of SCD with and ICD. The cost/bennefit must be considered.
Key words
implantable cardioverter- defibrillator; sudden cardiac death; Ventricular tachycardia; ventricular fibrillation
Introducción
La muerte cardíaca súbita (MCS) se puede definir como "el cese de la vida por un evento cardíaco no violento ni traumático, el cual es inesperado, presenciado e instantáneo. Éste, ocurre dentro de pocos minutos después de un cambio abrupto en el estado clínico" (1).
Anualmente existen alrededor de 350.000 casos de MCS en Estados Unidos, con edad promedio de 65 años. Sin embargo, también los niños y los adultos jóvenes sufren de MCS.(2-3). Aunque menos del 5% sobrevive a la MCS, los sobrevivientes tienen un pronóstico a largo plazo bueno: el 83% sobreviven al cabo de un año, y el 57% a lo largo de 5 años (4).
La taquicardia ventricular (TV) y la fibrilación ventricular (FV) secundarias a cualquier etiología cardíaca suelen ser la causa principal de MCS. Durante las maniobras de reanimación cardiopulmonar (RCP), se ha documentado TV monomórfica sostenida (TVMS) en 62% de los casos, TV del tipo de "Torsades des Pointes" en 13% de los casos. En 8% se encontró FV y en el 17% restante, bradiarritmias (7).
En la población adulta, la cardiopatía isquémica es la etiología más frecuente, mientras que entre los niños y adultos jóvenes, la MCS suele ser el resultado de una cardiomiopatía hipertrófica, anomalías congénitas de las arterias coronarias, Síndrome de QT largo, Síndrome de Brugada, preexcitación ventricular, miocarditis, displasia arritmogénica del ventrículo derecho o por el Síndrome de Marfan. El diagnóstico correcto puede ser difícil, ya que no siempre se dispone de un trazo de electrocardiograma (ECG) al momento del evento ni de una correlación anatomopatológica.
El éxito de la sobrevida a la MCS dependerá del tiempo transcurrido para aplicar las maniobras de RCP (5-6) La identificación de los factores de riesgo para sufrir una MCS es de gran importancia ya que ésta se puede prevenir con fármacos y mediante algunos procedimientos no farmacológicos. En los últimos años se han evaluado la aspirina, los beta bloqueadores y la amiodarona entre otros fármacos que pueden coadyuvar a prevenir la MCS. Otro tipo de terapias invasivas como la ablación quirúrgica o por radiofrecuencia de algunas arritmias y el implante de dispositivos como los cardiodesfibriladores (ICD) han demostrado una mayor sobrevida para este grupo de pacientes (6)
Materiales y métodos
Se eligieron pacientes que tuvieran una indicación clase I para el implante de ICD según los lineamientos de la Sociedad Cardiológica Norteamericana (American Heart Association).(Tabla I )

Clase I: Acuerdo global en cuanto al tratamiento; Clase II: Condiciones en las cuales existen opiniones divergentes en cuanto al tratamiento, II a: Balance de las opiniones están a favor del tratamiento, IIb: Balance de las opiniones están en contra del tratamiento; Clase III: Acuerdo general en donde la terapia está contraindicada; Nivel de evidencia: terapia basada en la evidencia A: terapia que se basa en múltiples estudios clínicos randomizados y una población grande, B: terapia que se basa en menos estudios y poblaciones menores, C: terapia que se basa en el consenso de las opiniones de expertos en la materia y no en estudios clínicos; MCS: muerte cardíaca súbita; TVS/TVNS: taquicardia ventricular sostenida/ no sostenida; FV: fibrilación ventricular; EEF: estudio electrofisiológico; IAM: infarto agudo del miocardio; NYHA: Clasificacicón de New York Heart Association.
* Gregoratos G. et al ACC/AHA Guidelines for implantation of cardiac pacemakers and antiarrhythmia devices Criculation 1998; 97:1325-1335Previa sedación con propofol y/ó midazolam endovenoso asociado a anestesia local con lidocaína a nivel infraclavicular izquierda y bajo técnica aséptica y antiséptica en dicha zona, se realizó una incisión de 8 cms de longitud desde piel y se disecó por planos el tejido celular subcutáneo hasta la fascia del músculo pectoral o a nivel submuscular, dependiendo de la contextura del paciente. Cuando el dispositivo a implantar fue bicameral se procedió a puncionar por técnica de Seldinger la Vena Cefálica izquierda y a la Vena Subclavia Izquierda, cuando no se logró tomar las vías a primer intención, se procedió a la disección de éstas. Bajo control fluoroscópico se introdujeron dos guías metálicas en ambas venas y se avanzó el cable-electrodo de fijación pasiva ventricular y posteriormente el cable-electrodo de fijación activa atrial. Se realizaron las mediciones de los umbrales agudos de ambos cables-electrodos, tanto para función anti-bradicardia (función de marcapaso) como anti-taquicardia (función de cardioversión y desfibrilador). Una vez obtenidos parámetros adecuados en función de marcapaso como de cardiodesfibrilador se procedió a realizar un máximo de tres descargas exitosas con el ICD, cada vez con menores umbrales de choque, hasta llegar al mínimo requerimiento de energía en joules ( Figura 1). Posteriormente, se fijaron los cables-electrodos y el generador del ICD y se cerró por planos hasta llegar a piel. Cuando el dispositivo a implantar fue unicameral, se procedió a realizar la misma técnica, con sólo un abordaje venoso y utilizando solamente un cable-electrodo para el ventrículo.
Los pacientes se observaron durante 24 horas intrahospitalariamente, después de lo cual se les dio el alta con la indicación del retiro de los hilos de sutura a los 8 días posteriores al implante y con seguimientos periódicos cada 2 meses y en caso necesario.
Resultados
Se incluyeron ocho pacientes que acudieron a la Clínica de Arritmias entre abril de 1998 a noviembre del 2000 y que tuvieron indicación clase I para el implante de un ICD.
Un implante se realizó en el Hospital Calderón Guardia (HCG) y el resto en el Hospital Clínica Bíblica (HCB), San José, Costa Rica.
En la tabla II se resumen los datos clínicos de los ocho pacientes a quienes se les implantó un ICD. El período promedio de seguimiento fue de 15,5 meses (rango de 5 a 31 meses) a partir de abril de 1998 hasta noviembre del 2000.
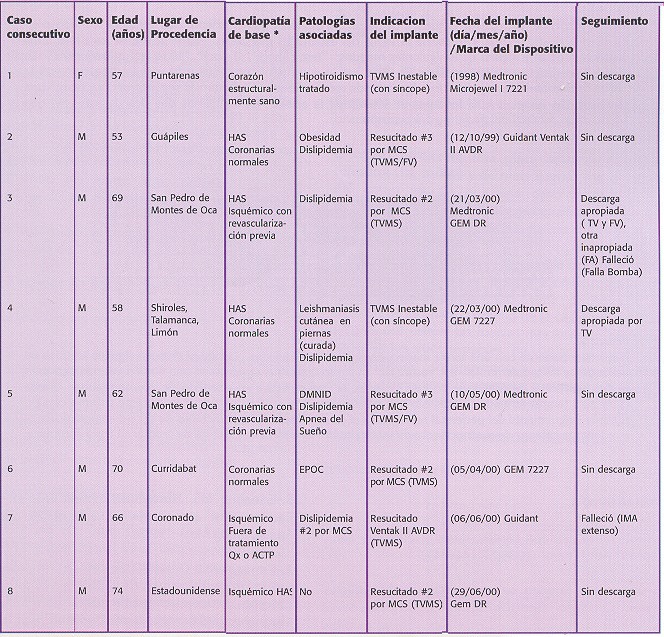
F:femenino, M: masculino, HAS: Hipertensión arterial sistémica, Qx: quirúrgico, ACTP: angioplastía, DMNID: Diabetes Mellitus no insulino dependiente, EPOC: Enfermedad Pulmonar Obstructiva Crónica, TVMS: Taquicardia ventricular monomórfica sostenida, MCS: Muerte cardíaca súbita, FV: fibrilación ventricular, TV: taquicardia ventricular, FA: fibrilación atrial, IMA: infarto del miocardio agudo
* Todos los pacientes tuvieron una fracción de eyección mayor o igual a 40% (control por ecocardiografía y ventriculografía)
La distribución de la población por sexo fue del 87,5% (7) masculino, con edad promedio de 63,6 años (rango 53-74). El 87,5% (7) de los pacientes es costarricense, de este grupo, el 57 % (4 de 7) radica en San José, el 28,5% (2 de 7) en Limón y el 14,5% en Puntarenas.
De acuerdo a la evaluación clínica cardiológica y otros estudios complementarios (ecocardiograma, ventri-culografía y coronariografía), se detectó que el 25% (2/8) de los pacientes tenía un corazón estructuralmente sano y el 100% de la población tuvo una fracción de eyección del ventrículo izquierdo mayor o igual a 40%; mientras que el 62,5% (5/8) era portador de cardiopatía hipertensiva y en forma concomitante un 50% (4/8) tenía cardiopatía isquémica con compromiso de las arterias coronarias epicárdicas. En el 62,5% (5/8) de los casos se detectó dislipidemia como otra entidad asociada.
Los implantes se realizaron siguiendo la técnica descrita. No hubo complicaciones en ningún implante.
Previa colocación del ICD se realizó un EEF, encontrándose:
• TV inestable 25% (2/8)Los dispositivos utilizados fueron de las marcas Medtronic y Guidant. Se utilizaron seis ICD marca Medtronic (unicamerales y bicamerales) y dos ICD marca Guidant (bicamerales). Los electrodos utilizados para los ICD fueron de fijación activa a nivel atrial y pasiva a nivel ventricular, con esteroide en la punta.
• Resucitados de MCS por TV 50% (4/8)
• Resucitados de MCS por TV/FV 25% (2/8)
Durante el período de seguimiento, el 75% (6/8) se mantuvo vivo, hubo una mortalidad de 25% (2/8), un paciente tenía un ICD Guidant bicameral y el otro, marca Medtronic bicameral. Las muertes se debieron a falla de bomba e IAM extenso; ninguno fue por arritmia maligna.
Se documentó que en el 37,5% (3/8) de los pacientes hubo una terapia de descarga del ICD en forma apropiada, un mismo paciente tuvo varias terapias por FV y TV en forma apropiada y una inapropiada por FA (Figura 2), otro paciente tuvo terapia apropiada por TV y el tercer paciente la tuvo por FV en forma apropiada.
Discusión
La prevención de la MCS puede ser primaria o secundaria. El término secundario se aplica al paciente que ha sobrevivido a un PCR. La prevención primaria se aplica en el paciente que aún no ha presentado eventos arrítmicos malignos, pero que tiene marcadores de alto riesgo para sufrir de MCS como son: fracción de eyección del ventrículo izquierdo baja, TV inducible, electrocardiograma de alta resolución anormal.
Con el efecto de prevenir la MCS se utilizan fármacos antiarrítmicos guiados por EEF o grabación Holter o administrados en forma empírica. También se usan terapias no farmacológicas, como la ablación quirúrgica o percutánea y el implante de ICD. Tanto los fármacos como la ablación persiguen suprimir la aparición espontánea o inducida de TV/FV mientras que el ICD aborta los episodios una vez aparecidos; por lo cual una combinación del ICD con antiarrítmicos o con ablación es una terapia razonable. El uso de otros antiarrítmicos versus amiodarona evidencia una mejoría en la sobrevida. El uso empírico de amiodarona no reduce el riesgo de mortalidad al ser comparado contra el ICD.
En la prevención primaria como la secundaria, el ICD ha demostrado mayor sobrevida que cualquier fármaco antiarrítmico guiado por EEF, Holter o en forma empírica.
Se ha encontrado recurrencia de MCS del 1%-2% anualmente después del implante del ICD, comparado con recurrencias del 15%-25% sin el ICD (8).
Los ICD se han utilizado para la prevención primaria y secundaria de MCS. Se sabe que la sobrevida de los pacientes que han sufrido MCS y tienen un ICD, depende en gran parte de la función del ventrículo izquierdo; aquellos pacientes con una fracción de eyección del ventrículo izquierdo (FEVI) menor o igual al 30% tienen una sobrevida menor al compararse con aquellos con FEVI mayor. El ICD se usa como prevención primaria de MCS en aquellos pacientes con enfermedad coronaria con TVNS que han sufrido un infarto previo y tienen una disfunción del ventrículo izquierdo; ya que tienen una mortalidad estimada de 30% a los dos años. La mitad de estas muertes son debidas a arritmias malignas. En esta población "ideal" para recibir la terapia con ICD se tiene que optimizar la terapia anti-isquémica, incluyendo a los b-bloqueadores y la amiodarona. Los reportes que indican el uso indiscriminado de ICD para los pacientes con alto riesgo de MCS que serán sometidos a revascularización coronaria no han revelado una mejoría significativa en la sobrevida. No todos los pacientes son "aptos" para recibir estas terapias, tal y como se señala en la Tabla I (8) .
En la actualidad se han mejorado los riesgos del implante del ICD, la longevidad de los mismos, síntomas relacionados con las recurrencias de las arritmias, calidad de vida del paciente, el diagnóstico y manejo de las terapias de choque inadecuadas. Aún más, el ICD ha evolucionado de ser un dispositivo no programable de corta duración que requería de toracotomía para ser un pequeño dispositivo multiprogramable con electrodos e insersión preferiblemente percutánea, capaz de dar terapia para bradicardia y taquiarritmias (8).
En nuestra experiencia, la población objeto del implante con ICD coincidió con la reportada en varios estudios multicéntricos randomizados: la mayoría de los pacientes fue del sexo masculino, con cardiopatía isquémica de base y edad promedio de 63,6 años.Los dos pacientes referidos de la zona atlántica tenían como denominador común hipertensión arterial sistémica con arterias coronarias angiográficamente normales. Por el sitio de procedencia se les descartó Enfermedad de Chagas como etiología de su arritmia maligna.
Los pacientes que radican en la meseta central tuvieron mayor acceso a los servicios médicos de RCP. Además, el cuerpo médico está mucho más permeable a las nuevas terapias. Estos hechos explican que refieran a los enfermos con arritmias malignas para un control estrecho en la clínica de arritmias que hemos implementado.
Estos dispositivos tienen un alto costo, aún en países de primer mundo, con cifras aproximadas que varian desde los 10 mil hasta los 30 mil dólares americanos, según las funciones multiprogramables que tengan. En los pacientes debidamente seleccionados, la terapia con ICD tiene un costo/efectividad que es comparable a otras terapias no cardiológicas mundialmente aceptadas, como es el caso de los programas de hemodiálisis. En un análisis preliminar de un estudio clínico randomizado (8) , se indica que en este grupo de pacientes, el implante del ICD tienen una relación costo/efectividad de $ 27 mil dólares por año de sobrevida alcanzada en Estados Unidos.
De los ocho casos implantados en nuestro país, tres dispositivos fueron donados. Dos de ellos por la casa Guidant y uno por la casa Medtronic. Sólo uno de los pacientes, a través de una aseguradora extranjera fue capaz de costearse por sí mismo el dispositivo, en los otros casos, fue a través del Seguro Social que se realizó el implante.
Conclusiones
1.- El uso del ICD en la prevención primaria y secundaria, asociado al uso de amiodarona y un tratamiento anti-isquémico óptimo ha demostrado tener una mayor sobrevida para los pacientes en riesgo de MCS o los rescatados de MCS.
2.- Los pacientes con MCS pueden ser tratados en forma efectiva y segura con ICD para prevenir muertes por arritmias malignas, no así, por muertes cardíacas de otro origen o muertes no cardíacas.
3.-En Costa Rica ya es un hecho el uso del ICD como terapia coadyuvante para la prevención secundaria de MCS, se debe de hacer mayor concientización por parte de las autoridades y personal médico para su uso en la prevención primaria de MCS.
4.-Existen lineamientos para el implante de ICD que tienen aceptación mundial; los cuales, idealmente, deberíamos seguir como parte de las políticas de salud nacional.
5.-Hasta la fecha, en Costa Rica, el factor económico ha sido una limitante para el uso del ICD.

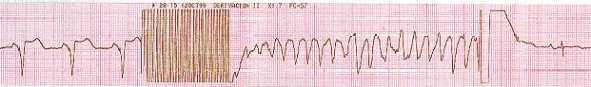
Figura 2: Trazo de un paciente con una terapia inadecuada del cardiodesfibrilador. Cuando el dispositivo siguió los algoritmos de validación de las taquiarritmias, éste "reconoció" un fibrilo-flútter atrial rápido como una fibrilación ventricular; causando la descarga para la desfibrilación con casi 35 Joules, la cual es efectiva en el sentido de interrumpir la arritmia. Queda claro que la terapia es inadecuada puesto que no interrumpió una arritmia ventricular maligna. Este problema se corrigió durante el seguimiento del paciente al reprogramar el cardiodesfibrilador con funciones de taquicardias supraventriculares y redefinir los criterios de reconocimiento de las taquiarritmias ventriculares, además de readecuar su terapia antiarrítmica.
BIBLIOGRAFIA:
1.-Roberts W: Sudden cardiac death: Definitions and causes. Am J Cardiol 1986;57:1410-1413 [ Links ]
2.-Gillum RF: Sudden coronary death in the United States. Circulation 1989;79:756-765 [ Links ]
3.-Wellens HJJ, Lemerry R, Smeets JL, et al.: Sudden arrhythmic death without overt heart disease. Circulation 1992;85 [ suppl I ]:I-92-97 [ Links ]
4.-Cobb LS, Weaver WD, Fahrenbruch CE, et al.: Community-based interventions for sudden cardiac death: Impact, limitations, and changes. Circulation 1992;85 [ suppl I ]:I-98-102 [ Links ]
5.-Eisenburg MS, Horwood BT, Cummnins RO, et al.: Cardiac arrest and resuscitation: a tale of 29 cities. Annals Emerg Med 1990;19:179-186 [ Links ]
6.-Cummins RO, Ornato JP, Thies WH, et al.: Improving survival fron sudden cardiac death: The "chain of survival concept: A statement for health professionals from the Advanced Cardiac Life Support Committee and the Emergency Cardiac Care Committee, American Heart Association. Circulation 1991;83:1832-1847. [ Links ]
7.-Bayés de Luna A. Underlying arrthmia of sudden cardiac death. Am Heart J. 1989;117:151-159. [ Links ]
8.-Gregoratos G. et al ACC/AHA Guidelines for implantation of cardiac pacemakers and antiarrhythmia devices Circulation 1998;97:1325-1335 [ Links ]
*Correspondencia: Drs. Flory Cruz Cruz, Vivien Araya Gómez, Oswaldo Gutiérrez Sotelo. Clínica de Arritmias, San José, Costa Rica. E mail: fvcruz@sol.racsa.co.cr
Apdo. postal 72-6100 C.Colón. Tel/Fax: (506) 255-0505














