Introducción
Dentro de los modelos actuales de predicción pronóstica en pacientes oncológicos terminales, una de las escalas más importante es el Palliative Prognostic Score (PaP Score) o Índice Pronóstico de Supervivencia, cuya elaboración ha sido muy rigurosa y se ha validado en diferentes medios7,10.
Como parte de su aplicación e interpretación se requiere valorar la existencia de disnea y anorexia, hacer estimación clínica subjetiva medida en intervalos de dos semanas y disponer de un hemograma8,9. Los parámetros que evalúa la puntuación de cada uno de ellos, se han obtenido de un largo proceso de aplicación en grandes población de pacientes para su validación 7,8,9,10.
El PaP Score indica las probabilidades de supervivencia a un mes, estratificando a los pacientes en tres grupos: grupo A (0 a 5,5 puntos) con más del 70% de probabilidades, el grupo B (de 5,6 a 11,1 puntos) con el 30-70% de probabilidades de sobrevivir en un mes, y el grupo C (de 11,1 a 17,5 puntos) con menos del 30% de probabilidades de sobrevivir en un mes20.
La Asociación Europea de Cuidados Paliativos, en sus recomendaciones sobre el pronóstico, ha calificado al PaP Score como el sistema más fácilmente disponible entre los que incluyen varios factores pronóstico22.
La escala PaP Score ha sido criticada porque no incluye el síntoma de delirium, que tiene importancia pronóstica probada en otros estudios. Para evaluar el impacto de este síntoma en la escala, se realizó un estudio cohorte de 361 pacientes oncológicos en fase terminal, de 14 centros Italianos, se revisó la aplicación de la escala sugiriendo que la modificación del PaP Score no era necesaria, ya que aunque mostró mejor (pero “ligero”) desempeño, requiere su aplicación por una persona entrenada en el algoritmo de CAM (Confusion Assessment Method), con el cual no están familiarizados los oncólogos o paliativistas 24,26,27.
Otras controversias que surgen del uso de PaP Score son el hecho de que incluye la estimación clínica subjetiva, y que esto puede reducir objetividad al puntaje, por lo cual se recomienda que la estimación clínica se utilice en combinación de otros parámetros objetivos24.
Otras críticas que se han generado es que la escala requiere una muestra de sangre para analizar, sin embargo, los análisis de laboratorio deben de manejarse como parte de la rutina en la práctica clínica, por supuesto no son prácticos cuando la muerte está cerca, o los pacientes se niegan24.
En general, el Índice Pronóstico de Supervivencia o PaP Score es exacto en predicción pronóstica de pacientes oncológicos terminales.
El objetivo del presente estudio fue determinar si esta escala se puede utilizar en Costa Rica como parte de la rutina diaria de la consulta de cuidados paliativos como índice pronóstico.
Material y métodos
La población de estudio consistió en los pacientes oncológicos referidos por primera vez al Centro Nacional de Control del Dolor y Cuidados Paliativos. El número total de los participantes fue de 100 pacientes.
Una vez recolectada la información se digitó en una base de datos de Excel. Los datos se procesaron en el paquete estadístico SPSS versión 20.
Se realizó una descripción de todas las variables, para las que se obtuvo las frecuencias absolutas y relativas. Para las variables cuantitativas además se calcularon las medidas de tendencia central y dispersión. Se realizaron cruces de variables entre el Grupo de Riesgo, la Estimación Clínica y la probabilidad de sobrevivencia; también entre el Grupo de Riesgo y la Estimación Clínica.
Los resultados de las comparaciones de variables se sometieron a pruebas de significancia estadística, realizando comparación de porcentajes con la prueba de Chi-Cuadrado, bajo la hipótesis nula de independencia. Para la comparación de promedios se utilizaron la prueba no paramétrica de Kruskal Wallis o la paramétrica T de Student según fuera la distribución de la variable en cuestión.
Se calculó el coeficiente de correlación de Spearman entre la Estimación Clínica y el Grupo de Riesgo. Se valoró la validez del Grupo de Riesgo con test diagnóstico para predecir la probabilidad de morir, para ello se obtuvo la sensibilidad y especificidad y los valores predictivos.
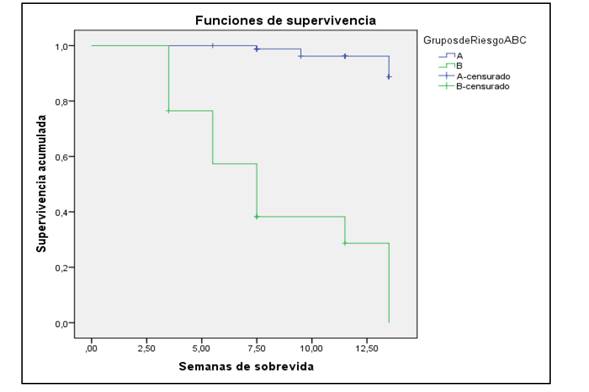
Se realizó el análisis de sobrevivencia utilizando el método de Kaplan Meyer, se obtuvo el gráfico de sobrevivencia acumulada y se comparó la media de sobrevivencia según grupo de riesgo utilizando la prueba de Long Rank de Mantel Cox para su comparación. Se utilizó como tiempo de sobrevivencia una aproximación de la Estimación Clínica, esto porque el dato se recolectó agrupado, por lo que se optó por utilizar el punto medio del rango. En todos los análisis se consideró significativo a un nivel de confianza <0,05.
Resultados
Se estudiaron 100 pacientes, donde predominó el sexo masculino con el 54% de los pacientes. La edad de los pacientes varió de 15 a 92 años, con una edad promedio 67,1 años y 13,9 de desviación estándar (Ver Figura 1):
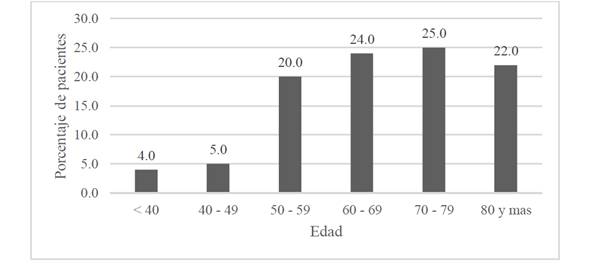
Figura 1 Edad de los pacientes oncológicos referidos al Centro Nacional de Control del Dolor y Cuidados Paliativos, mayo-junio, 2015.
El cáncer gástrico fue la patología más prevalente entre los pacientes, seguido por hígado, páncreas y vía biliar, con un 12% y 11% respectivamente (Ver Figura 2)
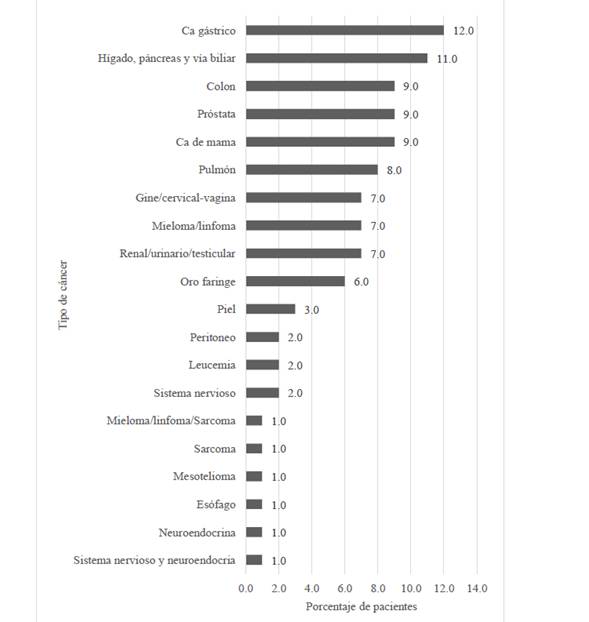
Figura 2 Tipo de cáncer en los pacientes referidos por primera vez al Centro Nacional de Control del Dolor y Cuidados Paliativos, mayo-junio, 2015.
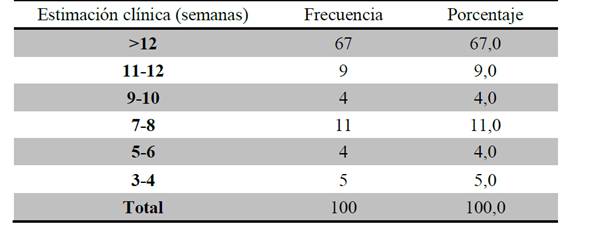
La disnea estuvo presente en el 23% de los pacientes. La anorexia se encontró en el 56% de los pacientes estudiados. A la mayoría de los pacientes se les hizo una estimación clínica mayor a 12 semanas. (Ver Tabla 1).
Tabla 1 Tipo de cáncer en los pacientes referidos por primera vez al Centro Nacional de Control del Dolor y Cuidados Paliativos, mayo-junio, 2015.
La mayoría de los pacientes mostraron valores de leucocitos totales menores a 8.500. Se encontró un 49% de pacientes con porcentaje de linfocitos mayores a 20, seguido por un 20% de pacientes con valores entre 12 a 19. La mayoría de los pacientes 83% fueron clasificados en el grupo A. Un 17% de los pacientes en el grupo B y ningún paciente en el grupo C. El 79% de los pacientes mostró un sobrevida mayor al mes. (Ver tabla 2).
Tabla 2 Sobrevida real a 1 mes de los pacientes oncológicos referidos por primera vez al Centro Nacional de Control del Dolor y Cuidados Paliativos, mayo-junio. 2015.

La tasa de mortalidad de los pacientes clasificados con Riesgo A fue del 9,6%. Mientras la tasa de mortalidad de los pacientes clasificados en Riesgo B fue de 76,5%. Esta diferencia de tasas de mortalidad es estadísticamente significativa (p < 0,01).
Analizando la clasificación de riesgo como un test diagnóstico para predecir mortalidad a un mes, muestra un sensibilidad del 61,9% (13/21), especificidad del 94,9% (75/79). Valor predictivo positivo 76,5% (13/17) y valor predictivo negativo 90,4% (75/83).
La estimación clínica guarda relación estadísticamente significativa (p < 0,01) con la probabilidad de morir, entre menor fue la estimación clínica la tasa de mortalidad fue mayor. (Ver Figura 3)
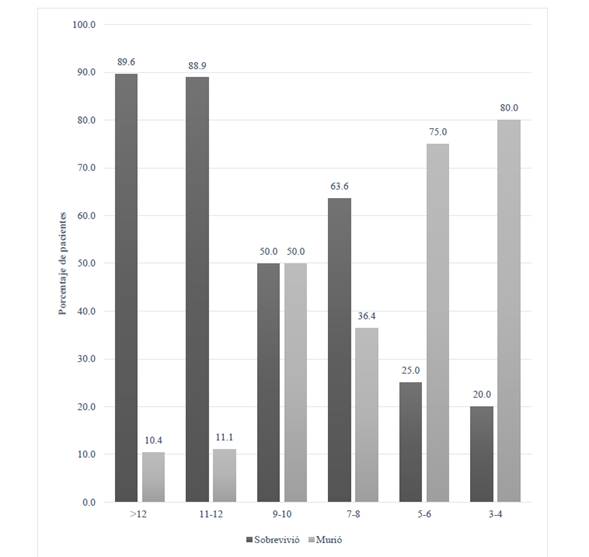
Figura 3 Estimación clínica según sobrevida de los pacientes oncológicos referidos por primera vez al Centro Nacional de Control del Dolor y Cuidados Paliativos, mayo-junio, 2015.
La estimación clínica se relaciona de manera significativa (p < 0,01) con el Grupo de Riesgo. En el grupo A la mayoría de los pacientes tuvieron estimaciones de sobrevivencia mayores a 12 semanas. Mientras en el Grupo B, los pacientes se ubicaron en mayor proporción con estimaciones menores a 7 semanas. Se puede afirmar que existe una importante correlación entre la estimación clínica y el grupo A o B = 0,6 (Coeficiente de Spearman, p < 0,01).
El análisis de sobrevida muestra una media de sobrevivencia de 12,5 semanas. El análisis de la media de sobrevida entre los dos grupos de riesgo, mostró una media de sobrevivencia de 12,3.
Discusión
La población de estudio consistió en cien individuos, de los cuales cuarenta y seis fueron mujeres y cincuenta y cuatro hombres, cuyo promedio de edad fue 67.1 años. El grupo de edad con mayor peso porcentual fue el de 70 a 79 años representando una cuarta parte de los pacientes, a su vez, lo anterior atribuible al aumento porcentual de expectativa de vida del costarricense, quien actualmente, es de 79,7 años (INEC, 2012)28.
Enfatizando en las neoplasias de mayor prevalencia en el estudio, el cáncer gástrico, seguido por neoplasias de hígado y vía biliar (tracto gastrointestinal), además de mama y próstata son las más frecuentes, tal y como coincide en el reporte nacional de mortalidad por los tumores malignos más frecuentes en Costa Rica, tanto en hombres como en mujeres, el tumor de mayor mortalidad es el cáncer gástrico, seguido por mama y cérvix en mujeres, y pulmón y próstata en hombres31.
Dentro de las particularidades de la escala PaP Score, se menciona a la disnea como un factor de riesgo de mortalidad anunciada. La disnea en este caso estuvo presente en el 23% de los pacientes, es evidente que la disnea es uno de los síntomas que más afectan la calidad de vida de los pacientes con cáncer33. Los pacientes con neoplasias experimentan disnea con aumento en su prevalencia e intensidad al acercarse la muerte34, por tanto la importancia de este síntoma, es no solo el detectarse y saber que es frecuente en los pacientes con cáncer, sino lograr un adecuado manejo en el momento del diagnóstico interviniendo en el mejoramiento de la calidad de vida.
Otro de los factores que se toman en cuenta en la escala es el de la anorexia, que se encontró en un 56% de los pacientes estudiados, quiere decir que más de la mitad de los casos presentaron anorexia. El síndrome anorexia-caquexia, es el síndrome paraneoplásico multiorgánico sistémico más frecuente en el cáncer35. Por ejemplo en España en el estudio NUPAC, sobre prevalencia de malnutrición en pacientes con cáncer, se detectó que el 52% de los pacientes estudiados presentaban malnutrición36, dato que no se aleja de la realidad de este estudio.
La estimación clínica subjetiva, es la estimación que el médico que valora al paciente puede plantear, como estimación de sobrevida, a la mayoría de los pacientes del estudio se les hizo una estimación clínica mayor a doce semanas, tal y como se ha mencionado antes, existen muchos trabajos sobre la correlación entre la impresión clínica y la supervivencia16,17,18, todos establecen que la impresión clínica es un parámetro de utilidad limitada en la práctica asistencial, cargado de subjetividad, con alta tendencia a sobrestimar, por lo que la impresión clínica del profesional no debe utilizarse como única herramienta, no debe desestimarse, sino debe tomarse en cuenta y mejorarse con la mezcla de otros parámetros y escalas pronósticas.
El índice de Karnofsky, es una escala que mide el estado funcional en cáncer, se utilizó por primera vez en 194837,38, para valorar el estado funcional de pacientes oncológicos tratados con quimioterapia. Desde entonces este índice funcional ha sido ampliamente utilizado en estudios clínicos mostrando buena correlación con otras medidas funcionales.
En la escala PaP Score se han dado dos puntajes, basados en el índice de Karnosfky en estadios funcionales mayores o iguales a treinta, o menos de esto, teniendo peor pronóstico el paciente con puntaje de veinte o menos, ya que sería un paciente gravemente enfermo en estado de agonía (moribundo irreversible según la escala). Sin embargo, todos los pacientes del estudio se encontraban en la escala de Karnofsky en una situación clínico-funcional sobre un puntaje de treinta, lo que lleva directamente a pensar que se refieren pacientes con estados funcionales no deteriorados.
Otro de los datos que toma en cuenta la escala es el dato del valor de leucocitos, la mayoría de los pacientes mostraron leucocitos totales menores a 8500, en más de la mitad de los casos, lo que no les sumaba puntaje sobre la escala ante este nivel, la escala toma en cuenta el parámetro de los leucocitos totales, como un predictor de mortalidad, por lo que es importante recalcar que desde el primer estudio de validación de la escala de PaP Score7,8,9, el conteo leucocitario y linfocitario corresponden a factores biológicos pronósticos, con relevancia estadística, por su significativo valor independiente, como predictor de supervivencia7,10.
Sin embargo, es un dato que se ha criticado a la escala PaP Score, lo que trae como acotación el plantearnos el estadio de la enfermedad para solicitar o no, estudios complementarios que nos ayudarían a guiarnos en el manejo y pronóstico de los mismos.
Con respecto de la clasificación que hace la escala según los grupos de riesgo, la mayoría de los pacientes 83% fueron clasificados en el grupo A. Un 17% de los pacientes en el grupo B y ningún paciente en el grupo C, lo que se interpreta según el estudio la mayor parte de los pacientes se clasificaron con una probabilidad de más del 70% de supervivencia a un mes, según los datos analizados y la aplicación de la escala PaP Score a esos pacientes.
Con respecto de la sobrevida real a un mes de los pacientes oncológicos referidos por primera vez al Centro Nacional de Control del Dolor y Cuidados Paliativos, el 79% de los pacientes mostró un sobrevida mayor al mes, y el 21% fallecieron. Es decir, que el análisis se ajusta muy a la realidad según la escala de PaP Score.
Al valorar la tasa de mortalidad de los pacientes clasificados con Riesgo A fue del 9,6%. Mientras la tasa de mortalidad de los pacientes clasificados en Riesgo B fue de 76,5%. Esta diferencia de tasas de mortalidad es estadísticamente significativa.
Analizando la clasificación de riesgo como un test diagnóstico para predecir mortalidad a un mes, muestra un sensibilidad del 61,9% (13/21), especificidad del 94,9% (75/79), con valor predictivo positivo 76,5% (13/17) y valor predictivo negativo 90,4% (75/83). La escala PaP Score en esta población resulta ser más específica que sensible, es decir, se demuestra la capacidad que tiene la prueba para identificar la supervivencia.
La estimación clínica guarda relación estadísticamente significativa (p<0,01) con la probabilidad de morir, entre menor fue la estimación clínica la tasa de mortalidad fue mayor. Se demuestra en la práctica lo que se documenta en la teoría, a pesar de que la estimación clínica subjetiva tiende a la sobrestimación, la tendencia a cometer errores pronósticos fue más baja a través de médicos más experimentados, así que a mayor experiencia de los médicos, mayor eficacia pronóstica16.
La estimación clínica se relaciona de manera significativa (p<0,01) con el Grupo de Riesgo. En el grupo A la mayoría de los pacientes tuvieron estimaciones de sobrevivencia mayores a 12 semanas. Mientras en el Grupo B, los pacientes se ubicaron en mayor proporción con estimaciones menores a 7 semanas. Se puede afirmar que existe una importante correlación entre la estimación clínica y el grupo A o B.
El análisis de la media de sobrevida entre los dos grupos de riesgo, mostró una media de sobrevivencia de 12,3 semanas en el grupo de riesgo A y de 8,3 semanas en el grupo B, diferencia estadísticamente significativa.
Lo que significa que la escala de PaP Score es una excelente herramienta para utilizar como predictor de sobrevida a un mes, en los pacientes oncológicos paliativos, independientemente del tipo de tumor.
Todos los datos que la escala incluye fueron rigurosamente aplicados y evaluados en grandes grupos poblaciones7,8, lo que hace a la escala PaP Score o índice pronóstico de supervivencia, ser la escala más ampliamente utilizada para predicción pronóstica en pacientes oncológicos alrededor del mundo, y que aun sometiéndose a comparaciones con otras escalas24, muestra la mayor eficacia general en la predicción de pronóstico de sobrevida de los pacientes oncológicos paliativos.
Se recomienda el uso de la escala PaP Score como herramienta validada, eficaz en la predicción pronóstica de sobrevida a un mes de los pacientes oncológicos paliativos, sin importar el tipo de malignidad, considerando con el actual estudio que la escala es ampliamente aplicable en nuestro entorno y a nuestra población nacional.