Introducción
La osteoporosis es la enfermedad metabólica ósea más frecuente, cuya definición aceptada por consenso se define como una “Enfermedad esquelética sistémica silente, caracterizada por masa ósea baja y deterioro de la micro arquitectura del tejido óseo, con el consiguiente aumento de la fragilidad del hueso y la susceptibilidad a fracturas” (Henríquez, 2009, p.1). Esta enfermedad cuenta con una alta prevalencia en mujeres postmenopáusicas, la cual supone una carga social, económica y médica para los sistemas de salud, debido a los problemas de salud que acarrea, aunado al crecimiento poblacional y al aumento en la expectativa de vida en la población costarricense.
Dada la evolución asintomática que presenta la en fermedad hasta el desarrollo de fracturas, se han desarrollado diversas escalas clínicas de riesgo de osteoporosis y de fractura, teniendo en cuenta los factores de riesgo más importantes.
Las fracturas y sus complicaciones son las manifestaciones clínicas de la osteoporosis, las más características son las fracturas de cadera, fractura de Colles y fracturas vertebrales, en general se consideran fracturas osteoporóticas a las que se producen en personas de edad avanzada.
La osteoporosis es una enfermedad prevenible, y además se puede diagnosticar y tratar antes de que ocurra la fractura, y es importante destacar que incluso después de haber ocurrido la primera fractura, se cuenta con tratamientos eficaces para disminuir el riesgo de nuevas fracturas.
Epidemiología
Se calcula que la población actual de Costa Rica es de 4,6 millones de habitantes, de los cuales el 19% (884.000 millones) tiene 50 años o más, y el 4% (184.000) tiene 70 años o más. Se estima que para el año 2050 la población total alcanzará 6,1 millones de habitantes, de los cuales el 41% (2,5 millones) tendrá 50 años o más y el 15% (900.000) tendrá 70 años o más. (IOF, 2012, p. 36)
En Costa Rica no se cuenta con estadísticas específicas en este campo, sin embargo, la Asociación Costarricense de Climaterio, Menopausia y Osteoporosis en el año 2010, estima la prevalencia del 40% de osteopenia y del 22% de osteoporosis en mujeres posmenopáusicas costarricenses. En 2004 se informaron 2.015 fracturas de cadera en Costa Rica. De estas fracturas, 1.492 se registraron entre la población de más de 60 años. La misma evaluó distintos centros de densitometría del país, donde de las 5.580 densitometrías óseas analizadas (97% de mujeres y 3% de hombres), los investigadores hallaron resultados anormales en 3.528 (63%) pacientes. El 64,5% eran osteopénicos y el 35,5% eran osteoporóticos.
Concepto de Osteoporosis Primaria
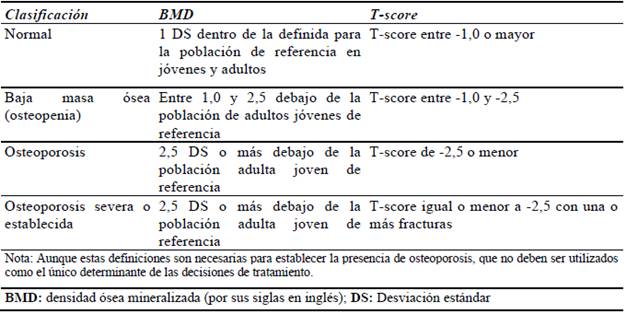
Se define osteoporosis como el proceso metabólico óseo caracterizado por un descenso de la masa ósea con alteración de la micro arquitectura del tejido óseo, disminución de la resistencia ósea y el consiguiente riesgo de fractura, asociado a un período concreto de la vida, esto es, los años inmediatos a la instauración de la menopausia en la mujer como consecuencia de la disminución de los niveles de estrógeno (González, 2009, p.1). La Organización Mundial de la Salud (OMS) define operacionalmente a la osteoporosis como una densidad ósea que cae 2.5 desviaciones estándar (SD, standard deviations) por debajo del promedio de los adultos jóvenes sanos del mismo género, también conocida como una calificación T de −2.5. (Tabla 1.)
La osteoporosis se ha dividido en dos tipos: el tipo I, o Posmenopáusico, y el tipo II, o dependiente de la edad. El tipo I, afecta fundamentalmente al hueso trabecular; son más frecuentes las fracturas vertebrales y distales de radio, el Tipo II, se observa predominantemente en pacientes mayores de 75 años, afecta al hueso trabecular y cortical; se relaciona con malabsorción del calcio. Son más frecuentes las fracturas de cadera y pelvis.
Factores de Riesgo
Por consenso se han reconocido factores para establecer pacientes con potencial riesgo de presentar fracturas, como una forma de cribado de la población susceptible a padecer Osteoporosis. (Tabla 2.)
El riesgo vital de fracturas en mujeres de etnia blanca es de aproximadamente un 75%; el riesgo de fractura de cadera es del 15-20%.
Son pacientes de riesgo elevado las mujeres sedentarias, delgadas, de etnia blanca, descendientes de Europa del norte (piel y cabello rubios), en especial fumadoras y bebedoras, así como las pacientes que reciben fenitoína (altera el metabolismo de la vitamina D), con dietas bajas en Vitamina D, y que han alimentado a sus hijos con lactancia materna.
En mujeres postmenopáusicas, un antecedente de dos fracturas por aplastamiento vertebral es el factor pronóstico más importante en la aparición de posteriores fracturas vertebrales; el riesgo también se incrementa con unos antecedentes familiares positivos y una menopausia prematura.
Fisiopatología
La masa ósea en los adultos mayores es igual a la masa ósea máxima alcanzada por la edad 18 a 25 años, menos la cantidad de hueso perdido posteriormente. Los factores genéticos son los principales determinantes de la masa ósea máxima y densidad esquelética, con contribuciones de la nutrición y el estilo de vida durante el crecimiento.
La osteoporosis es consecuencia de la pérdida de hueso por cambios normales relacionados con la edad, que se producen en la remodelación ósea, así como por factores intrínsecos y extrínsecos que exageran este proceso. El proceso de remodelación ósea que mantiene un esqueleto sano puede ser considerado un programa de mantenimiento preventivo, eliminando continuamente el hueso mayor y su sustitución por hueso nuevo.
La remodelación ósea también es regulada por diversas hormonas circulantes, incluidos estrógenos, andrógenos, vitamina D y hormona paratiroidea (PTH), así como factores de crecimiento locales como IGF-1 y hormona de crecimiento inmunoreactiva tipo II (IGH-II), factor transformador del crecimiento β, péptido relacionado con la hormona paratiroidea, interleucinas, prostaglandinas y miembros de la familia del factor de necrosis tumoral, estos factores modulan la velocidad con que se activan nuevos sitios de remodelación, lo que tiene como resultado inicial una resorción ósea osteoclástica seguida de un periodo de reparación durante el cual los osteoblastos sintetizan tejido óseo nuevo.
La citocina encargada de la comunicación entre los osteoblastos, otras células de la medula ósea y los osteoclastos se conoce como ligando RANK (RANKL) (receptor activador de factor nuclear kappa-B, RANKL). El RANKL, pertenece a la familia del TNF, es secretado por los osteoblastos y ciertas células del sistema inmunitario. El receptor de los osteoclastos para esta proteína se conoce como RANK. La activación de RANK por efecto del RANKL es una vía final común en el desarrollo y activación del osteoclasto. La osteoprotegerina es un señuelo humoral para el RANKL que también secretan lososteoclastos. La modulación del reclutamiento y actividadde los osteoclastos parece relacionarse con la interrelación entre estos tres factores. (Lindsayl, 2012, p3130)
En los adultos el proceso de remodelación tiene dos funciones principales: 1) reparar la micro lesión dentro del esqueleto para conservar la fuerza del mismo y 2) obtener calcio a partir del esqueleto para mantener su concentración sérica. Las demandas crónicas de calcio originan hiperparatiroidismo secundario, mayor remodelación ósea y osteopenia general.
Después de los 30 a 45 años de edad se desequilibran los procesos de resorción y formación de hueso, y la resorción excede a la formación, lo que resulta en una mayor extracción de hueso de reemplazo. Este desequilibrio puede iniciar a distintas edades y varía en diferentes puntos del esqueleto, pero suele exagerarse en las mujeres con la menopausia y la edad avanzada. Con el inicio de la menopausia, aumenta la tasa de remodelación ósea, magnificando el impacto del desequilibrio de remodelación.
En el hueso trabecular, al penetrar los osteoclastos las trabéculas, no dejan un molde para la formación de hueso nuevo; la que conlleva a la pérdida ósea rápiday se afecta la conectividad del hueso esponjoso. Un mayor número desitios en remodelación aumenta la probabilidad de este fenómeno. En el hueso cortical, el aumento de la activación para remodelación crea hueso más poroso. El efecto de este aumento en la porosidad en la fuerza del hueso cortical puede resultar modesto si no se modifica el diámetrototal del hueso. Sin embargo, el descenso en la aposición de hueso nuevo en la superficie perióstica, sumado al aumento en la resorción endocortical del hueso, disminuye la fortaleza biomecánica de los huesos largos. Los cambios histológicos que se observan son: adelgazamiento de las trabéculas, disminución del tamaño de las osteonas y aumento de tamaño de los espacios haversianos y medulares. La pérdida de tejido óseo conduce a la arquitectura esquelética desordenada y un aumento en el riesgo de fractura.
Criterios Diagnósticos:
La base del diagnóstico de la osteoporosis radica en conceptos clínicos como factores de riesgo o antecedentes personales de fracturas, sumado al concepto densitométrico, ambas entidades van de la mano. Una causa frecuente de duda del clínico es cuales son los requisitos o factores de riesgo que me justifiquen el uso de la densitometría
Quienes requieren DXA.
La lista de Indicaciones para realizar una densitometría, según las guías de la AACE/ ACE, se detallan a continuación (Camacho, 2016, p.9)
Todas las mujeres ≥65 años
Todas las mujeres posmenopáusicas
Con un historial de fractura (s) sin trauma mayor
Con osteopenia identificada radiográficamente
Iniciar o tomar terapia sistémica con glucocorticoides a largo plazo (≥3 meses)
Otras mujeres peri o posmenopáusicas con factores de riesgo para la osteoporosis si desean considerar intervenciones farmacológicas
Bajo peso corporal (<127 lb o índice de masa corporal <20 kg / m2)
Terapia con glucocorticoides sistémicos a largo plazo (≥3 meses)
Antecedentes familiares de fractura osteoporótica
Menopausia temprana (<40 años)
Fumar actual
Consumo excesivo de alcohol
Osteoporosis secundaria
Al realizar la densitometría ósea es indispensable saber la interpretación de esta, ya que esta nos ayuda a valorar causas secundarias, así como la respuesta terapéutica.
T Score.
Es la densidad mineral ósea del paciente comparado con la densidad de pacientes más jóvenes de la misma raza y sexo, nos ofrece una comparativa entre razas y sexos similares, hay tres tipos de resultados.
Z Score.
Este dato es de suma importancia ya que compara la densidad mineral ósea del paciente, con la densidad mineral ósea de un paciente de la misma edad y sexo, en síntesis, nos indica que pacientes tienen una densidad mineral ósea peor en comparación con sus similares, al igual que con el T score hay valores de importancia:
a -1.0: Normal.
Entre -1.0 y -2.0: Osteopenia.
< -2.0: Osteoporosis, al recibir este resultado, nos deben alertar que este paciente ha perdido más densidad mineral ósea de lo esperado, por ende, al tener este valor, se debe instaurar medidas para investigar causas de osteoporosis secundarias.
Herramientas de Predicción del Riesgo.
Existen distintas herramientas para la predicción del riesgo de padecer osteoporosis, las cuales toman en cuenta los factores de riesgo con mayor valor predictivo, algunas valoran el riesgo de padecer osteoporosis, mientras otras valoran el riesgo a padecer fracturas.
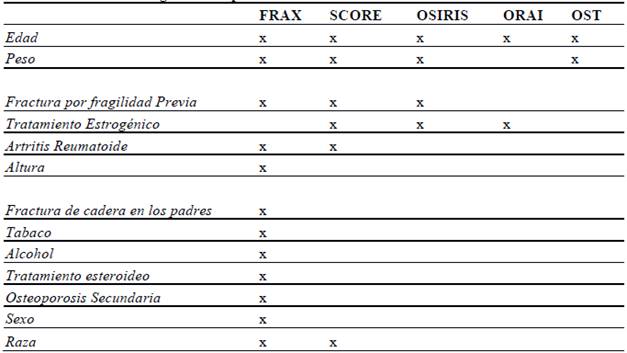
Las escalas creadas para predecir el riesgo de osteoporosis (entendido como masa ósea baja), por definición, no incluyen la DMO, y pueden considerarse herramientas útiles para decidir cuándo debe realizarse una densitometría. Cabe mencionar entre ellas, por orden de complejidad, las herramientas OST, ORAI, OSIRIS, SCORE, y FRAXsin DMO (sobre esta última volveremos después).
La capacidad de estas escalas para predecir una densidad mineral ósea baja es similar en todas ellas, y el factor de mayor peso en todas ellas lo constituye la edad (> 65años). (SEIOMM, 2014, p. 22)
Herramienta FRAX®.
El FRAX® ofrece un cálculo inmediato de la probabilidad a 10 años, de fractura severa (columna, muñeca, húmero proximal y cadera) o fractura de cadera sola, con o sin el agregado de la medición de la DMO del cuello del fémur.
En el modelo final de FRAX®, el riesgo de fractura de hombres y mujeres se calcula a partir de la edad, el ín dice de masa corporal (IMC) computado según altura y peso, y las variables de riesgo independientes, tales como fractura previa por fragilidad, antecedentes de fractura de cadera en los progenitores, tabaquismo actual, uso prolongado de glucocorticoides orales en alguna oportu nidad, artritis reumatoidea, otras causas de osteoporosis secundaria y consumo diario de alcohol equivalente a 3 ó más unidades por día. (SEIOMM, 2014, p. 22)
Decisión Terapéutica
Aún no existe un consenso de cuando iniciar el tratamiento de la osteoporosis, sin embargo, la National Osteoporosis Asociation (NOF), recomienda tratar: a) en presencia de fracturas vertebrales o de cadera; b) cuando el valor del índice T es igual o inferior a -2,5 en columna, cuello de fémur o cadera total; c) cuando el riesgo absoluto de fractura mayor a 10 años es superior al 20%, o el de cadera superior al 3%, determinados por el FRAX.
Cabe destacar que la decisión terapéutica, basada en los criterios de la NOF, es menos dependiente del FRAX, debido a que los umbrales de FRAX pueden no estar adaptados a las características poblacionales del país al que se vaya a aplicar. (SEIOMM, 2014, p. 25)
Recomendaciones Universales
El objetivo de las recomendaciones universales es evitar la aparición o evitar la progresión de la enfermedad, estas recomendaciones aplican para todas las personas independientemente de su estado óseo, o patologías concomitantes. (Cosman, 2013, p 25)
Ingesta de Calcio y Vitamina D.
Se requiere una ingesta diaria adecuada de calcio de unos 1200mg por día de esta manera se evita la hipocalcemia y el hiperparatiroidismo secundario empeorando la densidad mineral ósea, se ha visto que en la población general costarricense los niveles de vitamina D no son los ideales, siendo esta otra recomendación para ingerir aproximadamente de 800 a 1000 UI de Vitamina D al día, para llegar a un nivel de 25(OH) D mayor a 30ng/ml.
Ejercicio.
El ejercicio especialmente el asociado a pesas ayuda levemente a la densidad mineral ósea, pero en gran medida a la postura y fuerza de los músculos para así evitar caídas que pueden precipitar fracturas.
Prevención de Caídas.
Es una parte fundamental para evitar caídas, las medidas consisten en evitar fármacos que produzcan somnolencia, o la necesidad de levantarse a orinar en la noche como son los diuréticos, otras medidas es el uso de anti- deslizantes en la habitación, así como una mejor iluminación en los pasillos de la vivienda.
Tratamiento Farmacológico.
¿Quién se considera apto para iniciar tratamiento farmacológico?
Pacientes con fractura vertebral o de cadera, en estos pacientes el T Score no es tan importante, ya que la fractura misma predice un aumento en el riesgo de fracturas a largo plazo.
T Score <2-5 en el cuello femoral.
Pacientes con osteopenia, pero con un FRAX de riesgo >3% en fracturas de cadera y >20% en fracturas no osteoporóticas. (Cosman, 2013, p. 29)
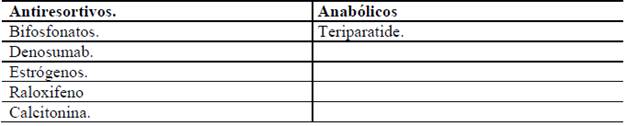
Los medicamentos se dividen en dos familias (tabla 4).
Todos los medicamentos anteriormente mencionados están aprobados por la FDA para la reducción de fracturas vertebrales en mujeres postmenopáusicas, se debe tener cautela con el uso de cada medicamento, saber las contraindicaciones y efectos adversos.
Se recomienda que al momento de instaurar el tratamiento farmacológico se tenga a mano una densitometría reciente, para valorar en dos años, la evolución de la enfermedad y asimismo ver la respuesta al tratamiento.