Introducción
Las lesiones del plexo braquial no tan infrecuentes como se piensa, comprometen gravemente la función del miembro superior produciendo parálisis sensitiva, motora y vegetativa, en muchos de los casos se ve acompañada además de dolor neuropático intenso, lo que no redunda en la incapacidad permanente de la persona afectada.
La mayoría de las lesiones traumáticas del plexo braquial en el adulto ocurren en personas jóvenes y activas, cuyas edades oscilan entre los 16 y 50 años (Goldie, 1992), afectando aproximadamente el 90 % al sexo masculino, pudiéndose explicar este predominio al igual que el de la edad por la propia naturaleza de estas lesiones traumáticas (Ruhmann, 1998).
Los mecanismos traumáticos por tracción y aplastamiento son los más relacionados a la génesis de esta lesión, afectando a la región supraclavicular más que a la retroclavicular o infraclavicular (Bartolomé, 2007). Las raíces y los troncos se dañan más frecuentemente que las divisiones, fascículos o ramas terminales. Los traumatismos de gran energía a nivel de la extremidad superior o cuello pueden dar como resultado lesiones del plexo braquial, citándose como los más frecuentes, los accidentes de tráfico (Midha, 1997 y Cabrera 2004). El 7 % de las lesiones del plexo braquial se producen por accidentes de tráfico y el 70 % de éstas se deben a accidentes de motocicleta o ciclomotor (Narakas, 1993). Estos accidentes producen distracción y elongación del plexo braquial por abducción y movimientos violentos hacia abajo y hacia atrás del hombro (Kline, 1991). Otras causas comunes son las lesiones por arma de fuego o por arma blanca, así como las caídas desde gran altura. Este tipo de patología se suele acompañar de graves lesiones asociadas relacionadas con el plexo, roturas de grandes vasos como la arteria subclavia o la arteria axilar, lesiones medulares, óseas, craneoencefálicas o viscerales (Bartolomé, 2007). La posición del brazo en el momento del accidente suele determinar el nivel involucrado. Actualmente existe una amplia gama de estudios de gabinete que ayudan al diagnóstico como lo son: los estudios electroneurofisiológicos, la mielografía, la mielografía por tomografía axial computarizada y la resonancia magnética. Por otra parte el tratamiento de estas lesiones muestra un extenso repertorio de reparaciones quirúrgicas con diferentes resultados, en los casos más graves incluso se ha considerado la amputación acompañada de la artrodesis del hombro (Shin, 2005). Los avances de la microcirugía, el uso de pegamentos biológicos y las técnicas de diagnóstico intraoperatorio han mejorado considerablemente los resultados quirúrgicos en fases tempranas (Bartolomé, 2007). Se han descrito numerosas técnicas para el tratamiento de las incapacidades de los músculos de la extremidad dependiendo de su causa, del grupo muscular afectado y de los músculos disponibles para su transposición así como de la función o movimiento que se quiere recuperar, sin descartar aquellas tendentes a lograr una estabilización del hombro que permita una mejor función y estética del resto del brazo.
Conformación Anatómica
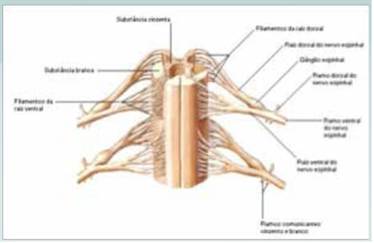
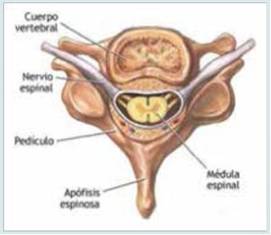
De las astas posteriores y anteriores de la medula espinal, salen fibras nerviosas que constituyen la raíz posterior y la raíz anterior respectivamente. (Figura 1)
Las fibras de ambas raíces se unen en el agujero de conjunción, formando una raíz única, que es el nervio raquídeo o espinal, e incluye fibras sensitivas y motoras. (Figura 2)
Posteriormente se va a dividir en:
● Ramo posterior: sensitivo, inerva los músculos paravertebrales.
● Ramo anterior: mixto (será la rama que constituya el plexo braquial)
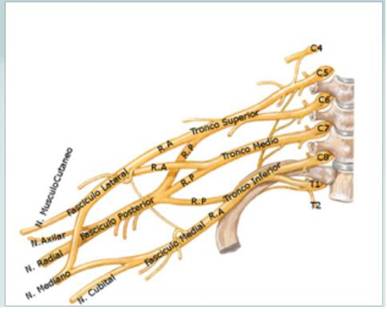
Los ramos ventrales de los nervios cervicales C5, C6, C7, C8 y torácico D1 van a constituir los troncos primarios del plexo braquial, que son tres: (Figura 3)
● Tronco superior: originado de C5 y C6.
● Tronco medio: originado únicamente de C7.
● Tronco inferior: originado de C8 y T1.
Troncos secundarios, que según su posición a la arteria axilar se denominan:
● Cordón lateral.
● Cordón posterior.
● Cordón medial.
Estos tres cordones se dividen en dos ramas y se obtienen 5 nervios terminales periféricos:
● Nervio mediano: de los cordones lateral y medial.
● Nervio cubital: del cordón medial.
● Nervio musculocutaneo: del cordón lateral. Inerva el coracobraquial y el biceps: es el nervio flexor del antebrazo por autonomasia.
● Nervio radial: del cordón posterior. Tiene un recorrido posterior en antebrazo y brazo.
● Nervio circunflejo o axilar: del cordón posterior. Inerva el deltoides por la raíz C5. Da la vuelta por detrás de la cabeza del húmero, lugar donde cualquier traumatismo afectará este nervio.
En la formación de cada nervio terminal participan distintas raíces: (Cuadro 1)
● Nervio mediano: tiene fibras de todas las raíces del plexo.
● Nervio cubital: de C8 y T1
● Nervio musculocutaneo: de C6 y C7.
● Nervio radial: tiene fibras de todas las raíces del plexo.
● Nervio circunflejo o axilar: C5 y C6.
Definición
Estructura nerviosa formada por los ramos ventrales de las raíces cervicales C5 - C6 - C7 - C8 y T1 que dan lugar a los nervios de los miembros superiores (el plexo braquial es el encargado de inervar el miembro superior). Su lesión origina pérdida de fuerza y de la sensibilidad en el miembro superior.
Correlación Anatómica
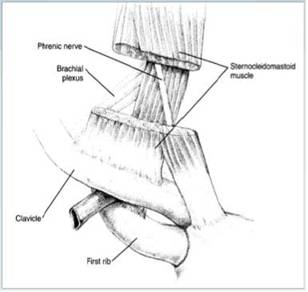
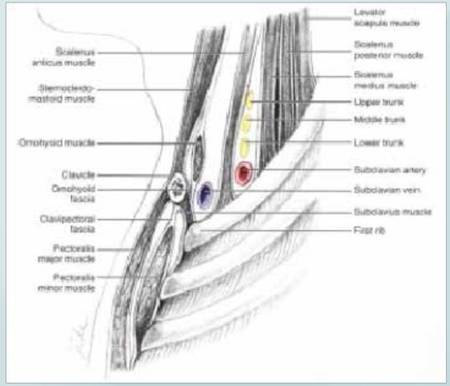
Detrás del músculo esternocleidomastoideo está el n. frénico, apoyado en el escaleno anterior. (Figura 4)
Detrás del escaleno anterior está el plexo braquial y la arteria Subclavia. En concreto, el tronco inferior del plexo, está apoyado en la clavícula justo detrás de la arteria Subclavia. (Figura 5)
Etiología de lesiones del Plexo Braquial
Traumática:
● Trauma cerrado (tracción o estiramiento): accidentes y lesión obstétrica.
● Trauma penetrante: armas
● Fractura de la 1ª costilla o de la clavícula. También fractura proximal humeral.
● Compresión por hematoma: yatrogenia (al tomar una vía central o compresión por una mala postura durante cirugía).
No traumáticas:
● Tumores: Síndrome de Pancoast: conjunto de síntomas característicos provocados por la presencia de una tumoración en el ápex pulmonar (ej: carcinoma ápex pulmonar) raíces C8-T1.
● Síndrome de Claude-Bernard-Horner afección del ganglio simpático estrellado, se caracteriza por enoftalmos, ptosis palpebral, miosis y anhidrosis facial).
● Síndrome Cubital (cosquilleo en los dedos anular y meñique) por ser este nervio el más próximo al ápex.
● Radiaciones ionizantes: afectación difusa. (Canceres de mama con radiación de ganglios de región axilar).
● Idiopática.
Ubicación Anatómica de la Lesión.
1) Supraclaviculares: 75% de todas. Son las más graves. Preganglionares (raicillas) o postganglionares (raíces o troncos):
● Superiores (Parálisis de Duchenne-Erb): 22% de ellas. Por tracción del brazo hacia abajo y desviación de la cabeza hacia el otro lado con aumento del ángulo cuello-hombro. (Figura 6)
La lesión en las raíces C5-C6 o tronco superior: afecta al deltoides, por lo que el brazo queda caído. Rotación interna del brazo (por afectación del n. dorsal de la escápula) con extensión del codo (por afectación del n. musculocutáneo que es el flexor) sin afectación de la mano (“postura de pedir propina”). Se da en la lesión obstétrica.
● Medias (Parálisis de Remack): muy raras. Por tracción con el brazo en abducción de 90º. Afectación de raíz C7 o tronco medio.
● Inferiores (Parálisis de Déjerine-Klumpke): 3%. Por tracción hacia arriba del brazo. Raíces C8-T1 o tronco inferior.
● Totales las raices: las más frecuentes (75%). Trauma violento.
Las lesiones más frecuente son las supraclaviculares y de estas las más frecuentes son aquellas que afectan a todas las raíces del plexo braquial.
2) Retroclaviculares: muy raras. Divisiones. Por fracturas de clavícula.
3) Infraclaviculares: 25% de todas. Cordones y ramas terminales. Por tracción en la luxación de hombro, luxación acromio-clavicular o fractura humeral. Muy frecuente la lesión vascular asociada. Mejor pronóstico.
4) Doble nivel: 10% de las supraclaviculares. Lesión supraclavicular + infraclavicular.
Diagnóstico
El diagnóstico de nivel preganglionar o postganglionar de las lesiones del plexo braquial es primordial, tanto para el pronóstico funcional como para establecer un criterio y estrategia quirúrgicos (neurotizaciones).
Se basa en el estudio de :
1. Signos clínicos motores. Parálisis del músculo serrato: lesión preganglionar de C5 y C6. Parálisis de romboides: lesión preganglionar de C5.
Lesión obstétrica: tracción durante un parto dificultoso instrumentado (niños grandes con presentación en cefálica, que presentan distocia de hombros o en niños pequeños con presentación de nalgas. Variante del Duchenne-Erb (se estira C5 y C6).
2. Signos Vegetativos. Tanto la prueba de la histamina como la prueba de la ninhidrina (MOBERG) no se emplean en la actualidad.
El signo de Claude Bernard Horner (enoftalmos, ptosis palpebral y miosis) indica lesión preganglionar de T1.
3. Signos Sensitivos. El signo de Tinel (parestesias irradiadas hacia la periferia siguiendo un territorio neurológico o un dermatoma) traduce la presencia de axones en el neuroma proximal. Presupone una lesión postganglionar, y tiene una gran importancia en la evolución de la lesión por ser un buen testimonio cualitativo (aunque no cuantitativo) de la regeneración axonica.
Es muy importante la valoración del dolor espontáneo del paciente, mismo que se puede presentarse en forma de hiperestesia en un territorio radicular o de disestesias extensas, irregulares, con parestesias distales y pérdidas del esquema corporal (miembro fantasma). Pero frecuentemente los pacientes aquejan un dolor intenso lancinante, o crisis de tipo causálgico, lo cual es un síntoma de mal pronóstico, ya que generalmente corresponde a lesiones preganglionares.
Electromiografia: En lesiones preganglionares: Signos de denervación ( fibrilación, ondas positivas) en la musculatura paravertebral cervical homolateral. Dicha musculatura estará indemne en las lesiones postganglionares. Estudio de los músculos:
● Romboides: inervado por el nervio espular dorsal que procede de la raiz C5 y C4-C6. Su afectación nos indica lesión preganglionar C5.
● Serrato mayor. inervado por el nervio torácico largo (n.de Bell) procede de C6 y C5-C7 . Su afectación nos indicará lesión preganglionar de C6 y en ocasiones de C5 y C7.
Mediante el estudio de la conducción sensitiva, se puede determinar si la lesión es preganglionar cuando está conservada en una zona anestésica dado que la primera neurona sensitiva que asienta en el ganglio raquídeo se halla en continuidad hasta los receptores cutáneos. Estimulando los dedos de la mano afecta puede llegarse a un diagnóstico de nivel de las raíces C6-C7-C8 y T1. La raíz C5 no tiene una zona autónoma explorable. En las lesiones postganglionares la velocidad de conducción sensitiva se halla abolida.
Signos radiólogos: La mielografía cervical permite una visualización indirecta de las lesiones yuxtamedulares por arrancamiento, por paso del contraste en el espacio subaracnoideo.
La tomografía axial computarizada (TAC) de alta resolución, asociada a la mielografía hidrosoluble, (mielo-Tac) es un excelente método que ofrece un 90 % de resultados fiables, por visualización directa de las raicillas. Es el único método capaz de visualizar una avulsión radicular in situ sin salida de la raíz, o bien en casos de avulsión de las raicillas motoras con conservación de las sensitivas. Actualmente la consideramos la exploración complementaria más fiable para el diagnóstico por la imágen de las lesiones del plexo braquial (MONTANARI, 1996).
Mielo Resonancia Magnética. (Mielo RM): Sin duda el mayor avance en el diagnóstico de nivel de imagen, tanto en el plexo braquial del adulto como en el plexo braquial obstétrico.
Tratamiento
Férulas y ortesis: Desde el primer momento (1ra o 2da.semana) del traumatismo es imperativa la colocación de una férula de abducción de hombro con la articulación glenohumeral a 80º de abducción, 40º de anteversión y rotaciones neutras. Codo a 90º, carpo en extensión de 10º y los dedos en semiflexión, con el pulgar en abducción- oposición.
Se lleva durante seis a ocho horas al día; se retira durante la noche y se aprovechan las horas que no se lleva para realizar los ejercicios de kinesiterapia.
En los casos de rigideces en la mano: ortésis pasivas correctoras (generalmente nocturnas) cuidando siempre la correcta anteposición - oposición del pulgar (GILBERT, 2001).
Kinesiterapia.: Movilización pasiva de todas las articulaciones paralizadas, con una frecuencia de dos a tres veces al día y llevando cada articulación a recorrer todo el arco articular.
Protección de las zonas denervadas: Se empleará contra traumatismos, quemaduras, panadizos y especialmente el frío (guantes).
Electroterapia: Ocupa un papel muy debatido. No hay pruebas clínicas de que de que la electroterapia pueda favorecer la regeneración axónica ni detener la atrofia neurógena muscular por denervación, pero si consigue mantener un mayor trofismo de los músculos tratados.
Psicológico: Un aspecto muy importante, y a veces descuidado, es el necesario apoyo psicológico a estos traumatizados, que con frecuencia presentan cuadros depresivos importantes. La pérdida funcional de una extremidad superior puede ser psicológicamente una amputación. La reorientación profesional o reincorporación laboral, a pesar de la lesión, es la meta final en el tratamiento de estos lesionados.
Dolor neuropático: Se trata de un dolor por deaferenciación, el paciente lo refiere como urente, quemazón, fulgurante, lancinante o disestésico. A menudo su tratamiento es complejo y pluridiciplinario ya que pueden o deben intervenir tratamiento médico, psicológico y en ocasiones neuroquirúrgico.
Quirúrgico: su orientación siempre va tras objetivos funcionales.
El primer objetivo funcional motor ante una parálisis del plexo braquial total es:
● La restauración de la flexión del codo. La mayoría de las neurotizaciones buscan, como mínimo, restablecer una flexión voluntaria y suficiente del codo (pinza antebraquial), que indirectamente favorecerá la estabilidad del hombro.
● La corrección de la subluxación gleno-humeral es el segundo objetivo bien sea por reparación o neurotización de, al menos, el nervio supraescapular (activo) bien por métodos pasivos (tenodesis o artrodesis). Indirectamente se busca una pinza toraco-braquial, de gran importancia en estos pacientes.
● Dependiendo de la extensión y nivel de las lesiones los próximos objetivos funcionales serán: la extensión de la muñeca, la flexión de los dedos y una oposición (al menos lateral) del pulgar y el índice.
Una recuperación sensitiva, al menos protectora en el área autónoma del nervio mediano es un objetivo primario que pocas veces se alcanza en las lesiones completas.
Caso Clínico
Se trata de una persona femenina de 50 años de edad, la cual refiere que el día 05/03/1991 sufre accidente de tránsito cuando de forma violenta e inesperada cae por las gradas del autobús en que viajaba, lo que hace que caiga de lado, sufriendo golpes en la cabeza y en la extremidad superior izquierda. Inicialmente fue atendida en el HSJD en donde le informan que había sufrido una lesión grave en la extremidad superior izquierda (no se le brinda mayor explicación), permanece 3 semanas hospitalizada en dicho centro médico hasta que es trasladado al INS en donde completa tres semanas más hospitalizada y es en este último en donde le informan que había sufrido una lesión del plexo braquial izquierdo, razón por la que no iba poder mover el brazo izquierdo.
Al momento de la valoración, la persona evaluada se presenta con ropa de calle, limpia y cuidada. Su estado general es bueno.
Afecto adecuado (eutímico). Ingresa al consultorio por sus propios medios. Durante la entrevista se muestra colaboradora, sin facies de dolor o signos de dificultad respiratoria. Presenta un tono de voz adecuado para edad y sexo. Utiliza un lenguaje popular. Orientada en tiempo, espacio y persona. Se muestra consciente e hidratada. Como hallazgos positivos presenta marcada hipotrofia de la extremidad superior izquierda, misma que cursa flácida con nula movilidad de forma activa salvo a nivel de la mano, la cual aunque logra movilidad es parcial y con muy escasa fuerza muscular, aunado a la anestesia de toda la extremidad (no percibe sensación al tacto o dolor).
Discusión
Presentar este caso establece no solo la opción de ilustrar las características de la lesión de plexo braquial, sino que también brinda la posibilidad de hondar en aspectos del enfoque ante casos de valoración del daño corporal.
Para empezar, en concordancia con la bibliografía consultada que apuntan a los accidentes de tránsito como a la principal causa etiológica, la persona evaluada sufrió su lesión al caer por las gradas de un autobús, lo que le generó un trauma por presión con tracción del hombro hacia abajo, tipificando el mecanismo de trauma de las lesiones que se agrupan como Superiores o Parálisis de Duchenne-Erb, las que corresponde al 22% de los casos y que además pertenece al gran grupo de las Supraclaviculares, las que representan el 75% de la totalidad de los casos.
Las lesiones Superiores del Plexo Braquial o Parálisis de Duchenne-Erb, incumbe a las raíces C5-C6 o tronco superior, lo que afecta al deltoides (el brazo queda caído). Rotación interna del brazo (por afectación del n. dorsal de la escápula), con extensión del codo (por afectación del n. musculocutáneo que es el flexor) y sin mayor afectación de la mano, lo que genera la postura en “propina de camarero”.
De igual forma este tipo de lesiones, sobre todo en adultos, tienden a ser las de peor pronóstico ya que presentan afección tanto preganglionar como postganglionar, y la recuperación es mala, como en el caso en análisis en donde el evento ocurrió en 1991, hace ya 24 años y no hay recuperación alguna y si muchos cambios de índole crónico por denervación como la atrofia muscular y la flacidez.
Lo anterior viene a completar el primer paso del análisis de un caso de valoración de daño corporal, que consiste en establecer el nexo de causalidad entre los ocurrido y los hallazgos evidenciados, ya que en apego a los criterios de Simonin es mandatorio poder establecer la naturaleza del trauma, la naturaleza de la lesión, la concordancia de la localización, la relación anatómica, la relación cronológica, comprobar que la afección no existía antes del trauma y poder excluir cualquier otra causa.
Paso siguiente es valorar la condición actual de la persona, siendo para el caso en estudio es un tanto peculiar, ya que es equiparable con la amputación de la extremidad superior izquierda pero ante la presencia de la misma, para fines prácticos este miembro no muestra utilidad alguna, pero sí es un peso muerto que cuelga del cuerpo con todos los inconvenientes del caso, con la salvedad de que la persona evaluada no sufre de dolor neuropático asociado, lo que para otras personas es un agravante de su condición no despreciable.
Lo anterior, corresponde al segundo paso que consiste en determinar el menoscabo o la pérdida sufrida por la persona evaluada, lo que para fines judiciales se resumen como el porcentaje de incapacidad permanente y para tal fin existen algunas tablas que delimitan dentro de un rango más o menos laxo los porcentajes por área anatómica o por lesión sufrida, las que se denominan Baremos, lo que a todas luces es subjetivo e inespecífico, pero por lo menos establece un punto de partida o parámetro de comparación.
Según el Capitulo V del Titulo Cuarto del Código de Trabajo de Costa Rica, en su apartado dos la pérdida de la extremidad superior desde el nivel del hombro establece una incapacidad permanente de entre 65 y 75 por ciento, dependiendo de si corresponde a la extremidad dominante o no, y el apartado ciento treinta y cuatro fija en 65 y 75 por ciento por la parálisis total del miembro superior de igual forma dependiendo si es la extremidad dominante o no, con lo cual para el Baremo de referencia en asuntos de índole laboral y de tránsito en Costa Rica el porcentaje es igual tanto para una amputación, como para la pérdida de la función.
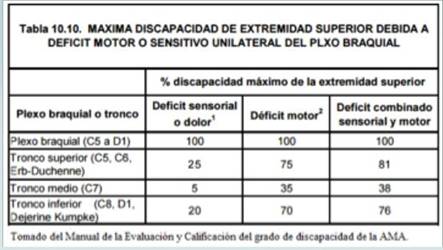
El Baremo de la Asociación Médica Americana (AMA), que es la base para otros muchos Baremos como el Baremo para la Calificación del Grado de Minusvalía Español o el Baremo de la Asociación Argentina de Compañías de Seguros, establece a diferencia del costarricense porcentajes de incapacidad permanente diferentes si ocurre una amputación de la extremidad superior a nivel del hombro fijando un 60 por ciento para esta lesión y la parálisis de la extremidad superior la diferencia por el nervio en particular lesionado, creando un apartado completo y separado para las afecciones del plexo braquial en donde se contempla la afección tanto por déficit motor como por déficit sensitivo y/o dolor neuropático, para el plexo completo y para sus divisiones en tronco superior, medio e inferior, asignándole porcentajes diferentes por cada uno de estos aspectos. (cuadro 2).
Este abordaje, establece otra manera de enfrentar un caso como el analizado y denota la importancia de comprender la división anatómica del plexo braquial y la diferencia que implica si el compromiso es completo u parcial.
Conclusión
El plexo braquial es una estructura neuroanatomía compleja, por lo que a la hora de enfrentar casos de valoración de daño corporal en donde este se vea afectado, es imperativo un amplio conocimiento del mismo, ya que es la única manera de poder establecer relación de causalidad entre la historia médica suministrada y los hallazgos a la exploración, siendo este el pilar en donde se basa toda pericia médico legal y de donde saldrán las posibles conclusiones en relación a la incapacidad permanente de la persona evaluada, haciendo siempre la salvedad que es el perito es quien fija en porcentaje de impedimento, mismo que debe estar debidamente justificado y fundamentado, para tal fin se puede y debe consultar los Baremos o Manuales de Valoración disponibles, pero nunca se deben asumir los porcentajes sugeridos como absolutos.