Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Costarricense de Ciencias Médicas
Print version ISSN 0253-2948
Rev. costarric. cienc. méd vol.26 n.3-4 San José Jun. 2005
Meningitis y choque séptico en un adulto mayor causados por Chryseobacterium meningosepticum (antes Flavobacterium meningosepticum).
Erick Miranda1, Fabián Madrigal1, Juan R. Mora1,2, Zianne Camacho1
Resumen
Chrysobacterium meningosepticum es una bacteria ambiental que sobrevive en ambientes nosocomiales diversos y es capaz de producir infecciones en pacientes debilitados, colonizando inicialmente el tracto respiratorio. Esta bacteria muestra resistencia a muchos antimicrobianos, por lo que se vuelve difícil tratar una infección causada por este germen. Se describe la evolución de un cuadro infeccioso presentado por una paciente de 66 años, con insuficiencia cardiaca, hepatopatía e inmunocomprometida por tratamiento con prednisona para controlar la artritis reumatoidea que padecía.
Cinco días antes del internamiento, la paciente presentó un cuadro de disnea progresiva y malestar general. Al momento del ingreso al hospital se mostraba afebril, hipotensa, con leucocitosis absoluta con desviación izquierda y alteración de función renal y hepática. Durante el segundo día fue necesario suministrar oxígeno suplementario y tratamiento para la insufi ciencia cardiaca. Al tercer día de internamiento presentó fiebre, mayor disnea, delirio y taquicardia y se inició el tratamiento empírico con cefotaxime y amikacina. Los cultivos de orina y esputo tomados al momento de su ingreso fueron negativos por bacterias. Al cuarto día la paciente continuaba febril y con mayor deterioro del cuadro respiratorio y un grado de delirio importante. Se cambió el tratamiento a cefotaxime, ampicilina y vancomicina y se realizó punción lumbar. El líquido cefalorraquídeo presentó 31000 leucocitos/µL con 92% de polimorfonucleares, proteínas elevadas y en la tinción de Gram del sedimento se encontró gran cantidad de bacilos Gram negativos. De un hemocultivo tomado previamente se aisló un bacilo Gram negativo. Al quinto día, la paciente presentó choque séptico que complicó su estado general y provocó su fallecimiento. Los cultivos de sangre y de líquido cefalorraquídeo revelaron la presencia de C. meningosepticum.
El caso se ajusta a las descripciones hechas en la literatura para C. meningosepticum, un microorganismo poco usual que produjo un proceso infeccioso en un adulto mayor inmunocomprometido por su edad, su condición de fondo y por el tratamiento con prednisona, causándole meningitis y una bacteremia que evolucionó a choque séptico y que culminó con su muerte a pesar de las medidas tomadas.
Palabras clave: Meningitis, Choque séptico, Flavobacterium meningosepticum.
Abstract
Chrysobacterium meningosepticum is an environmental bacterium that can survive in different nosocomial environments and is able to produce infections in debilitated patients by initial colonization of the respiratory tract. This bacterium exhibits resistance to many antimicrobial agents what makes very difficult its eradication from an infectious process. Clinical evolution of an infectious disease caused by C. meningosepticum in a 66 years old immunocompromised patient is described.
Five days before being hospitalized, the patient exhibited progressive dyspnea and malaise. When the patient was admitted into the hospital she was afebrile and hypotensive; blood tests showed leukocytosis with juvenile forms (left shift) and kidney and liver functions altered. Supplementary oxygen and treatment for cardiac insufficiency were provided during the second day. At the third day she exhibited fever, dyspnea and tachycardia. Empirical antimicrobial treatment with cefotaxime and amikacin was started. Bacteriological cultures of urine and sputum taken at the time the patient was admitted to the hospital were negative. During fourth day the patient continued with fever, the respiratory problem got worse and delirium was present. Antimicrobial treatment was changed to cefotaxime, ampicillin and vancomycin and a lumbar puncture was performed. The cerebrospinal fl uid (CSF) showed 31000 leukocytes/µL (92% polymorphonuclear leukocytes), elevated protein concentration and a high amount of Gram-negative bacilli in the sediment. A Gram-negative bacillus was also isolated from a blood culture previously taken. The fifth day of hospitalization, the patient entered in septic shock, the general condition got worse and she died. CSF and blood cultures were positive for C. meningosepticum.
This case fits descriptions found in literature about C. meningosepticum, an uncommon microorganism causing meningitis and bacteremia in an immunocompromised patient (because of age, general condition and treatment with prednisone), that evolved to septic shock and dead in spite of regular antimicrobial treatment and medical care.
Key word: Meningitis, Septic shock, Flavobacterium meningosepticum.
Introducción
Chryseobacterium meningosepticum es un bacilo Gram negativo, oxidasa positivo, oxidador de glucosa, que algunas veces produce un pigmento amarillo cuando crece en algunos medios de cultivo. Fue denominado previamente como Flavobacterium meningisepticum. Es un habitante ambiental común que ocasionalmente puede ser encontrado produciendo problemas en humanos (1,5).
No se han identificado factores específicos de virulencia asociados con esta bacteria; aunque la mayoría de las especies asociadas con infecciones en humanos son encapsuladas y producen proteasas o gelatinasas, capaces de destruir células y tejidos. Además, tiene una gran capacidad para sobrevivir en agua clorada y en ambientes nosocomiales, principalmente en zonas húmedas, tales como suelo, plantas, fuentes de agua, incubadoras, lavamanos, grifos, tanques de agua, sistemas de hemodiálisis, soluciones salinas y otros productos farmacéuticos y en alimentos. C. meningosepticum no es parte de la flora normal de humanos; no obstante, puede colonizar el tracto respiratorio superior del paciente durante la hospitalización, probablemente como resultado de la exposición a dispositivos endotraqueales o soluciones farmaceúticas contaminadas. Alternativamente la transmisión puede producirse de persona a persona y ocasionalmente puede haber transmisión al neonato a través del canal del parto.
El desarrollo de infección requiere básicamente la exposición de pacientes debilitados a fuentes de contagio, lo que resulta en colonización respiratoria. Posteriormente, dependiendo del estado de salud del paciente, pueden desarrollarse infecciones. A pesar de que C. meningosepticum no es uno de los agentes más frecuentes de meningitis bacteriana, se han publicado informes que le involucran con dicha patología (4,10,11 ). La meningitis es la infección más común causada por C. meningosepticum y afecta pincipalmente a neonatos de término y pretérmino (5). En adultos se han reportado diversos cuadros clínicos, tales como neumonía, endocarditis, bacteremia postoperatoria y meningitis; usualmente asociados con inmunocompromiso o enfermedades debilitantes de base (3,8,9). Según una publicación de reporte multicéntrico, sobre infecciones causadas por C. meningosepticum, la prevalencia más alta se da en ancianos (2). En el caso de los neonatos, la principal secuela descrita es el desarrollo de hidrocefalia, que se presenta en el 60 % de los que sobreviven a la infección. (5).
Chryseobacterium meningosepticum crece bien en los medios de cultivo usados rutinariamente en un laboratorio clínico, tales como agar sangre y agar chocolate cuando son incubados a 35° C, con atmósfera incrementada de CO2 o en atmósfera normal, por un mínimo de 24 horas (1). No existen métodos de susceptibilidad antibiótica validados para C. meningosepticum. Frecuentemente se considera a este microorganismo como resistente a penicilinas (inclusive carbapenémicos como Imipenen), cefalosporinas y aminoglicósidos comúnmente utilizados para tratar infecciones causadas por otros bacilos Gram negativos. Se ha informado como sensible a Vancomicina, Clindamicina y Rifampicina (1). Lo anterior varía según las diferentes publicaciones (3-5).
El SENTRY Antimicrobial Surveillance Program, es un estudio de monitoreo mundial sobre susceptibilidad y resistencia de bacterias y hongos patógenos. Esta investigación fue conducida utilizando los resultados de 119 hospitales y laboratorios centinelas de Estados Unidos, América Latina, Europa y la región del Pacífico de Asia, desde 1997 a 2001. Durante ese período se aislaron alrededor de 155811 cultivos de los cuales, 44 correspondieron a especies de Chryseobacterium y 24 de ellas a C. meningosepticum. En dicha investigación se encontró que los antimicrobianos más activos fueron las nuevas quinolonas (Garenoxacina, Gatifloxacina y Levofloxacina), seguido por Rifampicina. El Trimetoprim-sulfametoxasol, Ciprofloxacina y Piperazilina-Tazobactán mostraron además una actividad razonable; Vancomicina mostró poca efectividad.
En conclusion, Chryseobacterium meningosepticum es un microorganismo aislado con poca frecuencia como causa de infecciones en humanos; pero, cada vez son más los casos reportados en la literatura en los que este germen es el agente causal.
Presentación del caso
Paciente femenina, de 66 años, que ingresa al hospital debido a un cuadro de disnea progresiva, dolor en miembros inferiores y malestar general. Cinco días previos al ingreso, la paciente inició un síndrome caracterizado por disnea en reposo, dolor intenso en ambas rodillas, disminución en la diuresis, astenia, adinamia e hiporexia.
Como antecedentes personales patológicos presentaba: artritis reumatoide de larga data, con deformidad articular en ambas manos y edema de rodillas, se trataba con prednisona 10 MG x día e indometacina; también, presentaba cardiopatía hipertensiva, tratada con enalapril y furosemida. Adicionalmente, tenía antecedente de úlcera gástrica, tratada con omeprazol. No había historia de alergias, etilismo ni tabaquismo. Su hermana padecía de diabetes mellitus, sin otros antecedentes familiares de importancia.
A su ingreso tenía una temperatura de 37º C, una PA: 92 / 62 mm Hg, FC: 107 x minuto, FR: 25 x minuto. Se encontraba quejumbrosa, inquieta y orientada, coningurgitación yugular (+), crepitos húmedos en ambas bases, ruidos cardiacos sin soplos, abdomen globoso con hepatomegalia presente, equimosis a nivel periumbilical, edema en ambas rodillas, sin focalización neurológica ni signos meníngeos.
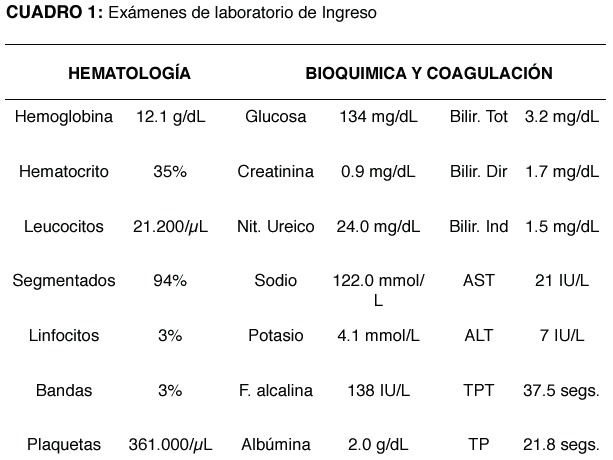
En el cuadro 1 se consignan los resultados de los exámenes de laboratorio de química, hematología y coagulación. Estos resultados, en general, muestran anemia leve, leucocitosis con desviación izquierda y alteración de la función renal y hepática.
La orina mostró una densidad de 1.020, con 1+ de proteínas, y 4 leucocitos y 1 eritrocito/campo de 400X.
Las placas de Rayos X de tórax mostraron una cardiomegalia global, con áreas de densidad intermedia perihiliar bilateral sugestivas de congestión.
El electrocardiograma mostró un ritmo sinusal sin datos de isquemia aguda. Se solicitaron muestras de cultivo de orina y esputo.
Durante el segundo día de hospitalización se realizó un ultrasonido de abdomen que mostró el hígado aumentado de tamaño con dilatación de venas suprahepáticas, sin esplenomegalia, ni ascitis. Los riñones, el páncreas y la vejiga mostraron un aspecto normal. Durante este tiempo la paciente se manejó con oxígeno suplementario y tratamiento para insufi ciencia cardiaca.
Al inicio del tercer día inició con fiebre (38º C), mayor disnea, delirio, taquicardia e hipotensión. Se inició el tratamiento antimicrobiano empírico, con cefotaxime y amikacina suponiendo un proceso infeccioso pulmonar y se tomaron hemocultivos previo al inicio de antibióticos. Los informes de cultivo de orina y esputo tomados al ingreso fueron negativos por bacterias.
Al cuarto día la paciente persistía con fiebre, mayor deterioro de su cuadro respiratorio y con un grado de delirio importante. Se le realizó una tomografía axial computarizada (TAC) de cráneo que no mostró datos de sangrado ni hallazgos sugerentes de absceso cerebral. Se decidió realizar una punción lumbar.
El líquido cefalorraquídeo tenía un aspecto turbio, fue negativo al VDRL y la baja concentración de glucosa no fue detectada por el equipo analizador automatizado; las proteínas tenían una concentración de 465 mg/dL y presentaba 31 500 leucocitos /µl, 92% de los cuales eran polimorfonucleares y solo había 10 000 eritrocitos/µl. Además, una tinción de Gram del sedimento de ese líquido mostró abundantes bacilos Gram negativos. En el hemocultivo a las 24 horas se aisló un bacilo Gram negativo. El tratamiento antimicrobiano se cambió a cefotaxime, ampicilina y vancomicina.
Durante el quinto día de hospitalización la paciente presentó un cuadro de choque séptico, que le llevó a una claudicación cardiaca y respiratoria, requiriendo manejo de soporte cardiaco avanzado y ventilación mecánica asistida. Doce horas después falleció.
Los cultivos, tanto en sangre como en líquido cefalorraquídeo, revelaron la presencia de Chryseobacterium meningosepticum. La prueba de sensibilidad a los antibióticos mostró resistencia a beta lactámicos, incluidos monobactámicos, así como a aminoglicósidos. No se evaluó sensibilidad contra lincosamidas o glicopéptidos.
Discusión
Cada vez son más los casos de infecciones causadas por gérmenes que en el pasado no eran tan frecuentes. Este es uno de esos casos, donde un microorganismo no común produjo un proceso infeccioso severo en un adulto mayor que culminó con su fallecimiento a pesar de las medidas tomadas. El caso se ajusta a las descripciones hechas en la literatura respecto a Chryseobacterium meningosepticum, donde esta bacteria produjo una meningitis en una paciente inmunosupresa, portadora de Artritis Reumatoide y que utilizaba crónicamente esteroides para el control de esta. Además produjo una bacteremia que evolucionó a un choque séptico, del cual no fue posible rescatarla.
Con el envejecimiento se produce una serie de cambios en el sistema inmune que predispone al adulto mayor a las infecciones. Lo anterior, sumado a la condición de base de la paciente, así como al tratamiento esteroideo crónico, condicionaron un sustrato idóneo para el desarrollo de una infección por Chryseobacterium meningosepticum. El personal de salud debe de estar preparado para el abordaje y tratamiento oportuno de estas infecciones causadas por gérmenes no tradicionales.
Referencias
1. Forbes BA, Sahm DF, Weissfeld AS. Bayley & Scott´s Diagnostic Microbiology, 11 th ed., St. Louis, Missouri, USA: Mosby, Inc. 2002. pp. 406-410. [ Links ]
2. Kirby JT, Sader HS, Walsh TR, Jones RJS. Antimicrobial Susceptibility and Epidemiology of a Worlwide Collection of Chryseobacterium spp: Report from the SENTRY Antímicrobial Surveillance Program (1997-2001). J Clin Microbiol 2004; 42:445-448. [ Links ]
3. Lin PY, Chu C, Su LH, Huang CT, Chang WY, Chiu CH. Clinical and Microbiological Analysis of Bloodstream Infections Caused by Chryseobacterium meningosepticum in Nonneonatal Patients. J Clin Microbiol 2004; 42:3353-3355. [ Links ]
4. Lu CH, Huang CR, Tsai NW, Chang CS. An Adult Case of Chryseobacterium meningosepticum Meningitis. J Infect Dis 2004; 57:214-215. [ Links ]
5. Di Pentina MC, Mason EO, Kaplan SL. In Vitro Antibiotic Synergy Against Flavobacterium meningosepticum: Implications for Therapeutic Options. Clin Infect Dis 1998; 26:1169-1176. [ Links ]
6. Steinberg JP, Del Rio C. Other gram-negative bacilli. En: Mandell GL, Bennett JE, Dolin R. eds. Principles and Practice of Infectious Diseases. 5th Ed. New York: Churchill Livingston; 2000. [ Links ]
7. Block KC, Vadarajah RJ, Jacobs R. Chryseobacterium meningosepticum: an emerging pathogen among inmunocompromised adults. Report of 6 cases and literature review. Medicine (Baltimore) 1997; 76:30-41. [ Links ]
8. Tizer KB, Cervia JS, Dunn A. Successful combination of Vancomicine and Rifampin therapy in a newborn with community acquired Flavobacterium meningosepticum neonatal meningitis. Pediatr Infect Dis J 1995; 14:916. [ Links ]
9. Sader HS, Jones RJV, Pfaller MA. Relapse of catheter-related Flavobacterium meningosepticum bacteremia demonstrated by DNA macrorestriction analysis. Clin Infect Dis 1995; 21:997. [ Links ]
10. Durand ML, Calderwood SB, Weber DJ, et al. Acute bacterial meningitis in adults: a hospital based epidemiological study. N Engl J Med 1993; 328:21- 28. [ Links ]
11. Stratton CW, Cooksey RC. Susceptibility test: special test. In: Balows A, Hausler W, Hermman K, Isenberg H, Shadomy HJ, editors. Manual of Clinical Microbiology. 5th ed. Washington DC: American Society for Microbiology. 1991. pp. 1159-1160. [ Links ]
1 Hospital Nacional de Geriatría y Gerontología, Dr. Raúl Blanco Cervantes.
2 Departamento de Microbiología e Inmunología, Facultad de Microbiología, Universidad de Costa Rica.













