El tatuaje es una práctica artística antigua bien conocida, caracterizada por la colocación intradérmica de pigmento exógeno para obtener un diseño permanente. En los últimos 30 años, los tatuajes y las perforaciones, como arte corporal, han venido ganando aceptación y popularidad en la sociedad actual;1,2 sin embargo, a pesar de esto, existen datos limitados de la prevalencia absoluta de estas prácticas.
Las complicaciones relacionadas a los tatuajes se empezaron a reportar a mediados del siglo XIX.4 Desde entonces su popularidad ha venido aumentando, sobre todo en las últimas décadas, lo cual ha traído un incremento en la incidencia de reacciones cutáneas adversas. Dentro de las complicaciones dermatológicas más comunes de los tatuajes se incluyen: infecciones bacterianas superficiales y profundas, infecciones fúngicas, infecciones virales, reacciones eccematosas, dermatosis inflamatorias localizadas, sarcoidosis, granulomas por cuerpo extraño, queloides, erupciones cutáneas inflamatorias generalizadas y neoplasias cutáneas.3-7 En las últimas décadas se ha incrementado el número de reportes de casos de tumores cutáneos que surgen en un tatuaje, pero hasta la fecha se desconoce si existe una relación directa entre ellos.1,4,8-10
Caso clínico
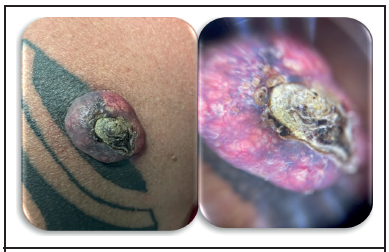
Un hombre de 40 años, conocido sano, se presenta a la consulta externa de Dermatología con historia de una lesión de rápido crecimiento en su hombro derecho, aparecida dos meses después de haberse realizado un tatuaje con tinta oscura permanente. La lesión surgió en una de las zonas del tatuaje. El examen físico reveló un nódulo de 2 x 3 cm, de bordes bien definidos y regulares, con hiperqueratosis central y vasos irregulares (Figuras 1 y 2). No se palparon adenopatías y tampoco se observó evidencia de fotodaño significativo ni en la zona del tatuaje ni en otras regiones fotoexpuestas.
El resultado de la biopsia incisional reportó un queratoacantoma (KA). Como tratamiento, se decidió realizar resección quirúrgica. La histología posterior a la tumorectomía reveló un carcinoma de células escamosas (CEC) bien diferenciado e invasor, sin invasión perineural o linfovascular, con márgenes libres de tumor.
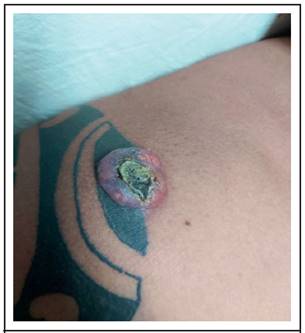
Figura 1: Hombro derecho, se observa lesión nodular bien definida de aproximadamente 2x3 cm con hiperqueratosis central y vasos irregulares dentro una de las zonas del tatuaje. La tinta del tatuaje atraviesa el tumor.
Discusión
En los últimos 30 años, se ha presentado un aumento en los informes de tumores cutáneos desarrollados en los tatuajes.1,4,8-10 Debido a esto, han surgido inquietudes y preguntas sobre la posible asociación de los tatuajes con neoplasias cutáneas. Se han notificado reportes de casos de melanoma,11,12 carcinomas basocelulares (CBC),13 KA y CEC.1,14-20 Además, se han descrito casos anecdóticos de linfomas de células B sobre pseudolinfomas,21 dermatofibrosarcoma protuberans22 y leiomiosarcomas.23 Por último, pueden desarrollarse otras lesiones “benignas” de tipo escamoso, como la hiperplasia pseudoepiteliomatosa.11,19,24,25
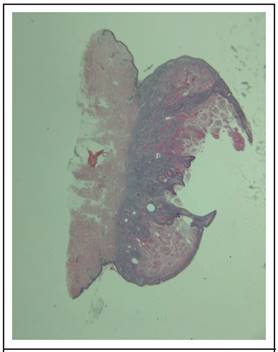
Figura 3. Corte que muestra tumoración simétrica con dos rodillas epiteliales en los extremos que rodean abundante queratina formando una “copa”. Ampliación del original: 6x. Imagen cortesía del Dr. Greivin Rodríguez.
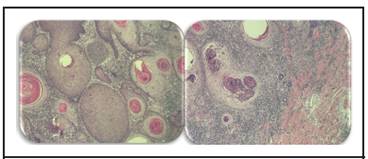
Figura 4 En la porción por debajo de la copa de queratina se observa proliferación de nidos de queratinocitos atípicos con producción de globos córneos y diferenciación folicular focal. Se observa invasión de la dermis que alcanza, pero no sobrepasa el límite de las glándulas ecrinas. Los márgenes de resección se encuentran libres.
En nuestro caso, la lesión clínica desarrollada fue un KA que progresó hacia un CEC, documentado por la histología que muestra una combinación de ambos componentes, con contrastes bien delimitados entre ellos (ó de células anaplásicas de varios formas y tamaños).26 Con base en lo anterior, se puede inferir que el KA es, en esencia, un CEC de bajo grado que muestran un comportamiento biológico maligno.26-28
No se ha establecido una correspondencia directa entre los tatuajes y las neoplasias. Desde el punto de vista fisiopatológico, se pueden proporcionar argumentos a favor de un riesgo carcinogénico relacionado con los tatuajes como también se pueden brindar argumentos en contra de tal hipótesis.1,4,8-10 De existir un vínculo real entre los tatuajes y el cáncer de piel, lo más probable es que la carcinogénesis sea el resultado de un proceso multifactorial. El trauma, las cicatrices o la inflamación crónica cutánea pueden participar en el desarrollo de algunas neoplasias incluyendo CEC9,10,29,30 y queratoacantomas.1,10 Los pigmentos del tatuaje también podrían participar en la carcinogénesis ya que causan un estado inflamatorio perpetuo como un intento del organismo por degradar el material extraño.10 Otro posible argumento es la exposición a los rayos ultravioleta. Algunos autores han postulado que los rayos ultravioleta (UV) pueden alterar los pigmentos del tatuaje en la dermis y potenciar su efecto cancerígeno.9,10,17. Los datos publicados sobre casos de cáncer cutáneo de piel en tatuajes, rara vez mencionan los hábitos solares del paciente. En algunos casos los pacientes tenían ubicado el tatuaje en un lugar no fotoexpuesto; sin embargo, la mayoría de casos reportados fueron reportados de zonas expuestas al sol (extremidades y cara). Nuestro caso trata de un paciente joven quien clínicamente no mostraba datos de daño solar crónico ni tampoco tenía el antecedente de cáncer de piel o queratosis actínicas. No obstante, su trabajo exigía exposición constante al sol y la localización del tatuaje se encontraba una posible zona fotoexpuesta (hombro derecho).
La exposición cutánea al tatuaje podría entonces, causar una desestabilización inmunitaria local, llamada “distrito cutáneo inmuocomprometido”, lo que ocasionaría otro trastorno, como una neoplasia o infección.30-33
El tatuaje permanente y sus efectos adversos como inductor del potencial efecto cancerígeno, es un tema que la atención médica no debe descuidar ya que podría causar un problema de salud pública en el futuro. En la actualidad, faltan estudios a gran escala de factores clínicos y epidemiológicos que logren demostrar si existe o no, alguna relación causal entre los tumores de piel y los tatuajes. Es importante que se sigan reportando estos tipos de casos en la literatura con el fin de que se obtengan mayores datos. También se necesitan investigaciones adicionales in vivo de las concentraciones cutáneas y sistémicas de pigmentos y sus derivados.