El trasplante hepático ortotópico (THO) es el único tratamiento curativo para pacientes con enfermedad terminal hepática, aguda o crónica de cualquier etiología, algunas enfermedades de la vía biliar, como colangitis esclerosante primaria y tumores hepáticos primarios/ secundarios en pacientes seleccionados. Debe ser considerado como una opción terapéutica en cualquier paciente con enfermedad hepática terminal en el cual la cirugía pueda extender la expectativa de vida o mejorar la calidad de vida.1
El 1967 el Dr. Thomas Starzl, realizó el primer trasplante de hígado exitoso del mundo, en Denver Colorado. En Europa fue llevado a cabo por Sir Roy Calne en Cambridge en 1968. En América Latina, se realizó en 1968 en Sao Paulo, Brasil y el segundo en 1969 en Santiago, Chile.1 Y en Costa Rica se llevó a cabo en 1993 por el Dr. Fernando Ferraro Dobles en el Hospital “Dr. Rafael A Calderón Guardia” (HCG).
En el año 2009 se inicia con la sesión de trasplantes, en donde se presentan todos los posibles receptores para trasplantes. En 2015 se funda la clínica de hígado, en donde se analizan todos los casos de patología hepática oncológica. Ambas sesiones conformadas por equipo multidisciplinar, y activas hasta la actualidad.
Este estudio incluye a todos los pacientes trasplantados de hígado en el HCG, desde el año 2009 hasta el 2018. El objetivo fue analizar los resultados y evolución del programa, así como las complicaciones más frecuentes y las características de las hepatopatías que llevaron a trasplante hepático.
Métodos
Esta es una investigación retrospectiva que involucra la revisión de los expedientes clínicos de los pacientes que recibieron un trasplante de hígado entre los años 2009 y 2018 en el HCG
Los datos se extrajeron y tabularon en forma anónima, para mantener la confidencialidad, mediante un sistema de codificación y resguardados por los investigadores. Se consideraron las siguientes variables categóricas o discontinuas: edad, sexo, nacionalidad, lugar de procedencia, manifestaciones de la hepatopatía, motivo del trasplante, curso clínico postrasplante, comorbilidades, medicamentos empleados, complicaciones, resultados relevantes de exámenes de gabinete y biopsias. Las variables continuas tomadas en cuenta fueron parámetros metabólicos de rutina y resultados de exámenes inmunológicos determinados en el laboratorio clínico del HCG.
Para garantizar la integridad y veracidad de los datos se utilizó una hoja física de recolección de datos para cada expediente y, luego se transcribió la información en una hoja de cálculo del programa Excel de Microsoft. Como fuentes de información se utilizaron los expedientes clínicos de cada paciente almacenados en el archivo y la base de datos del laboratorio clínico. Esta investigación contó con la autorización del Comité Ético Científico Institucional, el número de protocolo asignado por el comité evaluador es: HSJD-07-CEC-2018.
Los datos se presentaron en números y se expresaron como porcentajes de frecuencia, comparados mediante el test de chi-cuadrado. Se realizó, además, un análisis de regresión logística con el fin de identificar si existía un riesgo mayor de presentar complicaciones de acuerdo con las patologías presentadas antes del trasplante o en el posoperatorio inmediato, mediato o de seguimiento. Los cálculos estadísticos se llevaron a cabo con los paquetes estadísticos STATA, empleando como umbral de significancia estadística un valor de p menor de 0,05.
Resultados
La muestra estuvo compuesta por un total de 45 cirugías de trasplante hepático y 44 pacientes atendidos en el HCG, que requirieron un trasplante de hígado entre abril de 2009 y agosto de 2018, provenientes principalmente de la provincia de San José. El promedio de edad al momento del trasplante fue de 51,1 ±11,2 años, 46.8±13,2 para las mujeres y 53,9 ±9,3 para los hombres (p<0,05; cuadro 1).
La hepatopatía que más frecuentemente llevó a trasplante fue la cirrosis etílica, se documentó la misma en 14 pacientes, seguida por esteatohepatitis no alcohólica, en 7 pacientes y cirrosis criptogénica en 5 pacientes. Además fueron trasplantados 4 pacientes por enfermedad de Wilson, 3 por hemocromatosis, 2 por deficiencia de alfa 1 antitripsina, 2 por cirrosis por virus de hepatitis B y luego individualmente se presentaron casos de hepatitis autoinmune, cirrosis por virus de hepatitis C, síndrome de Budd-Chiari, cirrosis biliar primaria, falla hepática inducida por fármacos, y colangitis esclerosante primaria.
En cuanto al estado nutricional, se contó con el IMC previo al trasplante para 25 pacientes en total, para los cuales el promedio fue de 27.14 kg/m2. Se observó que la mayoría de las mujeres se encontraba en el grupo con obesidad, mientras que la mayoría de los hombres se ubicaban en el de sobrepeso. Solo siete pacientes tenían IMC normal previo al trasplante.
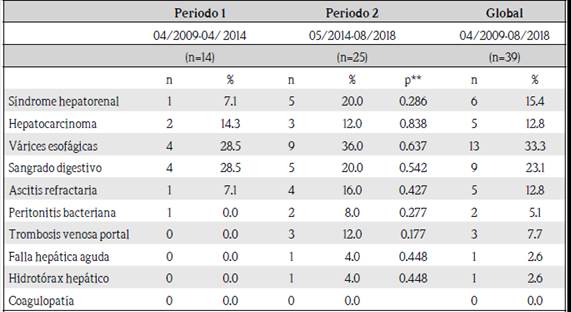
Se documentó que las principales complicaciones de la hepatopatía que habían tenido previo al trasplante los pacientes fueron: várices esofágicas, sangrado digestivo alto y síndrome hepatorrenal (cuadro 1). La severidad de la hepatopatía al momento del trasplante se analizó con las escalas de MELD, MELD-Na y Child-Pugh. En cuanto a la clasificación de Child-Pugh: 7 pacientes tenían una clasificación de Child Pugh A previo al trasplante, 16 pacientes tenían una clasificación B y 12 pacientes tenían una clasificación C, para 9 pacientes no se contó con los datos. En cuanto al MELD: 3 pacientes tuvieron clasificación menor a 10 puntos, 20 pacientes entre 10 y 18 puntos y 10 pacientes entre 19 a 24, y 10 pacientes mayor a 24 puntos, no se contó con el cálculo para un paciente. En cuanto al MELD-Na: un paciente tenía puntaje menor a 10, 18 pacientes tenían puntaje entre 10 y 18, 12 pacientes entre 19 y 24 y 13 pacientes mayor a 24.
Con respecto a las comorbilidades que acompañaban a la hepatoaptía, se logró recolectar información de 41 pacientes. Se documentó hipertrigliceridemia e hipertensión arterial en 11 pacientes cada una, representando un 28 %. El sobrepeso se presentó en 9 pacientes, representando un 23%. En 32% de los casos no se reportó ninguna comorbilidad en el expediente clínico. En 10 pacientes (26%) se documentó otro tipo de comorbilidad. Este porcentaje está compuesto de pacientes que individualmente presentaban colitis ulcerativa, hipotiroidismo, trombofilia, síndrome de Ménière, osteoporosis, psoriasis, hiperplasia prostática benigna, pólipos intestinales, poliquistosis renal, diabetes mellitus, cardiopatía y tabaquismo.
El 72 % de los pacientes presentó exceso de peso previo al trasplante, sin una diferencia estadísticamente significativa entre hombres y mujeres. Estos datos se obtuvieron a partir del índice de masa corporal documentado en los expedientes.
El 100% de los trasplantes se efectuaron con donante cadavérico. El tiempo de espera para el trasplante fue muy variable, con un promedio de 130 a 160 días. No se encontró ninguna relación estadísticamente significativa entre el tiempo de espera y los porcentajes de estratificación de gravedad MELD, MELD-Na y Child-Pugh.
De los 44 pacientes incluidos en el estudio fallecieron 10 en total, 22.7%. De éstos, dos fueron trasplantados por enfermedad de Wilsony uno por cada una de las siguientes patologías: hemocromatosis, cirrosis criptogénica, cirrosis etílica, esteatosis hepática no alcohólica, cirrosis por virus de hepatitis B, deficiencias de α-1 antitripsina y síndrome de Budd-Chiari.
Al comparar la mortalidad con la severidad de la hepatopatía, de acuerdo con las escalas de MELD, MELD- Na y Child Pugh, no se encontró ninguna diferencia esta dístcamente significativa. Tampoco se encontró relación entre la mortalidad y la causa de la hepatopatía ni con la edad de los pacientes al momento del trasplante.
Sin embargo, sí se encontró diferencia estadísticamente significativa al dividir la población en dos grupos: los pacientes trasplantados durante el periodo de abril de 2009 a abril de 2014 y los trasplantados en periodo de mayo de 2014 a agosto de 2018. La mortalidad global entre ambos grupos disminuyó de 36.8% a 11.5%, y la mortalidad durante los primeros 30 días posterior a la cirugía disminuyó de 23.3% a 7.6%. El promedio de edad de los pacientes para cada uno de los subgrupos no tiene diferencia estadísticamente significativa, así como tampoco la frecuencia de ninguna de las complicaciones de la hepatopatía, ni el MELD.
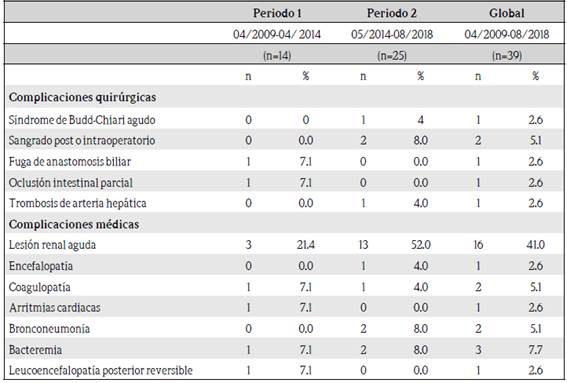
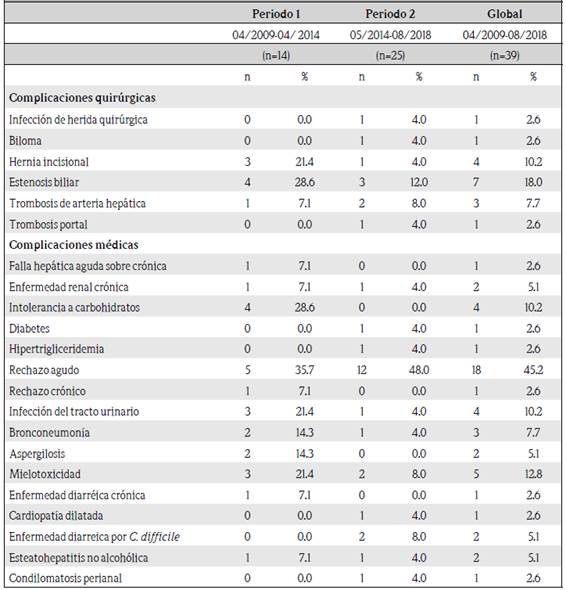
Las complicaciones que surgieron posterior al trasplante se clasificaron en médicas y quirúrgicas y posteriormente en las que surgieron en el postoperatorio inmediato o mediato (antes del alta hospitalaria) y las que se documentaron durante el seguimiento ambulatorio. Además, al igual que la mortalidad se hizo un análisis en subgrupos de acuerdo a la fecha de trasplante. (Cuadro 2 y cuadro 3)
Las complicaciones infecciosas en el periodo postoperatorio inmediato y mediato se debieron principalmente a bacterias Gram negativas. Se aisló Escherichia coli en dos casos, Klebsiella pneumoniae en dos casos, Granullicatella adiaens en uno y Acromobacter en un caso. Además se aisló en un paciente un Staphilococcus aureus resistente a meticilina.
El promedio del último IMC para 22 pacientes de quienes se obtuvo el dato fue de 28,2 ± 5,25 kg/ m2, comparado con un promedio de 27,14 ± 4,2 kg/m2 pretrasplante. Esta diferencia no fue estadísticamente significativa.
Discusión
La diferencia encontrada entre hombres y mujeres es concordante con los datos publicados en otros estudios similares. En Estados Unidos, por ejemplo, hay menor cantidad de mujeres que hombres en lista de espera para trasplante hepático (38 % frente a 62 %) y estas tienen dos veces menos probabilidades que los varones de recibir un injerto tanto de donante cadavérico como vivo.2
A nivel internacional, los pacientes receptores de trasplante tienen una edad promedio entre los 50 y los 64 años de edad, y las mujeres se encuentran con más frecuencia en los extremos de este rango.3 El promedio de edad al momento del trasplante en el presente estudio fue de 51 años, lo cual concuerda con estas estadísticas; sin embargo, no se encontró una distribución de sexo por edad similar a las reportadas a nivel mundial. Lo anterior probablemente se debe a que el tamaño de la muestra de este estudio es considerablemente más pequeña.
Leonard et al. documentaron que entre 1990 y el 2003 el porcentaje de pacientes obesos al momento de recibir un trasplante de hígado aumentó de 15 a 25 %.4 Más tarde Kim et al reportaron que para el 2011 el 34,4 % de los pacientes en lista de espera para trasplante hepático eran obesos.5 En el presente estudio, el 72 % de los pacientes para los cuales se contó con los datos presentaba exceso de peso previo al trasplante, sin una diferencia estadísticamente significativa entre hombres y mujeres. Es importante aclarar que esta medición tiene limitaciones dado que el peso del paciente puede estar sobreestimado en pacientes con ascitis.
Paradójicamente, no hay suficiente evidencia en cuanto al impacto del sobrepeso u obesidad en la morbimortalidad posterior a la cirugía.6 En un estudio que incluyó 43 478 pacientes con cirrosis por virus de hepatitis C en lista de espera para trasplante hepático, se determinó que la obesidad se relacionaba con menor probabilidad de recibir un injerto; sin embargo, no hubo diferencia en la supervivencia al compararlos con el grupo con peso normal.7
En este estudio la gran mayoría de los pacientes se trasplantó a causa de patologías crónicas como la cirrosis en comparación con la falla hepática aguda. Esto concuerda con los datos europeos, en donde el 50 % de los trasplantes hepáticos son a causa de cirrosis.8
Llama la atención, sin embargo, que a pesar de que en Estados Unidos la enfermedad más prevalente en receptores de trasplante hepático es la cirrosis por virus de hepatitis C,9 en el presente estudio sólo hay un paciente con este diagnóstico. Dado que se trata de una enfermedad infecciosa, el factor geográfico y epidemiológico pueden influir en este hallazgo, así como también el tamaño la muestra.
La mortalidad global disminuyó 25.3 puntos porcentuales entre el primer y el segundo periodo analizado y la mortalidad durante los primerios 30 días después de la cirugía disminuyó 15.7 puntos porcentuales. Dado que no existe ninguna diferencia estadísticamente significativa entre las características de los pacientes de ambos grupos, esta mejoría en la sobrevida se le podría atribuir a la experiencia adquirida por el equipo médico que maneja a estos pacientes, y la adquisición de nuevos equipos y tecnología en el hospital.
La incidencia de lesión renal aguda en el postoperatorio inmediato y mediato excede la reportada en otras series, que es de un 8 % a un año postrasplante.10 Los factores que aumentan el riesgo de desarrollar lesión renal en cualquier momento posterior al trasplante son varios: el estado clínico previo al trasplante, las complicaciones hemodinámicas intraoperatorias, las trasfunsiones masivas de hemocomponentes clampeo vascular intraoperatorio con hipotensión y muchos otros eventos posoperatorios como infecciones, reintervenciones quirúrgicas y estudios de imágenes con medio de contraste frecuentes.11 Otros condicionantes de importancia para el establecimiento de insuficiencia renal son la existencia previa de disfunción renal, uso de drogas nefrotóxicas, en especial inhibidores de calcineurina, sepsis, estado de shock y disfunción del injerto hepático.10
Las únicas dos complicaciones infecciosas durante el periodo posoperatorio inmediato reportadas en el presente estudio fueron bacteremia y neumonía nosocomial, afectando a 8 % y 5 % de los pacientes, respectivamente. Estos datos concuerdan con un estudio italiano realizado en el 2017, en el cual las principales complicaciones infecciosas fueron neumonía nosocomial y bacteremia, y los principales agentes infecciosos aislados durante el posoperatorio inmediato en pacientes trasplantados hepáticos fueron Escherichia coli y Klebsiella pneunoniae seguido de Pseudomonas aeruginosa y Staphilococcus aureus.9
En otros estudios similares también se ha documentado predominancia en bacterias Gram negativas en este grupo de pacientes.11-13 Por lo tanto, el uso de antibióticos profilácticos dirigidos a Gram negativos y Gram positivos está indicado y es la práctica usual en el centro donde se desarrolló esta investigación. Dado los altos niveles de inmunosupresión en los primeros días posterior al trasplante y el contacto con patógenos nosocomiales, es en este periodo cuando el riesgo de infección es mayor14 y así se reflejó en los datos obtenidos.
La incidencia de hipertesión arterial posterior al trasplante hepático varía entre el 50 y el 70 % a nivel mundial.15 Esta se debe principalmente a los efectos adversos del tratamiento crónico con esteroides e inhibidores de la calcineurina.16 En el presente estudio se trasplantaron 27 pacientes que no eran conocidos hipertensos previo al trasplante, de los cuales seis tenían una presión arterial sistólica mayor a 130 mmHg o una diastólica mayor a 90 mmHg en la última medición anotada en el expediente. Esta es una medición inexacta y poco confiable del desarrollo de hipertensión arterial postrasplante, ya que no necesarimente estos pacientes fueron diagnosticados posteriormente con hipertensión. Es importante rescatar que en el 51 % de los casos no se contó con ninguna medida de presión arterial durante el seguimiento ambulatorio.
Según estadísticas internacionales, la obesidad es una complicación muy frecuente en pacientes trasplantados con incidencia que varía entre 15 y 40 % a un año postrasplante.10 Por lo tanto, el aumento en el promedio del índice de masa corporal observado en este estudio no es de sorprenderse. Se presume que esta diferencia está subestimada en el presente estudio, ya que no se contó con peso y talla de todos los pacientes antes y después del trasplante. Además, muchos tienen pocos años de haber sido trasplantados y aún no han llegado al pico de su IMC.
La mayoría de los pacientes a los que se les documentó al menos un episodio de rechazo del injerto por biopsia presentaron rechazo celular agudo, lo cual concuerda con las estadísticas internacionales en las que se reporta que un de 20 a un 40 % de pacientes presentan al menos un episodio de rechazo agudo posterior al trasplante.16 Y, por lo contrario, el rechazo crónico, que se presenta solo de un 10 a un 20 %, según las estadísticas internacionales16 se presentó en un solo paciente de la muestra, lo que corresponde con un 2,2 %.
Los pacientes candidatos a trasplante hepático deben referirse tempranamente al centro especializado de trasplante de órganos sólidos, para atenderlos de manera integral y multidisciplinaria, de manera que se logren diagnosticar y manejar las comorbilidades y complicaciones de la hepatopatía primaria con el fin de optimizar los resultados del trasplante.
Posterior al trasplante, los pacientes deben seguir un control crónico en el centro especializado de trasplante hepático, dada la terapia compleja que ameritan. Esto debido a que las complicaciones metabólicas son sumamente prevalentes en la población trasplantada e influyen ampliamente en la mortalidad posterior al trasplante. En dicho contexto, el control estricto del peso y el abordaje nutricional especializado constituyen aspectos fundamentales en el manejo de los trasplantados para evitar las complicaciones ulteriores del síndrome metabólico.
Este es un estudio unicéntrico que involucró únicamente pacientes que recibieron injerto hepático. Por tanto, los hallazgos aquí descritosno son extrapolables a otras poblaciones de pacientes que han recibido trasplante de hígado, y por el tamaño de la muestra deben ser interpretados con cautela. La realización de estudios más grandes y multicéntricos es importante para la adecuada caracterización de estos pacientes.