Las pandemias de influenza son acontecimientos súbitos, impredecibles e inevitables, que han causado emergencias de salud a nivel mundial en el último siglo. En poblaciones con riesgo de complicaciones graves, la vacunación contra este virus reduce los ingresos hospitalarios y las muertes, constituyéndose en la piedra angular para la prevención de la enfermedad. Desde hace más de sesenta años existen vacunas contra influenza y décadas de investigación científica han comprobado que son seguras, efectivas y reductoras de costos.1,2 En Costa Rica, la Comisión Nacional Interinstitucional de Epidemiología, analiza el comportamiento y la estacionalidad del virus de influenza en el país, lo cual determina la eficacia y seguridad de la vacuna.
En el Hospital “Dr. Rafael Ángel Calderón Guardia” (HCG), durante 2015 se identificaron 17 casos de enfermedad por influenza H1N1, y en 2016 se reportaron 21 casos. Entre la población afectada durante estos brotes, se encontraban funcionarios de salud que no se habían vacunado. Evidencia proveniente de numerosos estudios demuestra que inmunizar al personal sanitario contra influenza, evita la trasmisión nosocomial del virus y con ello el contagio de los pacientes y de los empleados, lo que reduce su morbilidad y mortalidad de.3-5
Todos los empleados de salud deben estar capacitados y bien informados acerca de la inmunización segura.6
Desafortunadamente, los programas educativos y el acceso fácil a la vacunación contra influenza han tenido como resultado solo coberturas vacunales ineficientes o subóptimas en muchos sistemas de salud, que oscilan entre el 40 y el 70 %.7-9 En este sentido, las intervenciones del personal encargado de la promoción y capacitación en vacunaciones, sí han demostrado ser efectivas, aunque con resultados modestos o inferiores a los deseables.10-12
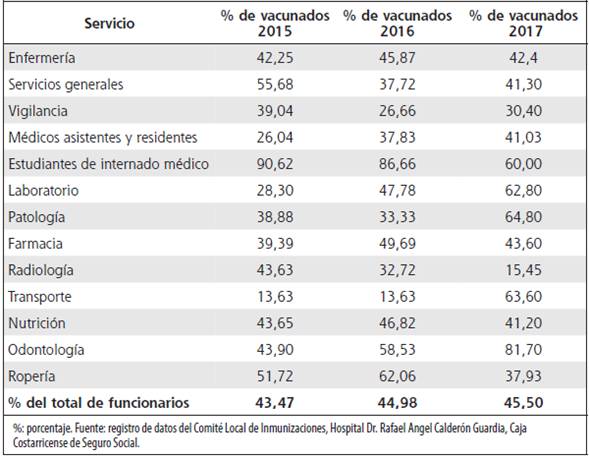
Desde 2004, la Comisión Nacional de Vacunas y Epidemiología de Costa Rica implementó la inmunización contra influenza “en los grupos de riesgo y en todo funcionario de instituciones de salud”, disposiciones actualmente vigentes. No obstante, es conocido que muchos funcionarios no acuden a aplicarse la vacuna, a pesar de las actividades de promoción concernientes. La campaña de vacunación contra influenza de 2016, alcanzó una cobertura del 76,9 % de los trabajadores de la Caja Costarricense de Seguro Social (dato brindado en comunicación personal, por la Subárea del Vigilancia Epidemiológica de la Dirección de Desarrollo de Servicios de Salud, Caja Costarricense de Seguro Social), lo que es insuficiente para generar inmunidad de rebaño. En el HCG, solamente se ha logrado alcanzar coberturas vacunales inferiores al 50 % de los empleados en los últimos años, sin haberse podido obtener mejoras significativas en estas cifras, pese a la exhaustiva labor del Comité Local de Inmunizaciones y la información divulgada por medios de comunicación (Cuadro 1).
Las causas de rechazo a la inmunización contra influenza se desconocen en el país, por lo cual este comité decidió efectuar durante abril y mayo de 2017, una encuesta al personal de enfermería de dicho nosocomio con el objetivo de indagar los factores personales, sociales y laborales que propiciaron el rechazo o aceptación de la vacuna contra influenza durante la campaña de inmunización de 2016.
Métodos
El estudio fue de tipo cuantitativo, descriptivo, transeccional y retrospectivo. La población en estudio correspondió a 1350 funcionarios pertenecientes al Departamento de Enfermería del HCG, que laboraban en áreas administrativas, de internamiento y de consulta externa. De dicha población se seleccionó aleatoriamente una muestra representativa de 606 empleados, que incluyó enfermeros, auxiliares de enfermería, asistentes de pacientes y secretarios de ambos sexos que laboraron en el hospital durante el periodo de la campaña de inmunización contra influenza (mayo a julio de 2016). Para el cálculo de la muestra se empleó el sistema Epi-Info, obteniéndola de forma estratificada por grupo ocupacional, con un nivel de confianza del 95 %. Fueron excluidos los estudiantes de enfermería y los voluntarios. A cada persona seleccionada se le envió un instrumento de recolección de información, consistente en un cuestionario autoadministrado basado en preguntas de respuesta abierta y cerrada, que los funcionarios contestaban en forma anónima y voluntaria y reenviaban al Comité Local de Inmunizaciones. Previo al llenado de la encuesta, cada funcionario debía firmar un consentimiento informado en caso de estar de acuerdo en participar. Los formularios incluyeron datos como: edad, sexo, puesto laboral, servicio de pertenencia, número de años laborados en la institución, presencia de enfermedades crónicas, alergias, medicación actual, criterios personales respecto de la inmunización, razones para la administración o no administración de la vacuna contra influenza y efectos adversos a vacunaciones previas.
Dicho documento fue avalado previamente por médicos especialistas capacitados en el área de inmunizaciones de todas las dependencias del hospital. La información contenida en el cuestionario fue colectada y analizada mediante el programa de software Epi-Info de los Centros para el Control y la Prevención de Enfermedades de los Estados Unidos (CDC), para la revisión y análisis descriptivo de encuestas. La aplicación de la encuesta contó con el aval del Comité Local de Bioética en Investigación y de la Dirección General del HCG, así como también de la Dirección Médica de la Caja Costarricense de Seguro Social.
Resultados
De los 606 empleados meta, solo 440 (270 vacunados y 170 no vacunados) llenaron el cuestionario. Como era de esperarse por las características propias del gremio de enfermería, la mayor parte de los encuestados fueron mujeres (276; 62,72 %). Los trabajadores se encontraban en su mayoría en el rango de edad entre 20 a 40 años (305; 69,32 %), y tenían una antigüedad laboral en la institución de entre 5 a 10 años (158; 35,91 %).
La mayor parte de los empleados en la muestra había recibido la vacuna contra influenza (270; 61,36 %). La cifra de trabajadores femeninos vacunados excedió la de los masculinos en un 8,39 % (178; 64,49 % contra 92; 56,10 %).
Se constató que los servicios de ginecobstetricia (51; 72,86 %), sala de operaciones / recuperación (39; 60,94 %), y emergencias (39; 53,42 %), fueron los departamentos con la mayor cantidad de funcionarios de enfermería inmunizados, en tanto que la Unidad Médica de Cuidados Intensivos mostró la cifra más baja de cobertura (5; 31,25 %).
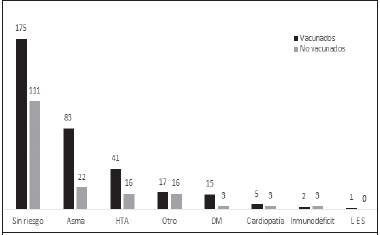
Más de un tercio de los empleados no vacunados (63; 37,05 %) presentaba al menos un factor de riesgo para el desarrollo de infección grave por virus de influenza, tales como asma, diabetes mellitus, hipertensión arterial, cardiopatías o enfermedades inmunológicas (Figura 1).
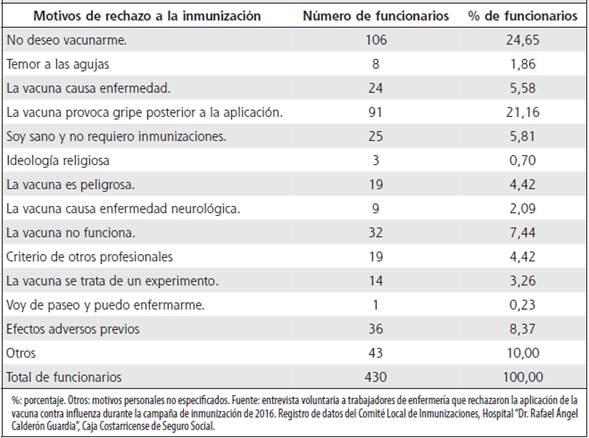
Las causas más frecuentes de rechazo a la vacunación que el personal de enfermería citó en el cuestionario fueron referentes a falta de información y conceptos errados, temor a efectos adversos, reticencia a recibir medicación, dudas acerca de la eficacia de las vacunas y creencia de que la vacuna puede provocar una enfermedad seria (Cuadro 2). Del total de encuestados, 10 personas no respondieron la pregunta relativa a este tópico.
Cuadro 1 Cobertura de inmunización contra influenza en funcionarios de salud, Hospital Dr. Rafael Ángel Calderón Guardia, 2015-2017
Discusión
Las barreras, mitos y tabúes que el personal de enfermería del HCG opuso a la vacunación contra influenza, no distaron mucho de lo ya descrito por estudios internacionales en la materia.10,12,13 La actitud negativa hacia la inmunización en esta encuesta, evidenció un grado importante de desinformación con respecto al uso, contraindicaciones y efectos secundarios de las vacunas. Por ejemplo, las contraindicaciones de la vacuna anotadas por muchos de los encuestados no justifican su no aplicación. En general, las únicas excepciones admisibles para diferir la aplicación de una vacuna son las contraindicaciones médicas, que en el caso concreto de la influenza, prácticamente se circunscriben a reacciones alérgicas severas y anafilácticas comprobadas frente a componentes de la vacuna.6,14
Un número considerable de trabajadores no inmunizados en la muestra analizada presentaba factores de riesgo para desarrollar una infección complicada por influenza. En este contexto, la vacunación del personal sanitario ha probado minimizar las consecuencias negativas de los brotes estacionales sobre la atención de los pacientes, y disminuye los costos económicos del sistema de salud, al reducir el ausentismo, la hospitalización y la mortalidad en trabajadores sanitarios, por causa de enfermedad gripal y sus complicaciones.2,3 Por otro lado, resulta preocupante que muchos de los funcionarios encuestados que no se vacunaron laboraban en servicios con pacientes de elevada vulnerabilidad a patógenos, como medicina crítica, hemodiálisis y oncología. La inmunización universal de los trabajadores de salud contra la influenza antes de que estos entren en riesgo de infectarse, representa una medida crítica para la seguridad de los pacientes, principalmente los más expuestos a infecciones, tales como los inmunocomprometidos y los adultos mayores.4,5
Cuadro 2 Motivos de rechazo de la vacunación contra influenza en funcionarios de enfermería del Hospital “Dr. Rafael Ángel Calderón Guardia”, Campaña de Inmunización de 2016
Lo anterior fortalece la práctica de la inmunización anual contra influenza del personal sanitario, como un mecanismo crucial e imperativo para resguardar la salud de pacientes y funcionarios y de la comunidad en general, que no debería tolerar ningún grado de fallo en adherencia.14,15 No obstante, la obligatoriedad de la inmunización en empleados de salud se ha mantenido en debate desde hace tiempo.16,17Dado que el riesgo de efectos adversos serios de las vacunas es en extremo bajo, la responsabilidad de proteger pacientes vulnerables desestimando los intereses personales de los empleados de salud no demanda un sacrificio injustificado. Adicionalmente, el empleo de programas obligatorios de vacunación como medida de salud pública y protección de la población en general posee claros precedentes legales.18,19 La legislación costarricense fundamenta el deber del trabajador de someterse al proceso de vacunación que desarrolle su centro de trabajo (Constitución Política, Código de Trabajo, Normativa de Relaciones Laborales de la Caja Costarricense de Seguro Social, entre otros). De igual modo, los grupos poblacionales que deben vacunarse de forma obligatoria se encuentran determinados desde el punto de vista jurídico (Ley de Vacunación, artículos 3 y 11). Ante las coberturas precarias de inmunización de los funcionarios, ciertos sistemas de salud y hospitales individuales han adoptado recientemente políticas mandatorias de inmunización para incrementar la cobertura del personal sanitario, lo cual constituye la estrategia más efectiva para proteger a los pacientes contra la transmisión estacional y pandémica de influenza a nivel nosocomial.7,20,21Por ejemplo, la Sociedad de Enfermedades Infecciosas de América (Infectious Diseases Society of America, IDSA) promueve programas de vacunación universal obligatoria contra influenza del personal sanitario. Diferentes organizaciones estadounidenses fomentan además políticas en las cuales la vacunación es una condición para obtener empleo, voluntariado, prestación de servicios no pagados, prolongación de contrato, e inclusive obtención de privilegios profesionales en instituciones sanitarias.2,14Sin embargo, mucho se ha discutido acerca de la legalidad y ética de los programas mandatorios de inmunización contra influenza para personal sanitario.22,23 Los detractores de la vacunación obligatoria han argumentado que la evidencia del impacto de la inmunización de los funcionarios sobre los pacientes no es concluyente, que los programas de inmunización voluntaria no duran lo suficiente para tener impacto, que esta política coloca la protección de los pacientes por encima de la autonomía del personal que los atiende y que la inmunización mandatoria puede reducir el apego a prácticas básicas contra la infección viral como higiene de manos y uso de mascarillas.19,24 Por el contrario, quienes defienden la vacunación obligatoria sostienen que estos argumentos no son persuasivos ni válidos, en el sentido de que la vacunación es una responsabilidad ética del trabajador de salud porque este tiene la obligación indudable de actuar en interés de los pacientes (principio de beneficencia), no poner en peligro a sus pacientes ni a sus colegas (principio de no maleficencia), y proteger a quienes se encuentren vulnerables y en alto riesgo de infección.25,26
Finalmente, existe también un trasfondo económico que incide en la reducida cobertura vacunal de los trabajadores sanitarios. Pese a las recomendaciones y los esfuerzos de los países por mejorar el abastecimiento institucional de vacunas para los funcionarios, una gran parte de los miembros del equipo de salud permanece inadecuadamente inmunizada. En este punto, un hecho fundamental es la frecuente carencia de recursos de muchas naciones para suplir la demanda de vacunas de la totalidad del personal sanitario. Esta realidad se vuelve en particular crítica cuando un plan de inmunizaciones debe cubrir a múltiples segmentos de la población y, por tanto, requiere un amplio suministro, como ocurre en el caso de la influenza.
Por ejemplo, la campaña costarricense de inmunización contra influenza de 2017, dejó sin abarcar a miles de funcionarios porque otorgó mayor importancia a otros grupos poblacionales.
Expertos internacionales recomiendan que aquellos empleados que no puedan ser inmunizados debido a falla en el suplemento de la vacuna o contraindicación médica, utilicen mascarilla en su trabajo durante los brotes de la enfermedad o sean reasignados a puestos que no impliquen contacto directo con pacientes.19,27 El requerimiento de portar cubrebocas durante los brotes de influenza en personal no vacunado, puede además indirectamente promover la escogencia de la inmunización por razones de comodidad. Este efecto, reportado en un estudio alemán, demostró que la obligatoriedad del uso de mascarillas en los trabajadores de salud logró aumentar la tasa de vacunación.28
Como resultado de la encuesta, el Comité Local de Inmunizaciones inició un plan de contingencia para aumentar la cobertura vacunal del personal de la institución, que involucra fortalecimiento de la participación de funcionarios de salud en los cursos de inmunizaciones impartidos localmente, inclusión de las jefaturas del hospital en la divulgación de los lineamientos de vacunación y en los procesos formativos continuos, desplazamiento a los servicios para brindar capacitaciones in situ y optimización del reporte e investigación de efectos secundarios de la vacuna. Se propuso además gestionar ante la dirección general del hospital, la obligatoriedad de vacunación de todos los funcionarios de nuevo ingreso, mediante el establecimiento de alianzas con recursos humanos, medicina laboral y la jefatura correspondiente de cada empleado. Así, cada trabajador que vaya a iniciar labores deberá ser enviado al vacunatorio para confirmar su estado vacunal, previo a la incorporación a su puesto y ajustarlo a los requerimientos individuales. Por último, se acordó gestionar con el Departamento de Asesoría Legal del hospital, la implementación de una fórmula de desistimiento recomendada por CDC para documentar la negativa de un empleado a vacunarse, en donde el funcionario debe darse por enterado respecto de las consecuencias de la no vacunación, asumir enteramente su responsabilidad ante complicaciones futuras causadas por no recibirla y anotar las razones por las que no la desea. Este documento permitiría exonerar a la jefatura del trabajador y al Comité Local de Inmunizaciones de cualquier eventualidad en caso de que el funcionario rehúse la aplicación del preparado biológico.
Las limitaciones de esta investigación fueron múltiples, reduciéndose sus alcances al tratarse de una encuesta voluntaria, por lo que un número importante de trabajadores rehusó el llenado de esta. La aplicación del cuestionario coincidió con la campaña de vacunación de 2017, lo que pudo haber introducido cierto sesgo en las opiniones del personal de salud, dado el incremento de casos de influenza grave en 2016. El horario rotativo de los encuestados desfavoreció la recepción, el llenado y el reenvío del formulario. Igualmente, parte del personal seleccionado en forma aleatoria se encontraba incapacitado, de vacaciones o pensionado, de manera que no se le pudo hacer llegar la encuesta. Para finalizar, hubo omisión de respuestas sobre todo en el apartado de preguntas abiertas, por lo que muchos de los cuestionarios se encontraban incompletos. Con todo, los autores consideran que los resultados de esta entrevista indirecta contribuyen a comprender mejor los fundamentos del rechazo a la vacunación en los miembros del equipo de salud, con miras a intensificar los esfuerzos informativos y planificar nuevas estrategias de trabajo por parte de los comités locales de inmunizaciones. En definitiva, más allá de los programas de vacunación per se, sean estos obligatorios o no, el apoyo educativo brindado por tales comités continúa teniendo un papel primordial en mejorar y mantener los índices de vacunación en las instituciones sanitarias.
Conflictos de interés: la Dra. Espinoza Mora declara haber recibido honorarios por concepto de labores educativas en materia de inmunizaciones, por parte de la empresa farmacéutica Sanofi-Pasteur. Las demás autoras declaran no poseer conflictos de intereses.