La vasculitis reumatoide (VR) constituye una complicación infrecuente y severa de la artritis reumatoide (AR), caracterizada por un proceso inflamatorio que afecta vasos sanguíneos pequeños y medianos, clínicamente heterogénea, asociada o no a otras manifestaciones extraarticulares de AR.1,2
Algunos factores predisponentes descritos para VR incluyen ciertos haplotipos de antígenos leucocitarios humanos, sexo masculino, fumado y enfermedad erosiva de larga data.1,3,4 Una disminución en la incidencia ha sido observada desde los años 90, asociada especialmente a un diagnóstico precoz de AR y estrategias terapéuticas que contemplan un aumento en la prescripción de metotrexate.1,2,4,5 Así mismo, VR se asocia a altas tasas de morbimortalidad.1,6,7 A la fecha, no existe bibliografía relacionada con VR en nuestro país; se reportan 2 pacientes con dicho diagnóstico del Hospital ¨Dr. Rafael Ángel Calderón Guardia¨.
Caso clínico 1
Femenina de 57 años, con diagnóstico de AR en 2005, sin control desde 2009, referida por un cuadro de tres meses de evolución de síntomas constitucionales, asociado a lesiones ulceradas y dolor quemante en miembros inferiores. La evaluación física documenta secuelas de AR en articulaciones de ambas manos, así como lesiones ulceradas con borde activo y necrosis periférica, e hipoestesias en miembros inferiores. Los estudios de laboratorio reportaron un síndrome anémico y elevación en los reactantes de fases aguda. El examen general de orina presentó proteinuria en 500mg/dL y la orina de 24h reportó proteinuria de 7,2g/24horas. El factor reumatoide se reportó en 208UI/ml y el antipéptido cíclico citrulinado mayor a 200U/ml. Los anticuerpos antinucleares, antiADN doble cadena, complemento C3 y C4, ANCAc y ANCAp, se reportaron negativos. La velocidad de conducción nerviosa documentó una polineuropatía axonal sensitiva-motora en miembros inferiores. La biopsia renal reportó una glomerulonefritis membranosa y la de piel, un infiltrado linfocitario perivascular y perineural con compromiso en la pared vascular.
Ante la sospecha clínica de VR se inician esteroides intravenosos por 3 días, seguidos de dosis descendente de esteroides orales, Azatioprina 100mg/día, más terapia antirresortiva (calcio 600mg/día, vitamina D 2 gotas/día y alendronato 70mg/semana). En Consulta Externa se valoró paciente sin lesiones cutáneas, disestesias o parestesias; los laboratorios reportaron resolución del síndrome anémico y normalización en los reactantes de fases aguda. Orina de 24 horas reportó proteinuria de 231mg/24 horas.
Caso clínico 2
Femenina de 25 años, con antecedente de hipertensión arterial y AR diagnosticada y manejada en primer nivel de atención desde 2010, con prednisona oral a dosis de 20-30mg/día, referida para iniciar control en Consulta Externa con historia de un año de evolución de lesiones ulceradas en miembros inferiores, asociado a disestesias y parestesias. El examen físico evidenció un aspecto cushingoide franco, secuelas de AR con una franca poliartritis en rodillas, codos y pequeñas articulaciones de manos, asociado a lesiones ulceradas en miembros inferiores, además de hipoestesia en manos y pies. Los estudios de laboratorio reportaron síndrome anémico, trombocitos y elevación de los reactantes de fase aguda. Los exámenes generales de orina y orina de 24 horas se reportaron en rangos normales. El factor reumatoide se reportó en 2206UI/ml y antipéptido cíclico citrulinado en 70.7U/ml. Los anticuerpos antinucleares, niveles de complemento C3 y C4, antiADN doble cadena, ANCAc y ANCAp negativos. La velocidad de conducción nerviosa fue reportada normal. La biopsia cutánea fue compatible con vasculitis de mediano vaso.
Ante sospecha de VR, se inicia terapia con metotrexate 8 comprimidos/semana, leflunomida 20 mg/día, terapia antirresortiva y prednisona 10mg c/8 horas, en dosis descendientes. En la Consulta Externa se valoró sin actividad articular inflamatoria o lesiones en piel; los laboratorios reportaron franca mejoría del síndrome anémico, sin trombocitos y disminución significativa en reactantes de fase aguda. El examen general de orina y la bioquímica no reportaron hallazgos patológicos.
Discusión
La VR fue descrita inicialmente a finales del siglo XIX en un paciente con AR e historia de neuritis, en quien se documentó un infiltrado inflamatorio en la vasa nervorum,1,3,5 dicha entidad presenta una amplia gama de manifestaciones clínicas de acuerdo con el órgano comprometido.5,8
Desde el punto de vista epidemiológico, se ha observado una disminución en la incidencia de VR desde la década de 1990. Una revisión de manifestaciones extraarticulares en AR reportó una disminución en la incidencia acumulada de VR del 3,6% en 1985-1994 al 0,6% durante 1995-2007.5 Esta menor incidencia ha sido atribuida a factores como disminución en las tasas de tabaquismo activo, introducción de la terapia biológica y cambios en la prescripción de fármacos modificadores de enfermedad reumática, especialmente por incrementos en el uso de metotrexate.1,3,5 A pesar de la menor incidencia, las tasas de mortalidad se mantienen constantes, incluyendo tasas de mortalidad al año del 12% y a 5 años, del 40% al 60%.2,5,6,8 En nuestro país se desconoce la incidencia a la fecha, dada la ausencia de estudios epidemiológicos; no existe, al menos en la bibliografía nacional, reportes de casos de VR.
La patogenia de VR no ha sido del todo dilucidada;2 clásicamente el compromiso se centra en vasos de pequeño y mediano calibre similar a poliarteritis nodosa, aunque a diferencia de esta, no se asocia a formación de aneurismas vasculares.1 Algunos factores genéticos como el HLA-DRB1, se han asociado a manifestaciones extraarticulares en AR, incluyendo VR, particularmente el HLA-DRB1*0401/*0401, *0401/*0404 y *0101/*0401.1,6
Los complejos inmunes desempeñan un papel primordial en la patogenia, así como ciertos anticuerpos contra células endoteliales, la glucosa 6-fosfoisomerasa y la fracción C1q del complemento. El depósito de complejos inmunes en tejidos induce cambios inflamatorios locales por activación del complemento y la unión con la fracción cristalizable de células de superficie, provocando degranulación, fagocitosis, expresión de moléculas de adhesión y liberación de citoquinas como el factor de necrosis tumoral alfa (TNF-alfa), interleuquina 1 (IL-1) e interleuquina 6 (IL-6).4,7,9
Algunos factores clínicos como edad temprana de inicio de AR, el factor reumatoide, sexo masculino, enfermedad de larga data agresiva con presencia de erosiones radiológicas y tabaquismo activo, han sido descritos como importantes en la patogenia de VR.1,4-6,10 El tabaquismo se ha asociado a efectos proinflamatorios endoteliales intimales y disfunción endotelial con vasculopatía oclusiva.1 Nuestras pacientes descritas presentaron una enfermedad erosiva, sin control reumatológico, con seropositivad para el factor reumatoide y antipepito cíclico citrulinado, una de las cuales fue diagnosticada a los 20 años de edad; en ningún caso se describió tabaquismo activo previo.
El promedio entre el inicio de la AR y el desarrollo de VR es de 10 a 14 años.1-3,6 En este caso, el cuadro clínico debutó más tempranamente respecto a lo descrito en la bibliografía, y es probable que esto se relacione con la falta de prescripción de fármacos modificadores de enfermedad reumática, en ambos casos.
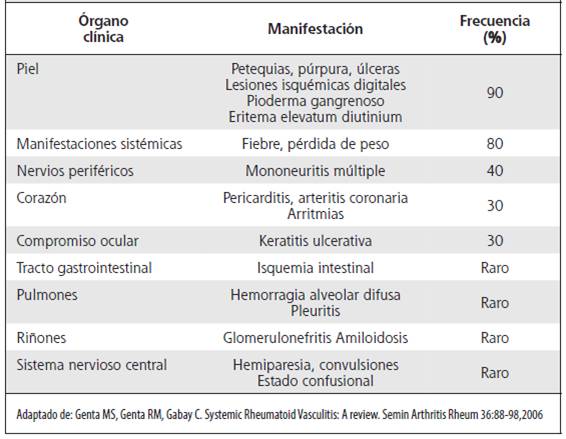
Usualmente, el cuadro clínico se acompaña de síntomas constitucionales como sensación febril;1,4,6 los hallazgos son heterogéneos y dependerán del tamaño del vaso y órgano comprometido, afectando uno o varios de manera simultánea.1,4-6,9 El compromiso en piel y sistema nervioso periférico es lo que con mayor frecuencia se describe en más del 80% de los casos, similar a lo observado en nuestras pacientes, seguido de la afección ocular y pericárdica.1,3,6 Se ha reportado compromiso del tracto gastrointestinal en forma de lesiones isquémicas o perforación intestinal, así como afección renal, cardiaca y en sistema nervioso central, en porcentajes menores.1,2,11 Fue llamativo el compromiso renal documentado en una paciente como glomerulonefritis membranosa con proteinuria en rango nefrótico, la cual resolvió con la instauración de inmunosupresión farmacológica.
Algunos hallazgos de laboratorio incluyen anemia de enfermedad crónica, trombocitosis, elevación en reactantes de fase aguda, hallazgos similares a los descritos en las pacientes. Ocasionalmente, se observa hipocomplementemia, crioglobulinemia, e incluso se ha demostrado en algunos pacientes la presencia de anticuerpos anticitoplasma de neutrofilo (ANCA),1,5,6 sobre todo dirigidos contra lactoferrina.1
El diagnóstico definitivo requiere evidencia histológica de vasculitis del órgano afectado. Con frecuencia se realiza biopsia de piel o nervio periférico.1,4,6 La angiografía se reserva a casos con sospecha de compromiso mesentérico.1 El estudio histológico demuestra presencia de infiltrado mononuclear o neutrofílico en las paredes de los vasos afectados, asociado a necrosis, leucocitoclastia y disrupción de la lámina elástica,4,5 hallazgos descritos en el estudio histológico de las pacientes.
La ausencia de criterios de clasificación de VR y la heterogeneidad clínica inciden en un abordaje terapéutico primordialmente empírico, basado en reportes de casos o series pequeñas.1,6,10La agresividad del tratamiento dependerá del órgano comprometido; para el compromiso cutáneo y neuropático, algunos autores recomiendan metotrexate 10mg- 25mg semanales, o azatioprina a 2mg/kg peso, con porcentajes altos de remisión;6 dicho abordaje terapéutico fue la elección en nuestros pacientes con resolución de las manifestaciones clínicas iniciales. El compromiso severo suele requerir manejo con altas dosis de esteroides más ciclofosfamida o agentes biológicos;1,4 no obstante, algunos reportes han relacionado el uso de ciclofosfamida como predictor de recaídas, daño a órgano blanco y procesos infecciosos severos asociados.1,6
Hay reportes de tratamiento exitoso con terapia anti TNF-alfa, antiIL-6, antiIL-1, antiCD20 y abatacept.1,4,6,10 Así mismo, se ha descrito el desarrollo de VR asociado a terapia antiTNF-alfa en relación con reacciones de hipersensibilidad tipo III, entre otros factores.1
A pesar de la disminución en la incidencia y el incremento en el uso de citotóxicos y la terapia biológica, la severidad y mortalidad a 5 años ha permanecido sin cambios desde los años 80. Se han reportado tasas de mortalidad que varían desde el 26% hasta el 60% en diversos estudios epidemiológicos.1
La VR es una entidad clínica inusual, especialmente por un mejor control clínico de AR. A pesar de la disminución en la incidencia en los últimos años, aún constituye una causa importante de morbimortalidad precoz en pacientes con AR.
Conflicto de interés: no existen conflicto de interéses
Fuentes de apoyo: No aplica. marsbcrg@mail.com