Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Acta Médica Costarricense
On-line version ISSN 0001-6002Print version ISSN 0001-6012
Acta méd. costarric vol.50 n.4 San José Dec. 2008
Comunicación Breve
Conocimiento del personal de salud sobre la mutilación genital femenina
(Knowledge of health personnel about female genital mutilation)
Ivanny Cambronero-Aguilar,
Carmen Campos-Cortés,
Roberto Chavarría-Bolaños,
David Chavarría-Ulate,
Karla Gamboa- Ramón,
Gloriana Loría- Chavarría,
Flores- Sandí Grettchen
Escuela de Medicina, Universidad de Costa Rica.
Correspondencia: Ivanny Cambronero-Aguilar, email: ivannyca@yahoo.com Grettchen Flores Sandí, email: gflores68@racsa.co.cr
Resumen
Justificación y objetivo: La mutilación genital femenina genera consecuencias psicológicas, sexuales, sociales y médicas a corto y largo plazo, es una práctica común en países no occidentales; sin embargo, a medida que las poblaciones se dispersan se está convirtiendo en un problema a tratar dondequiera que los grupos practicantes se establezcan. El objetivo de este trabajo es determinar el grado de conocimiento de médicos y enfermeras obstétricas sobre mutilación genital femenina, sus consecuencias y manejo clínico.
Materiales y método: Se realizó un cuestionario compuesto por preguntas abiertas y cerradas, el cual se aplicó a 70 médicos y 30 enfermeras, entre octubre y noviembre de 2006, en cuatro hospitales nacionales de la Caja Costarricense de Seguro Social, específicamente: San Juan de Dios, México, de la Mujer, y Calderón Guardia.
Resultados: El 81% respondió que conocía acerca de la mutilación genital femenina, sin embargo 63% ignoraba que la mutilación genital femenina puede producir complicaciones obstétricas y 97% dijo desconocer el método de deinfibulación. El 60% de los médicos manifestó no estar preparado para manejar un caso de mutilación genital femenina.
Discusión: Se refleja falta de conocimiento sobre este tema, explicado porque no es un diagnóstico común en la práctica médica en Costa Rica. No obstante, el hecho de que estas poblaciones estén migrando a nuevos territorios y que sí se haya documentado este diagnóstico en el país, justifica la necesidad de mayor información al personal de salud, sobre todo en el posible manejo que se le daría a una de estas pacientes. En este sentido es relevante el papel de la educación médica continua.
Descriptores: mutilación genital femenina, complicaciones obstétricas, manejo médico.
Abstract
Background and aim: Nowadays, the short and long-term consequences in psychological, sexual, social and medical areas of female genital mutilation are known. It is a common practice in non occidental countries. However because of globalization and migration it has been a problem in different countries. In this context it is very important that the medical and nursing professionals have knowledge about its medical complications and management. The present study was undertaken to determine the knowledge of medical doctors and nurses regarding female genital mutilation, its possible medical consequences and its clinical management.
Materials and method: A survey was made to 70 medical doctors and 30 nurses, at 4 national hospitals of the Costa Rican social security system, between October and November 2006.
Result: 81% know about female genital mutilation, however 63% do not know about its obstetric complications and 97% said they did not know the deinfibulation method, 60% of the medical doctors do not know how to manage a case.
Discussion: The result is explained because this is not a common diagnosis in this country. Nevertheless, the documentation of a case in Costa Rica and the continued migration of these populations justify the need of more information and knowledge about management of these patients. It is relevant the role of continue medical education.
Key Words: female genital mutilation, obstetric complications, medical management.
Recibido: 10 de enero de 2008 Aceptado: 29 de julio de 2008
La mutilación genital femenina implica la extirpación, total o parcial de los genitales externos femeninos u otras agresiones a los órganos genitales femeninos, con finalidades no terapéuticas y sin beneficios sanitarios obvios.1-7 Es una práctica común en países no occidentales. Sin embargo la globalización y las migraciones han contribuido a que se presenten casos en países occidentales. A medida que las poblaciones se dispersan se está convirtiendo en un problema a tratar dondequiera que los grupos practicantes se establezcan, incluyendo Europa, América del Norte y Australia.3,8-9
Su origen se desconoce y no hay evidencia certera que indique cómo y cuándo empezó ni cómo se propagó. A pesar de que algunas comunidades musulmanas la practican, no se trata de un precepto islámico ni de ninguna de las principales religiones. 1,8 La edad a la que la mutilación genital femenina es llevada a cabo varía ampliamente dependiendo del grupo étnico y de la localización geográfica.4 En algunos grupos se practica en los bebés; más comúnmente se realiza entre las edades de 4 y 10 años, pero también puede llevarse a cabo en la adolescencia, o inclusive en el momento del matrimonio o durante el primer embarazo.5 El mantenimiento de la tradición, la fomentación de la fertilidad, el cumplimiento de requerimientos religiosos, la promoción de cohesión social y política, la prevención de la promiscuidad, la promoción de la higiene femenina y la preservación de la virginidad son las razones principales establecidas como justificación por aquellos que proponen la práctica.10
A pesar de que la mutilación genital femenina no se realiza con ánimo de hacer daño a las niñas o a las mujeres, los efectos perjudiciales que provocan la convierten en un acto de violencia de género. No obstante, se avanza lentamente hacia una disminución significativa de la práctica, en la actualidad va en aumento el número de mujeres que han sufrido o podrían sufrir mutilación genital en sus respectivos países de acogida.9-12La Organización Mundial de la Salud de acuerdo con el procedimiento efectuado la clasifica en cuatro tipos:3-4,13-17
- Tipo I: Escisión del prepucio, con o sin escisión parcial o total del clítoris.- Tipo II: Escisión del clítoris con total o parcial escisión de los labios menores.
- Tipo III: (Infibulación): Escisión total o parcial de los genitales externos y sutura/estrechamiento de la apertura vaginal.
- Tipo IV: Varios procesos:
a. Punción, perforación o incisión del clítoris y/o de los labios.
b. Estiramiento del clítoris y/o de los labios.
c. Cauterización del clítoris y del tejido circundante.
d. Raspado del tejido que rodea el orificio vaginal ("cortes del angurya") o corte de la vagina ("cortes del gishiri")
e. Introducción de sustancias o hierbas corrosivas en la vagina para provocar un sangrado o para estrechar el conducto vaginal.
f. Cualquier otro procedimiento que se adapte a la definición.
De igual forma, las complicaciones físicas que pueden surgir dependen de la extensión del área afectada:1-2,12,15,18-22
Las complicaciones inmediatas incluyen dolor severo, choque emocional, hemorragia, retención de orina, ulceración de la región genital y lesiones del tejido adyacente. La hemorragia y la infección pueden llegar a causar la muerte. Recientemente, la preocupación se centra en la transmisión de enfermedades como el Sida y la hepatitis debido al uso de instrumentos sin esterilizar en múltiples operaciones.
Las consecuencias a largo plazo pueden incluir quistes y abscesos, formación de cicatrices queloides, lesiones en la uretra que pueden derivar en incontinencia urinaria, dispareunia, dificultades sexuales y durante el parto. Probablemente, la implicación a largo plazo más importante es la asociación de la mutilación genital femenina con una mayor mortalidad materna y neonatal durante el parto.
Todas las dificultades producidas por la mutilación genital femenina, se empeoran al combinarse con la discapacidad psicológica y social.
Esta práctica viola una serie de disposiciones de la Convención de los Derechos del Niño. De hecho, esta Convención fue el primer tratado internacional de derechos humanos que incluía una disposición que exige explícitamente a los gobiernos tomar medidas para eliminar las prácticas tradicionales peligrosas, como la circuncisión femenina/ mutilación genital femenina. El artículo 24, que incluye el derecho de los niños al nivel más alto posible de salud, establece explícitamente que los Estado Partes "adoptarán todas las medidas eficaces y apropiadas posibles para abolir las prácticas tradicionales que sean perjudiciales para la salud de los niños".23
El trabajo tiene como objetivo determinar el grado de conocimiento de médicos y enfermeras obstétricas, sobre la mutilación genital femenina, sus consecuencias y manejo clínico.
Materiales y métodos
El presente es un estudio descriptivo que se llevó acabo entre octubre y noviembre de 2006, en cuatro hospitales nacionales de la CCSS, específicamente: San Juan de Dios, México, de la Mujer, y Calderón Guardia. La información fue recopilada mediante un cuestionario, que incluyó como variables: sexo, edad, años de experiencia y puesto de trabajo, además once preguntas semiabiertas sobre el tema. Aplicado a médicos residentes o especialistas en ginecología y obstetricia y enfermeras obstétricas; se obtuvo un total de 100 entrevistas (25 por cada hospital).
Resultados
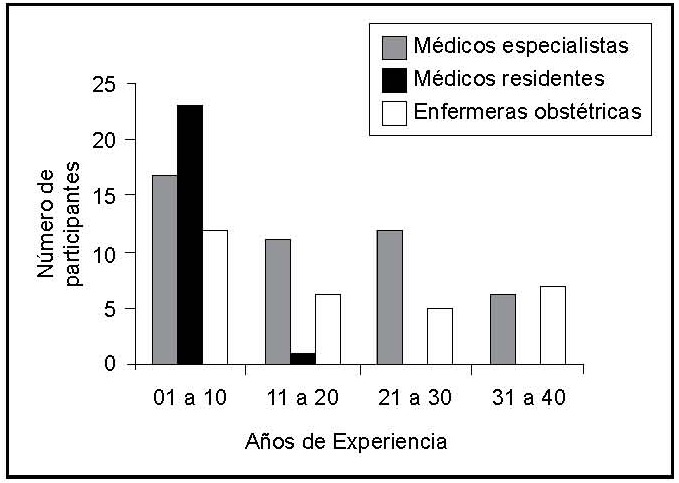
La muestra estudiada correspondió a 70% médicos (46% especialistas y 24% residentes) y 30% enfermeras obstétricas, 49% del sexo masculino y 51% del femenino, cuyo rango de edades fue entre 25 y 64 años. En los tres grupos la mayoría de profesionales tenía menos de 10 años de ejercicio profesional y tanto en el grupo de médicos especialistas como en el de enfermeras, hubo participantes con experiencia de hasta 31 a 40 años. (Figura 1)
El 81% de los participantes respondió que conocía acerca de la mutilación genital femenina: 94% de los médicos especialistas, 75% de los residentes y un 63% de las enfermeras. El 81% de los entrevistados coincidieron en que el continente en donde se practica con mayor frecuencia es África; mientras que un 12% nombró Asia, 2% Europa y 6% contestó desconocer dónde era más frecuente. Los tres grupos profesionales indicaron que las tres principales razones de la mutilación genital son: la religión, la tradición y la identidad cultural.
En la muestra de médicos especialistas, los tres tipos más conocidos de mutilación genital fueron en primer lugar el tipo 1 (39%); en segundo lugar el tipo 2 (31%), en tercer lugar (21%) el tipo 3. En el grupo de los médicos residentes, el tipo más conocido fue el tipo 2 (41%), luego el tipo 1 (24%) y el tipo 3(16%). Sin embargo un 16% desconocía cualquier tipo. El grupo de las enfermeras fue el que tuvo menor conocimiento acerca de los tipos de mutilación (52%). Por otro lado, 15% manifestó conocer el tipo 1 y otro 15% conocía el tipo 3 y solamente 11% conocían el tipo 2.
Un 2% de los entrevistados dijo tener conocimiento de la atención en Costa Rica de una mujer a quien se le había practicado la mutilación genital en otro país, sin precisar cuál fue el motivo de consulta en su hospital. Para la mayor parte de los encuestados, la mutilación genital femenina es una práctica que genera secuelas para las víctimas, coinciden en que las dos secuelas más importantes de la mutilación genital femenina son las psicológicas y la disfunción sexual:
- Para los médicos especialistas las secuelas psicológicas (37%) y la disfunción sexual (36%) son las dos secuelas más importantes, sin embargo un 12% no respondió la pregunta.
- El 42% de médicos residentes consideró que la secuela más importante es la disfunción sexual, seguida de las secuelas psicológicos (26%), las infecciones (11%), el dolor (11%), la disfunción a orgánica (5%) y el 5% no respondió.
- Las enfermeras citaron tanto la disfunción sexual como las secuelas psicológicas en un 29%, infecciones (14%) y dolor (7%), y el 21% no respondió.
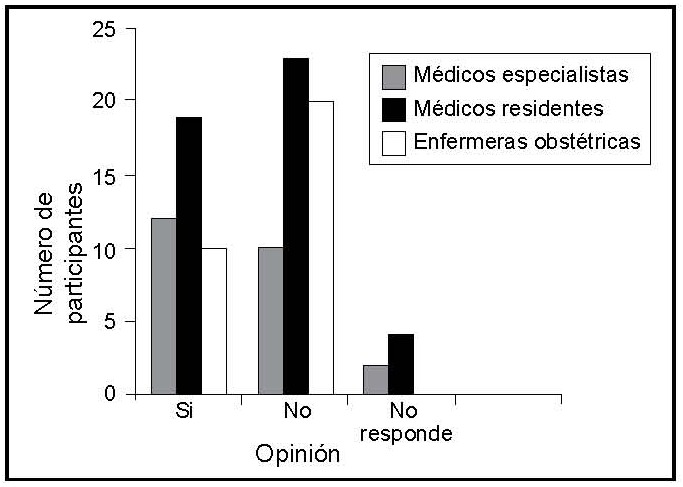
El 63% ignoraba que la mutilación genital femenina puede producir complicaciones obstétricas. En el grupo de médicos especialistas y en el de enfermeras obstetras la mayoría opina que no se producen complicaciones. Por el contrario, en el grupo de médicos residentes es mayor el grupo de los que considera que sí se producen complicaciones obstétricas. (Figura 2) Como complicaciones obstétricas más frecuentes se mencionaron las distocias (34%), desgarros (23%), infecciones (12%), fimosis (7%) y complicaciones en el parto (5%). Finalmente, 97% dijo desconocer el método de deinfibulación y 60% de médicos indicó no saber como manejar un caso de mutilación genital femenina.
Discusión
La violencia sexual se registra en todos los países y la comunidad internacional ha reconocido que los gobiernos tienen la obligación de adoptar medidas firmes para proteger a todas las mujeres y niñas de cualquier forma de violencia, incluida la violencia sexual, y de imponer penas para dicha violencia. Los actos de violencia sexual pueden ser muy variados y producirse en circunstancias y ámbitos muy distintos. Entre ellos, cabe señalar los actos de violencia que afecten a la integridad sexual de las mujeres, incluida la mutilación genital femenina que incluye una amplia variedad de prácticas por razones que no son de índole médica, que carece de beneficios para la salud pero entraña con frecuencia consecuencias físicas para ellas que pueden requerir de atención médica o complicarla. En el caso de menores, la práctica médica implica además el deber de protección ante la sospecha o detección de casos de malos tratos, abusos y cualquier práctica cultural o tradicional que perjudique su integridad.
Si a esto se agrega el hecho de que en la actualidad va en aumento el número de mujeres mutiladas e inmigrantes que requieren atención medica en sus respectivos países de acogida, se refuerza la necesidad de que los profesionales de salud adquieran las habilidades y los conocimientos necesarios no solo para su prevención, sino también para su diagnóstico y manejo.
De acuerdo con los resultados obtenidos el tema de la mutilación genital femenina y su manejo es poco conocido por la muestra estudiada, que además no está preparada para tratar una paciente con complicaciones por este procedimiento, justificado porque no es un diagnóstico común en la práctica médica en Costa Rica. No obstante, el hecho de que estas poblaciones estén migrando a nuevos territorios y que sí se haya documentado este diagnóstico en el país.
Cobra relevancia la educación continua como un proceso por medio del cual el profesional se pone al tanto de los avances conceptuales y técnicos que ocurren en el panorama general de la medicina y de manera particular en este caso, de la gineco-obstetricia, sobre la prevención y el tratamiento de las complicaciones de salud. Es preciso que las enfermeras obstétricas y los médicos ginecólogos-obstetras, además del conocimiento teórico práctico con respecto al abordaje de estas pacientes, adquieran nociones sobre las diferentes culturas y la sensibilidad necesaria para garantizar una atención de calidad y respeto a la mujer con mutilación genital femenina, pues la práctica clínica no está exenta de este diagnóstico.
Referencias
1. Casellas S, Mayoral J, Ruíz R, De las Heras M, Martí S, Negre R et al. Protocolo de la prevención de la mutilación genital femenina de la demarcación de Girona. España. Julio 2002. Actualización Enero 2004. En http://www.gencat.net/justicia/doc/doc_43846160_1.pdf. Consultado el 02 de noviembre de 2006 [ Links ]
2. Elmusharaf S, Elkhidir I, Hoffmann S, Almroth L. A case-control study on the association between female genital mutilation and sexually transmitted infections in Sudan. BJOG: Intl J Obstet Gynecol 2006; 113:469-474. [ Links ]
3. Momoh C, Ladhani S, Lochrie D, Rymer J. Female genital mutilation: analysis of the first twelve months of a southeast London specialist clinic. Br J Obstet Gynaecol 2001;108:186–91. [ Links ]
4. Morrone A, Hercogova J, Lotti T. Stop female genital mutilation: appeal to the international dermatologic community. Int J Dermatol 2002; 41: 253-263. [ Links ]
5. Nour NM. Female genital cutting: clinical and cultural guidelines. Obstet Gynecol Sur 2004;59:272-279. [ Links ]
6. Saeed, M. Defective sexuality and female circumcision: The cause and the possible management. J. Obstet. Gynaecol. Res. 2003; 29: 12–19. [ Links ]
7. Snow RC, Slanger TE, Okonofua FE, Oronsaye F, Wacker J. Female genital cutting in southern urban and peri-urban Nigeria: self-reported validity, social determinants and secular decline. Trop Med Int Health 2002; 7:91–100. [ Links ]
8. Jones SD, Ehiri J, Anyanwu E. Female genital mutilation in developing countries: an agenda for public health response. Eur J Obstet Gynecol 2004;116:144-151. [ Links ]
9. Prácticas tradicionales nocivas que afectan a los derechos reproductivos: circuncisión femenina/mutilación genital femenina (CF/MGF). En: Derechos Reproductivos 2000: Hacia Adelante. Programa Internacional del Centro Legal de Derechos Reproductivos y Políticas Públicas (CRLP). Washington D.C. 2000. [ Links ]
10. Hopkins, S. A discussion of legal aspects of female genital mutilation. JAN 1999; 30: 926-933. [ Links ]
11. Cook RJ, Dickens BM, Fathalla MF. Female genital cutting (mutilation/circumcision): ethical and legal dimensions. Intl J Gynecol Obstet. 2002;79:281-287. [ Links ]
12. Makhlouf, C. The consequences of female circumcision for health and sexuality: An update on the evidence. Culture, Health & Sexuality 2005; 7: 443–461. [ Links ]
13. Hosken FP. Female genital mutilation in the world today: a global review. Int J Health Serv 1991;11: 415–430. [ Links ]
14. Manji MF, Al Badawi I, El Enbaby A, Al Bareedy N. Female circumcision (female genital mutilation): a problem for brachytherapy in cervical cancer. Int J Gynecol Cancer 2006; 16: 675–680. [ Links ]
15. Morison L, Scherf C, Ekpo G, Paine K, West B, Coleman R et al. The long-term reproductive health consequences of female genital cutting in rural Gambia: a community-based survey. Trop Med Int Health 2001; 6:643–653. [ Links ]
16. World Health Organization (WHO). Female genital mutilation: an overview. Geneva: WHO, 1998 [ Links ]
17. World Health Organization (WHO). Female Genital Mutilation: Integrating the prevention and the management of the health complications into the curricula of nursing and midwifery - A students manual. Geneva: WHO, 2001. [ Links ]
18. Behrendt A, Moritz S. Posttraumatic stress disorder and memory problems after female genital mutilation. Am J Psychiatry 2005;162: 1000-1002. [ Links ]
19. Eke N. Genital self-mutilation: there is no method in this madness. BJU International 2000; 85: 295-298. [ Links ]
20. Larsen U, Okonofua FE. Female circumcision and obstetric complications. Int J Gynecol Obstet 2002; 77: 255–65. [ Links ]
21. Rushwan H. Female genital mutilation (FGM) management during pregnancy, childbirth and the postpartum period. Int J Gynaecol Obstet 2000; 70:99-104. [ Links ]
22. Hakim LY. Impact of female genital mutilation on maternal and neonatal outcomes during parturition. E Afr Med J 2001; 78: 255–58. [ Links ]
23. Cabal L. La aplicación de los derechos reproductivos de los/las adolescentes a partir de la Convención sobre los Derechos del Niño y la Niña. Enero 2000. En: http://www.reproductiverights.org/esp_pub_art_adolescentes.html. Consultado el 02 de noviembre de 2006. [ Links ]