Durante la emergencia nacional por la pandemia COVID 19, la Caja Costarricense del Seguro Social (CCSS) ha integrado diferentes modalidades de atención dirigidas a mitigar el contagio y asegurar la prestación de servicios institucionales a los pacientes. De mayo a setiembre del 2021, con la tercera ola de contagios, se exacerbó la ocupación hospitalaria, se limitó la disponibilidad de recursos y se aumentó el número de muertes, secuelas y complicaciones por la enfermedad.
Según datos de la CCSS para el 19 de octubre del 2021, se habían reportado en Costa Rica, 553 661 personas enfermas y 5949 fallecimientos por SARS-CoV-2. Por día, se presentó un máximo de 1300 personas hospitalizadas, 491 en unidades de cuidados intensivos (UCI) y hasta 33 fallecimientos.
Se estima que entre el 57% y el 88% de las personas con COVID 19 que requieren intubación endotraqueal o ventilación mecánica asistida (VMA) fallecen por esta enfermedad, lo que evidencia un alto riesgo de mortalidad y la exposición de estos pacientes y sus familias a niveles de sufrimiento que requieren apoyo y manejo especializado.1-7 Además, el bajo porcentaje de sobrevivientes probablemente sufrirá de múltiples secuelas y complicaciones relacionadas al SARS-CoV-2 y a las largas estancias hospitalarias, como son las neumopatías crónicas con necesidad de uso de oxígeno suplementario, neuropatías secundarias con limitación física y funcional, secuelas neurológicas y emocionales para el paciente y su familia, entre otras.8-24
En el cantón de Palmares, desde marzo del 2020 a mayo del 2021 se habían registrado 3526 casos y 33 fallecimientos. Durante esos 14 meses, 10 personas utilizaron VMA, de los cuales sólo uno sobrevivió. Para el mes de junio del 2021, se reportó un pico de 10 pacientes del cantón con VMA internados en unidades de cuidados intensivos (UCI) de la CCSS. Sin embargo, de acuerdo con entrevistas realizadas a los trabajadores de las áreas de atención de “COVID -19 severos” de los centros médicos de la CCSS y a los “Lineamientos Nacionales para la Vigilancia de la enfermedad COVID-19 (LS-VS-001)”, en ese período de tiempo se carecía de un protocolo institucional estandarizado y sistematizado para seguimiento al egreso de estos pacientes que sobreviven al tratamiento intensivo y que permanecen con secuelas, manejados de forma diferente por cada hospital. Durante el internamiento existía poca comunicación de los familiares con los servicios hospitalarios, usualmente limitados a mensajes de texto y llamadas telefónicas, cortas o poco comprensibles por los términos técnicos. La variabilidad de recursos disponibles en las diferentes unidades de la CCSS, así como las limitaciones asistenciales producto de la pandemia, generó un vacío en la atención integral de seguimiento organizado y enlazado entre niveles asistenciales para estos usuarios.24-28
Con base en lo anterior, se diseñó un lineamiento de atención integral paliativa que fue aplicado por el equipo de Clínica de Control del Dolor y Cuidados Paliativos de Palmares (CCDYCPP), dirigido a los pacientes con diagnóstico de COVID 19 con VMA y hospitalizados en cualquier UCI de la CCSS, adscritos al Área de Salud de Palmares (ASP) durante el período del 10 de junio del 2021 al 31 de octubre del 2021. La atención iniciaba con una consulta telefónica del médico y enfermera del programa paliativo con el familiar, indicado como cuidador en el Expediente Digital en Salud (EDUS). Durante el internamiento, se hacía al menos una llamada por semana, donde se realizó de forma sistematizada la revisión del expediente del paciente, la aclaración de dudas y preguntas del estado de salud y la evolución del caso, la intervención en crisis, la relación personal de ayuda, la educación al respecto y de preparación hacia las probables rutas clínicas del paciente (la muerte o la recuperación con secuelas). Además, se realizaban las coordinaciones con otros servicios según las necesidades percibidas durante la consulta, ya sean dentro de la CCSS como referencia priorizada a psicología y trabajo social, así como extrainstitucionales con el Instituto Mixto de Ayuda Social (IMAS) para apoyo económico por sepelio y ayudas económicas con fundaciones o municipalidad local, entre otros. Se ofreció atención priorizada con la psicóloga paliativista quien realizó la intervención individual, telefónica o presencial, y con los familiares directos que requerían apoyo en el proceso. En el caso de los pacientes que ya habían fallecido y su familiar solicitaba apoyo emocional por el sufrimiento relacionado al período de duelo, se le brindó una cita médica para intervención en crisis, primeros auxilios psicológicos y, posteriormente, se priorizó la atención con psicología. Para los pacientes que egresaron, se organizó un plan de manejo con consultas priorizadas en CCDYCPP, ofrecidas según la evolución de cada usuario, con una frecuencia inicial de 2 a 3 veces por mes los primeros dos meses y luego una vez cada tres meses. Además, se planificaron apoyos específicos de la Fundación Pro-CCDYCPP como eran préstamos de camas, oxígenos, manómetros, nebulizadores y sillas de ruedas, así como atención por trabajo social y terapia física. También, se colaboró en las coordinaciones para atenciones especializadas en la CCSS, como fueron referencias para rehabilitación, neumología, medicina interna, etc.
El objetivo de este trabajo es describir el perfil de la población atendida y los beneficios percibidos de la aplicación del programa a nivel institucional, en busca de mejorar el acceso, la oportunidad, la pertinencia y la continuidad de la atención en salud en la CCSS.
Métodos
Se realizó un análisis descriptivo mixto (cuantitativo-cualitativo) de los participantes del programa y los beneficios percibidos por los usuarios del lineamiento de atención integral de seguimiento por cuidados paliativos en el ASP, para pacientes con SARS-CoV-2 severo con VMA internados en UCI durante la pandemia en Costa Rica, del 10 de junio al 31 de octubre del 2021. Como criterio de inclusión al programa los pacientes debían ser mayores de edad, internados en un servicio UCI de cualquier hospital de la CCSS, haber requerido intubación intratraqueal o VMA por un período mayor a 10 días, que el cuidador principal contará con posibilidades de acceso telefónico e internet y haber recibido la solicitud verbal o escrita de la jefatura de consulta externa para su seguimiento. Se excluyeron del programa los pacientes cuyo cuidador expresó que no deseaba participar, que después de 3 llamadas para coordinación con la familia o los cuidadores no se lograba respuesta, cuando no hubo participación en 2 o más actividades programadas asistenciales de seguimiento sin justificación, por traslado de domicilio del paciente a otra área de adscripción durante el proceso o si el paciente falleció antes de inicio de la atención y los familiares no solicitan seguimiento por duelo en alguna instancia de salud local.
Los datos cuantitativos fueron documentados en una base de Excel. Se establecieron las siguientes variables: frecuencias de atenciones por mes, número de pacientes de primera vez o subsecuente, consultas realizadas por paciente, por tipo de profesional, pacientes fallecidos y lugar de fallecimiento, tiempo de seguimiento en el programa, consultas realizadas para abordaje del duelo, referencias, coordinaciones, apoyos realizados desde la modalidad a otros programas, secuelas al egreso y recuperación de las mismas con la intervención realizada. La información cualitativa se documentó a través de una encuesta de satisfacción del programa que aplicó la FPCCDYCPP vía telefónica del 4 al 7 de noviembre del 2021, se abordó la percepción general a través de preguntas abiertas dirigidas a conocer la satisfacción con el servicio recibido, los aspectos positivos percibidos, los elementos negativos documentados y las recomendaciones de mejora de los usuarios.
Este estudio acogió la normativa bioética nacional y contó con los permisos institucionales para su realización (oficio CEC-011-2021) y publicación (oficio CENDEISSS-AB-0118-2022).
Resultados
Durante el período de estudio se atendieron bajo esta modalidad catorce pacientes; un familiar no aceptó participar del programa y se excluyó el caso después de la primera consulta. La población final fueron trece pacientes y sus familias para lo cual se realizaron 70 consultas médicas, siendo 13 consultas de primera vez y 57 atenciones subsecuentes, la distribución por mes se muestra en la figura 1.
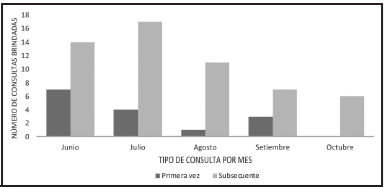
Figura 1. Número de consultas por mes brindadas a los pacientes atendidos en el programa COVID19 severo según tipo de consulta, Clínica de Control del Dolor y Cuidados Paliativos de Palmares, Caja Costarricense de Seguro Social, junio a octubre del 2021
La media de edad de los pacientes fue de 55 años, con un rango de los 36 a 64 años; diez eran menores de 60 años y ninguno era mayor de 65 años. Doce pacientes tenían algún factor de riesgo, siendo la obesidad el factor de riesgo más frecuente.
Sólo una paciente contaba con vacunas por COVID 19 (dos dosis) y diez de los trece pacientes eran hombres. Además, cinco de los pacientes fueron valorados en el período postmortem y ocho pacientes durante su internamiento hospitalario.
Los familiares de los pacientes que ya habían fallecido fueron atendidos en psicología usualmente en menos de 8 días posteriores a la referencia, recibieron en total trece consultas con un promedio de tres consultas por usuario; además, tres familias ya se habían dado de alta al finalizar el estudio.
De los ocho pacientes que se abordaron por primera vez durante el internamiento hospitalario, se dio seguimiento telefónico con el médico paliativista por 62 días en promedio, con una variación de 2 a 138 días. A nivel de psicología se ofreció atención a siete de estos ocho pacientes, ya que uno rechazó la intervención por contar con recurso privado; en promedio se brindó cuatro consultas por usuario, con un rango de una a siete consultas. Al finalizar el estudio, sólo un usuario había sido dado de alta y se mantenía en seguimiento a los restantes seis familiares.
Durante el período, sobrevivieron únicamente tres pacientes, lo que indica una tasa de mortalidad del 78% de la población. Con respecto al tiempo de permanencia en el programa, cinco fallecieron previo al ingreso en este programa y, entre los hospitalizados que también fallecieron, cuatro sobrevivieron entre 1 y 10 días y un paciente sobrevivió 65 días.
Los tres pacientes sobrevivientes, alcanzaron una media de estancia en el programa de 135 días (130 a 138 días). En general, el promedio de consulta fue de cinco atenciones médicas por paciente, con una variabilidad desde 1 a 16 consultas por paciente.
La mayoría de las consultas se presentaron durante el período de hospitalización de los pacientes, donde se brindaron 48 consultas.
Los pacientes sobrevivientes fueron valorados con una frecuencia inicial de 2 a 3 veces por mes los primeros 2 meses y luego una vez cada tres meses, con un promedio de 7 atenciones tras el egreso.
Todos egresaron con complicaciones pulmonares que requirieron uso de oxígeno suplementario, limitación funcional con dependencia casi total de actividades básicas de vida diaria (ABVD) y trastornos emocionales, no claramente establecidos o descritos en la epicrisis de salida.
Además, contaban con referencias a los servicios institucionales como medicina interna y terapia física con tiempos de atención programados en rangos superiores a los 3 meses.
Como parte de este programa se les ofreció consulta médica especializada y de enfermería, atención priorizada con psicología local y apoyo con la FPCCDYCPP. A los tres meses postegreso hospitalario, ninguno de los pacientes sobrevivientes había sido valorado por los servicios institucionales usuales de medicina interna, neumología, fisiatría, terapia física o psicología, pero si habían completado los procesos coordinados con la FPCCYCPP y la CCDYCP.
Bajo la supervisión del equipo local, la totalidad de los pacientes logró descontinuar el uso de oxígeno sin disnea ni síntomas respiratorios, recuperaron la capacidad de movilización por sus propios medios y alcanzaron a ser totalmente independientes en las ABVD. Solamente un paciente mantuvo secuelas neurológicas con datos de polineuropatía periférica y pie caído izquierdo, pero con funcionalidad suficiente para realizar las ABVD. Dos de los tres pacientes sobrevivientes se encontraban en trámites de pensión, uno por edad y otro por las secuelas descritas ya que trabajaba como agricultor. El otro paciente se reincorporó a la actividad laboral. A nivel psicológico, los 3 pacientes mostraron signos de estrés postraumático con excelente evolución posterior a intervención psicológica y apoyo familiar, sólo uno de ellos requirió medicación crónica con antidepresivos y ansiolíticos, así como continuar con la terapia de estimulación cognitiva conductual. En el período de atención, los tres pacientes lograron reinserción social semejante a la previa de sufrir la enfermedad.
A nivel cualitativo, de los 13 participantes del programa, 11 personas respondieron la encuesta de satisfacción. Se logró documentar que el 100% estaban satisfechos con la atención recibida especialmente en aspectos como la atención médica, el seguimiento psicológico y el apoyo emocional ofrecido.
En general, los aspectos percibidos como de mayor ayuda durante el proceso fueron la continuidad de la atención durante el internamiento, las valoraciones médicas, el seguimiento de psicología, el apoyo y el acompañamiento a la familia, la información recibida y el préstamo de equipos médicos al egreso. El 100% de los participantes expresaron que no percibieron aspectos que les generaran dificultades o que no les agradaran en el servicio ofrecido; sin embargo, entre los aspectos que podrían mejorarse mencionaron un acceso más temprano al servicio (con respecto al ingreso hospitalario), disminuir el tiempo de espera en atención psicológica, aumentar las opciones de consultas con psicología y generar más información del programa a la población general para tener mayor acceso y aceptación desde el inicio. Además, se logró documentar una percepción general positiva del programa principalmente por los cambios en el nivel de sufrimiento manifestado por las familias.
Discusión
El programa asistencial diseñado es un modelo sistematizado, innovador, especializado, multidisciplinario y compasivo que, a través de la optimización de recursos disponibles en un segundo nivel de atención ambulatoria y fuera del área metropolitana, permitió dar seguimiento telefónico y presencial a las familias de los pacientes con SARSCoV-2 que requirieron internamiento en UCI y con VMA durante el período del estudio. Este es el primer programa documentado de este tipo a nivel nacional einstitucional, es reproducible y aplicable prácticamente desde cualquier lugar y nivel de atención de la CCSS, fue factible de aplicar y con resultados percibidos como positivos, que pueden generar beneficios como se han reportado para el seguimiento telefónico en el duelo y el sufrimiento por COVID.29
En este estudio se evidenció que la mayoría de los pacientes eran hombres de entre 36 y 64 años, como era lo esperado para esa época que esta población no contaba con la vacunación y era la más expuesta a la infección. Además, acorde a la literatura, se reconoció a la obesidad (en cualquiera de sus grados) y la carencia de esquemas completos de vacunación (dos dosis) como los factores de riesgo más frecuentes. 30-34
Tal como ha sido reportado, aquí también se presentó un alto sufrimiento emocional para los familiares de los pacientes fallecidos, a los cuales se brindó este programa de forma temprana, personalizada y mantenida con apoyo asistencial en psicología para manejo de sus emociones y el duelo, además de colaboración en aspectos sociales, administrativos y organizacionales necesarios para sobrellevar la muerte del paciente. 5, 17, 18, 22, 28, 35
La tasa de mortalidad por COVID 19 en los pacientes con VMA valorados en el programa fue muy alta, semejante a lo descrito en la literatura. 3, 4, 6, 7, 19, 23, 36, 37 Esto pone en evidencia el nivel de sufrimiento severo y angustia a que se exponen estas familias, por períodos usualmente largos, ya que se estableció que la atención intrahospitalaria se mantenía en promedio por 2 meses.
El número de consultas al servicio varió de acuerdo con el tiempo de permanencia en el programa, siendo mayor para los que tuvieron más tiempo de sobrevivencia y durante el tiempo de hospitalización. El apoyo ofrecido generó resultados percibidos como positivos por los beneficiarios, tal como se esperaba acorde con la literatura.38
Durante el egreso, el programa contribuyó a optimizar el manejo clínico ambulatorio de los usuarios, a través de las alternativas de atención temprana articuladas, que permitieron manejar tempranamente las secuelas de la hospitalización y que alcanzaron en tres meses postegreso, una recuperación funcional y clínica que les permitió ser totalmente independientes en ABVD y con reinserción social semejante a las condiciones previas a sufrir la enfermedad. Además, facilitó la participación social como apoyo a través de la organización de recursos de otras entidades, que se dispusieron en el manejo adecuado de estos pacientes. La implementación de los recursos comunitarios de forma temprana apoyó en la recuperación, a pesar de que la mayoría de las atenciones indicadas dentro de la CCSS en otros escenarios especializados del segundo y tercer nivel institucional estaban pendientes en el momento de finalizar el estudio.38-40
Durante la pandemia por COVID 19, a nivel mundial se han reportado un gran número de pacientes con enfermedades crónicas avanzadas o previamente sanas que fallecen, por lo tanto requieren apoyo de profesionales con experiencia en cuidado paliativo para el abordaje adecuado al final de vida en aspectos que van desde lograr identificar el período de muerte, así como para el adecuado control de síntomas, el soporte emocional, social y espiritual, la habilidad en la comunicación profesional con el usuario y en la entrega de malas noticias (como serían informar de la alta probabilidad de muerte y complicaciones graves, etc.).41-45 (Sociedad Española de Cuidados Paliativos. Orientaciones sobre el control sintomático de enfermos graves afectados por la enfermedad Covid 19 y que requieran atención paliativa o se encuentren próximos al final de la vida. Madrid: 2020 [accesado 01-11-2022]. Disponible: https://www.paliativosmadrid.org/docs/covid/secpal/FIN_DE_VIDA_Y_COVID_19_DOCUMENTO_PARA_PROFESIONALES.pdf .
Desde el 2018 la Organización Mundial de la Salud (OMS) reconoció la necesidad de integrar los Cuidados Paliativos y el manejo de síntomas como respuesta humanitaria en la atención de emergencias y crisis, establece escenarios como las epidemias de infecciones potencialmente mortales y realiza recomendaciones generales para su implementación. (World Health Organization. Integrating palliative care and symptom relief into the response to humanitarian emergencies and crises: a WHO guide. WHO. Ginebra: 2018. [accesado 01-11-2022]. Disponible: https://apps.who.int/iris/handle/10665/274565.
A pesar de que no se logró establecer la presencia de programas similares, algunos países documentaron las debilidades en competencias de las unidades COVID en cuidados paliativos y en la atención al final de vida, por lo que han publicado recomendaciones para que los equipos de Cuidado Paliativo participen activamente en la toma de decisiones, asesoraría y supervisión del control de síntomas y el apoyo emocional de pacientes COVID-19 severo.41-45
Sin embargo, en Costa Rica a pesar de la disponibilidad de una red sólida de CCDYCP en la CCSS, se protocolizaron únicamente los esfuerzos de trabajo conjunto a nivel hospitalario a través del “Lineamiento para el abordaje de la fase terminal en los pacientes con COVID-19”, sin establecer de forma clara y homogenizada los apoyos de los programas de cuidados paliativos en las comunidades y a partir de un primer/segundo nivel de atención hacia el abordaje de la enfermedad, donde incluso por la misma pandemia el proceso asistencial presencial y domiciliar se restringió por varios meses y se enfocó a dar seguimientos priorizados por teleconsulta. (Caja Costarricense del Seguro Social. “Lineamiento para el abordaje de la fase terminal en los pacientes con COVID-19”. San José: CCSS; 2020. [accesado 01-11-2022]. Disponible: https://repositorio.binasss.sa.cr/repositorio/handle/ 20.500.11764/4057.
Con este trabajo, se documentó que con recursos ya existentes en la CCSS y la organización del apoyo social de entidades gubernamentales y no gubernamentales comunitarias, es posible establecer un programa con beneficios percibidos por la población, al optimizar el cuidado de salud de los pacientes y sus familias con el abordaje del manejo del sufrimiento y el duelo de los usuarios fallecidos, así como la atención ofrecida a los pacientes sobrevivientes de COVID-19 severo, quienes en períodos de tres meses o menos postegreso hospitalario, lograron recuperación de la mayoría de sus complicaciones clínicas, funcionales y reinserción social. El programa podría ser aplicable en otras unidades semejantes institucionales, brindando apoyo a las familias y pacientes con enfermedades severas que producen altos niveles de morbimortalidad y que generan grandes secuelas funcionales, emocionales, cognitivas y físicas al egreso.















