Introducción y reseña histórica
En 1957 el programa de cirugía cardíaca de la Universidad de Minnesota había realizado alrededor de 300 cirugías en pacientes con cardiopatías congénitas; dada la frecuente aparición de bloqueos auriculoventriculares (AV) en el postoperatorio temprano, se desarrolló un cable de estimulación miocárdica, alimentado con la fuente de corriente del hospital.
En octubre de ese año, un apagón de 3 horas desató la muerte de un infante; por ese motivo, el Dr. Lillehei y el ingeniero Earl Bakken desarrollaron la primera batería de marcapasos; en 1958 el Dr. Ake Senning y el ingeniero Rune Elmqvist implantaron el primer marcapasos completo a un paciente con bloqueo AV completo y síndrome de Stokes Adams; la primera batería duró 8 horas y el paciente requirió de 5 recambios de electrodos y 22 recambios de generador durante toda su vida; pero esto le permitió vivir hasta sus 86 años, falleciendo en el 2002 por un cáncer no relacionado a su defecto de conducción cardiaca.1 Sesenta años después de historia y de aprendizaje continúa la búsqueda de la mejor técnica que proporcione estímulos eléctricos externos que reemplacen a la despolarización fisiológica y sincrónica del miocardio.
Durante este proceso, se ha comprendido que la estimulación ventricular derecha apical produce un patrón de activación similar al bloqueo de rama izquierda del haz de His, que retrasa la contracción de la pared lateral del ventrículo izquierdo (VI) con respecto a la pared septal, produciendo disincronía intraventricular.2 Estudios clínicos como el DAVID3 y el MOST4 indicaron un cambio en la estrategia de estimulación con marcapasos, buscando minimizar el porcentaje de estimulación ventricular derecho y así, la mortalidad y las hospitalizaciones por insuficiencia cardiaca. En los pacientes que requieren estimulación permanente, el ensayo BLOCK HF, con estimulación biventricular, demostró una reducción combinada del 26% en mortalidad, hospitalizaciones por insuficiencia cardiaca y aumento del volúmen telesistólico del VI, en pacientes con bloqueo AV y fracción de eyección (FE) ≤ 50%, en comparación con estimulación ventricular derecha convencional5. En base a estos hallazgos, las guías clínicas recomiendan la implantación o el “upgrade” a terapia de resincronización cardiaca para pacientes con falla cardiaca y FE reducida, con indicación para estimulación ventricular por un bloqueo AV de alto grado (recomendación de clase I, nivel de evidencia A).6 Aunque el concepto de estimulación permanente del haz de His fue descrito hace casi 20 años,7 recientemente se han publicado experiencias con estimulación “hisiana” selectiva y estimulación hisiana no selectiva o “parahisiana”, como método de estimulación fisiológico del sistema de conducción, con el cual se puede la disincronía ventricular; este abordaje ha venido a revisar las técnicas tradicionales de estimulación ventricular derecha y de resincronización cardiaca.
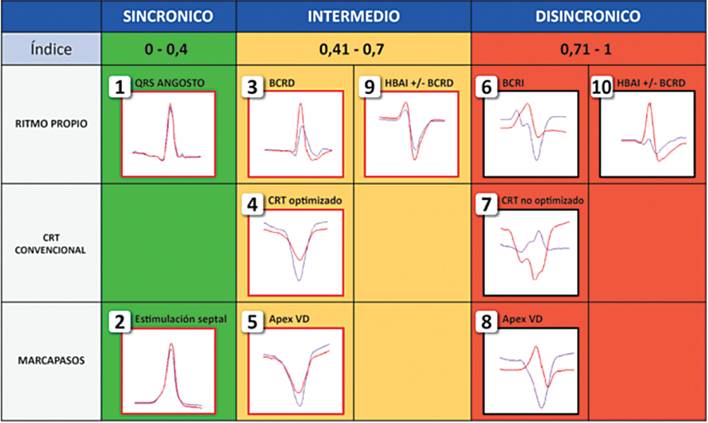
Figura 1. Valores de corte para disincronía del sistema Synchromax®. En verde, pacientes con QRS estrecho y pacientes con ritmo de marcapasos y estimulación septal (0.0-0.4). Al centro, en amarillo, pacientes con bloqueo de rama derecha con o sin bloqueo fascicular anterior, con resincronizador “optimizado” y en algunos ritmos de marcapasos (0.41-0.70). A la derecha, en rojo, pacientes con bloqueo de rama izquierda, bloqueo de rama derecha combinado con bloqueo fascicular anterior, resincronizadores no optimizados y ritmo de marcapaso en ápex del ventrículo derecho (>0.71).
Tabla 1 Características basales de los pacientes registrados
| Edad (años) | Género | Indicación de Implante | Duración QRS (ms) | Índice de disincronía basal VI | |
| 1 | 80 | M | BAVC | 63 | 0.50 |
| 2 | 59 | F | BAVC | 101 | 0.22 |
| 3 | 69 | F | BAVC | 140 | 1.0 |
| 4 | 48 | M | BAVC | 140 | 0.67 |
| 5 | 91 | M | SSS | 140 | 0.15 |
| 6 | 87 | M | SSS | 163 | 4.52 |
CM = masculino; F = femenina; BAVC = bloqueo AV completo; SSS= síndrome de seno enfermo.
La valoración de la disincronía inter e intraventricular es sujeto de debate. Si bien el patrón de bloqueo de rama izquierda del haz de His es el marcador sucedáneo más utilizado y validado, se han estudiado otros métodos como la vectocardiografía o técnicas con imágenes, tales como la ecocardiografía (en especial, la deformación longitudinal o radial) y la resonancia magnética nuclear; sin embargo su complejidad y costo no permiten utilizarlo en todos los pacientes. 6,8En el presente reporte, se utilizó el índice de disincronía (ID), el cual consiste en una correlación cruzada de dos derivaciones electrocardiográficas, DII/V6 como marcadores sucedáneos de la despolarización de la pared septal y de la despolarización pared lateral del VI, respectivamente;8,9 este análisis matemático toma en cuenta el inicio y el final del complejo QRS, la concordancia de la polaridad y la duración de los complejos QRS en ambas derivaciones. El valor normal del ID es ≤0.4; un valor entre 0.41 y 0.70 indica un rango intermedio de disincronía y ≥0.71, un grado severo de disincronía (Figura 1). En los pacientes que requieren estimulación cardiaca permanente, teóricamente se pueden prevenir los efectos indeseables de la estimulación ventricular derecha mediante el uso del ID, eligiendo el mejor valor en diferentes posiciones del electrodo y en comparación con el valor basal de cada paciente.
Métodos
Pacientes. Se incluyeron 6 pacientes a quienes se realizó un implante electivo de marcapasos bicameral, bajo indicaciones convencionales. En cada paciente se registró un electrocardiograma convencional de 12 derivaciones en reposo, otro con estimulación apical en el ventrículo derecho (VD) y otro con estimulación septal “parahisiana” a nivel de la base del tracto de salida del VD.
Registro electrocardiográfico. Se utilizó un electrocardiógrafo convencional, el cual cuenta con un programa digital específico que calcula el índice de disincronía (sistema Synchromax®; Exxo, Buenos Aires, Argentina); además, se calculó la duración del complejo QRS para ser comparado con el ID. Los registros se realizaron con una calibración estándar de 10 mm/mV y 25 mm/s.
Resultados
Se analizaron 18 electrocardiogramas de 6 pacientes, con edad promedio de 72 ± 16.7 años (rango 48-91); 2 mujeres (33,3%, tabla 1). Las indicaciones para el implante en 4 pacientes fue bloqueo AV completo, 3 de los cuales tenían ritmo de escape y uno (paciente No. 3) tenía colocado un marcapasos temporal, debido a inestabilidad hemodinámica; y en 2 casos, el implante fue indicado por enfermedad del nodo sinusal (“síndrome del seno enfermo”).
En todos los pacientes se observó mejoría del ID con estimulación parahisiana, con respecto al ápex del VD; incluso, en la mayoría también fue menor que con respecto al ritmo de base (tabla 2, Figura 2). No se observó correlación entre la duración del complejo QRS y el ID; por ejemplo, los pacientes 3, 4 y 5 mostraron una duración similar del complejo QRS; sin embargo, presentaban diferencias con respecto a sus ID basales (tabla 1).
Tabla 2 Índices de disincronía durante el ritmo cardiaco de base y bajo estimulación en diferentes localizaciones en el ventrículo derecho
| ID Ritmo de base | ID Sitio 1 | Localización | ID Sitio 2 | Localización | |
| 1 | 0.50 | 0.50 | Ápex | 0.12 | TSVD |
| 2 | 0.22 | 0.56 | TSVD bajo | 0.19 | TSVD alto |
| 3 | 1.0 | 1.0 | Ápex | 0.26 | TSVD |
| 4 | 0.67 | 0.41 | TSVD bajo | 0.18 | TSVD alto |
| 5 | 0.15 | 2.46 | Ápex | 0.23 | TSVD |
| 6 | 4.52 | 3.21 | Ápex | 0.49 | TSVD |
ID: índice de disincronía; TSVD: tracto de salida del ventrículo derecho.
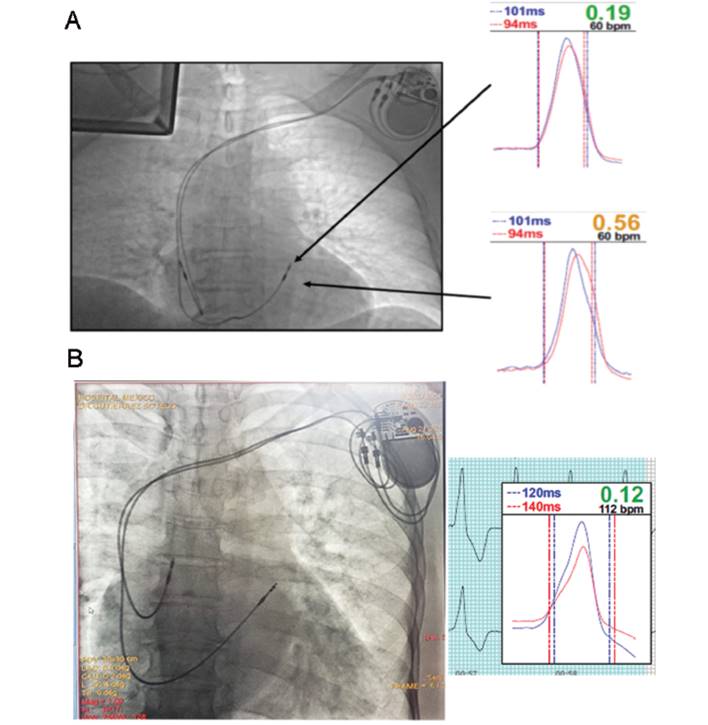
Figura 2. A. Índices de disincronía (ID) bajo estimulación en 2 diferentes localizaciones del tracto de salida del ventrículo derecho (TSVD); nótese que la morfología de ambas curvas es similar a la curva normal de activación fisiológica a través del sistema de conducción (fig 1, en amarillo); en este caso, el ID es mejor en la base del TSVD. B. Resultado final en el paciente No. 1.
Discusión
El presente reporte demuestra que, utilizando el ID, la estimulación apical del VD produce mayor disincronía que la estimulación septal parahisiana, a nivel de la base del tracto de salida del VD; la cual, en la mayoría de pacientes consigue “encarrilar” al haz de His distal, sus ramas y la red de Purkinje; de esta forma, la activación miocárdica sucede de manera más cercana a la fisiológica; es decir, en sentido céfalocaudal (desde la base hacia el ápex), desde la derecha hacia la izquierda y con menor duración; y desde el endocardio
hacia el epicardio. Es lo contrario de lo que se observa con la estimulación apical, en la cual el frente de activación es caudocefálico (desde el ápex hacia la base) y es de duración prolongada; y en el caso del resincronizador, desde epicardio hacia endocardio;10,11 en consecuencia, se genera un retraso en la activación de las regiones más distales del VI (pared posterior y lateral), de manera similar a lo que se observa en un bloqueo de la rama izquierda del haz de His; esta activación tardía se traduce en una contracción diferida en dichas áreas, con el consiguiente efecto deletéreo sobre la función contráctil global y, eventualmente, sobre las dimensiones y los volúmenes del VI.
No se observó correlación entre la duración del complejo QRS y el ID, lo cual puede significar que en algunos pacientes con complejos QRS angostos, puede existir disincronía -mecánica-, tal como se ha reportado con otros métodos diagnósticos.
Este concepto está relacionado a la inclusión del patrón electrocardiográfico de bloqueo de la rama izquierda, como marcador sucedáneo de disincronía, en las guías internacionales de indicaciones para la terapia de resincronización cardiaca, en vista que la sola duración del complejo QRS tiene un menor valor predictivo de respuesta a dicha terapia.12
Conclusión
El uso del ID, una correlación cruzada de las derivaciones II/V6, permite valorar la disincronía eléctrica, en forma sencilla, no invasiva y en tiempo real. Se ha descrito su utilidad, tanto en implantes de marcapasos convencionales, así como en optimización de la resincronización cardiaca; es necesaria una mayor exploración de este método como guía para tomar decisiones en forma personalizada.














