Caso clínico
Se trata de un paciente masculino de 78 años, exfumador, portador de cardiopatía hipertensiva, enfermedad pulmonar obstructiva crónica y enfermedad arterial coronaria. En 2009 consultó por palpitaciones rápidas, documentándose una taquicardia regular de complejos anchos (TV-1, Fig. 1). En esa oportunidad, la taquiarritmia era bien tolerada, por lo que fue considerada de origen supraventricular, y fue tratada con 5 mg de verapamilo intravenoso; la taquiarritmia cesó y el paciente fue egresado. En 2014 volvió a consultar por palpitaciones rápidas, acompañadas de dolor epigástrico tipo opresivo y disnea; se documentó una taquiarritmia regular de complejos anchos, de diferen te morfología que la anterior (TV 2, Fig. 2); esta taquicardia requirió cardioversión eléctrica por mala tolerancia hemo dinámica; durante su estancia en el servicio de urgencias presentó una tercera taquicardia regular de complejos an chos, de diferente morfología y ciclo (TV 3, Fig. 4), la cual se autolimitó. El ecocardiograma mostró trastornos multiseg mentarios de motilidad parietal y una zona de atrofia y aquinesia inferior; FE=0,3. Durante el registro Holter también presentó varios episodios de taquicardia ventricular (TV), de morfología similar a la TV-1. La coronariografía mostró oclusión total crónica de la arteria coronaria derecha, lesión del 60% de la arteria circunfleja y lesiones no obstructivas en la arteria descendente anterior. Se indicó tratamiento farmacológico para su condición de fondo y la colocación de un cardiodesfibrilador implantable para el manejo de sus taquiarritmias.
Discusión
Toda taquiarritmia regular de complejos anchos debe ser considerada de origen ventricular hasta no demostrar se lo contrario, con el fin de intervenir prestamente y prevenir o interrumpir el compromiso hemodinámico implicado, dado que, en su mayoría, se presenta en portadores de enfermedad arterial coronaria o de miocardiopatía dilatada. Sin embargo, en aproximadamente un 10% de los casos se trata, en realidad, de una taquiarritmia de origen supraven tricular; en el diagnóstico diferencial electrocardiográfico, de no ser evidente disociación atrioventricular o concordancia positiva en las derivaciones precordiales o “deflexión intrinsicoide” prolongada (que evidencia activación inicial lenta), usualmente se recurre a los “criterios morfológicos”, los cuales, según predomine un patrón electrocardiográfi co de bloqueo de rama izquierda del haz de His (BRIHH) o un patrón de bloqueo de rama derecha del haz de His (BRDHH), permiten distinguir el origen anatómico de la taquiarritmia y por ende, dirigir su prevención y tratamiento.1-3
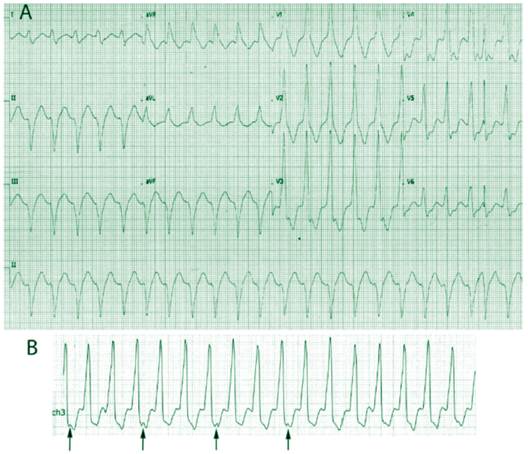
Figura 1. A. TV 1 (ciclo=0,45 s; 136 lpm); morfología de BRDHH y eje superior. La duración del QRS=120 ms y la onda S “empastada” en derivaciones I, L, V5-6, con una relación R/S > 1 indican patrón típico de BRDHH; sin embargo, el patrón monofásico R en V1 y el eje superior (-60 grados) sugieren TV. B. Durante el registro Holter, esta TV muestra una relación ventrículo - atrial 3:1 (flechas), lo cual, confirma su origen.
La taquicardia con la cual ingresó el paciente a su más reciente hospitalización (TV-2, Fig. 2) muestra un patrón de BRIHH; a pesar que su morfología en I y V5-6 (patrón R monofásico) y en V1 (patrón rS sin mayor “empastamiento” de la onda S) y el eje superior izquierdo semejan un bloqueo de rama funcional, la duración de la onda R en V1=60 ms (para TV > 30)1, el tiempo “inicio de R-nadir de S” en V1=80 ms (para TV > 60-100)1,2, el complejo QRS positivo en aVR, la transición precoz en V1-2 y el latido de fusión - Fig. 1, aun que existen excepciones3, indican su origen ventricular. La casi-concordancia positiva en las derivaciones precordiales V2-6, sugiere un origen basal en el tabique interventricular o del ventrículo derecho (la concordancia negativa sugiere un origen cercano al ápex cardiaco, pero también se puede observar en el BRIHH). La discreta variación en la morfolo gía del QRS posiblemente se explique por la existencia de varias “asas” dentro del circuito de reentrada,4 hallazgo que es característico de los pacientes con TV relacionada a en fermedad arterial coronaria e infarto previo.
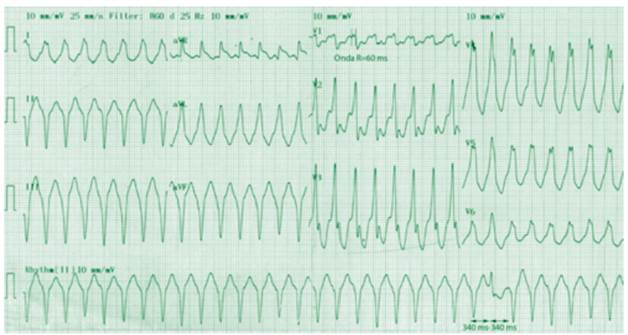
Figura 2. A. TV 2 (ciclo=0,32 s; 190 lpm); morfología de BRIHH y eje superior. En I y V5-6 presenta un patrón R monofásico y el eje es superior, típicos de BRIHH funcional; sin embargo, la duración de la onda R en V1=60 ms (líneas punteadas), el tiempo “inicio de R-nadir de S” en V1= 80 ms, el complejo QRS positivo en aVR, la transición precoz en V1-2 y el latido de fusión -el cual, no modifica el ciclo de la taquicardia, en el trazado de ritmo, abajo-, indican su origen ventricular.
En cambio, en la TV-1, la duración del QRS=120 ms y la onda S “empastada” en derivaciones I, L, V5-6, con una relación R/S > 1 indican patrón típico de BRDHH; por otro lado, el patrón monofásico R en V1 y el eje superior (-60 grados) indican TV1-3; sin embargo, en algunos pacientes portadores de BRDHH, es común observar ondas R mo nofásicas (R > S) en V1-3 hasta progresar al patrón Rs en V4-6 (Fig. 3-A) durante ritmo sinusal o fibrilación atrial, lo que, en teoría, puede producir el mismo patrón durante una taquiarritmia supraventricular; menos frecuentemente, el eje superior puede significar un hemibloqueo anterior izquierdo asociado al BRDHH durante la taquiarritmia, en pacientes con bloqueo trifascicular de base (Fig. 3-B). En nuestro paciente, la presencia de disociación atrioventricular (Fig. 2-B) confirma su origen ventricular. Por lo tanto, esta TV-1, en la cual, varios criterios morfológicos sugieren un origen supraventricular, probablemente se origina en un sitio cercano al sistema de conducción, el cual es invadido rápidamente, desde las cercanías de la hemirrama posterior izquierda, una vez iniciada la reentrada intramio cárdica. Existe otra TV cuya morfología presenta también patrón típico de BRDHH con eje superior, muy parecida a la TV-1 de nuestro caso; es la TV idiopática del ventrículo izquierdo, denominada también “TV que responde a ve rapamilo” o “TV fascicular”5, la cual, a diferencia del caso anterior, se presenta usualmente en sujetos jóvenes, sin cardiopatía estructural; su mecanismo es macroreentrada dentro de la red de Purkinje, comúnmente entre las cercanías del fascículo posterior de la rama izquierda, de forma que su morfología más frecuente sea de BRDHH típico -a pesar de su origen ventricula-, con eje superior. En pacientes con enfermedad coronaria y trastornos de conducción de base, como por ejemplo, BRDHH, se ha descrito TV por mecanismo de reentrada interfascicular o intrafascicular, o TV fascicular de mecanismo automático; en estos casos, la morfología del QRS durante la TV presenta también un patrón típico de BRDHH, paradójicamente idéntico al electrocardiograma basal, a pesar de su origen anatómico; estas entidades solo son diferenciables con maniobras de estimulación programada durante el estudio electrofisioló gico diagnóstico.6
La TV-3 (Fig. 4) tiene morfología de BRIHH típico; en este tipo de bloqueo de rama, el eje habitualmente es su perior, pero en ocasiones puede ubicarse en cuadrantes inferiores. En cambio, la onda S “mellada” en V1 y la duración de la onda R en V2=50 ms (para TV > 30)1, sugieren un origen ventricular Presenta un ciclo similar a la TV-1, por lo cual, puede especularse que se trata del mismo circuito de reentrada recorrido en sentido inverso al de la TV-1, que invade al sistema de conducción desde las cercanías de la rama derecha. En personas jóvenes y sanas, existen TV que nacen en los tractos de salida del ventrículo derecho o del izquierdo7, las cuales también presentan morfología de BRIHH y eje inferior, prácticamente idéntica a la TV-3 de nuestro caso; su mecanismo es “actividad disparada” por postdespolarizaciones tardías mediadas por sobrecarga de calcio intracelular. En pacientes con cardiopatía estruc tural (p. ej. valvulopatías), cuyo electrocardiograma basal muestra bloqueo atrioventricular de primer grado y BRI HH, puede ocurrir TV por marcoreentrada entre ramas; su morfología más común es de BRIHH típico, con eje superior; dado que el proceso de reentrada ocurre entre los fascículos derecho e izquierdo, la morfología resultante es típica y paradójicamente idéntica al BRIHH existente durante ritmo sinusal.8
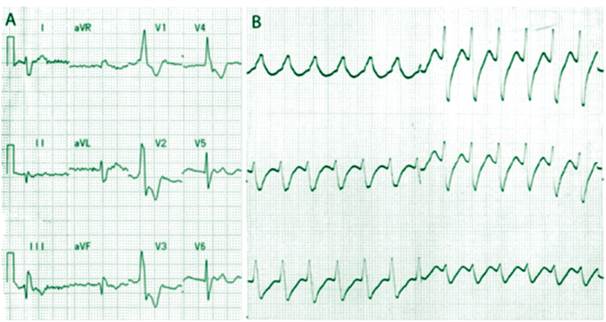
Figura 3. A. Ejemplo de BRDHH con onda R monofásica V1-3 y patrón Rs en V5-6. B. Un caso de taquicardia paroxística supraventricular que utiliza una vía accesoria posterior izquierda, en una paciente portadora de BRDHH y hemibloqueo posterior izquierdo. Existe un patrón monofásico en V1 que progresa hasta el patrón Rs en V5-6.
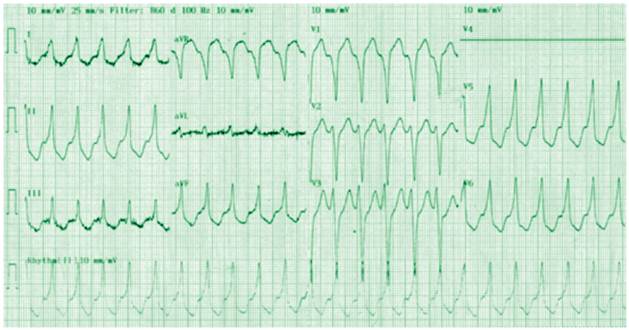
Figura 4. TV 3 (ciclo=0,42 s; 142 lpm, similar a TV-1); morfología de BRIHH con eje inferior. En este tipo de bloqueo de rama, el eje habitualmente es superior, pero en ocasiones puede ubicarse en cuadrantes inferiores. En cambio, la onda S “mellada” en V1 y la duración de la onda R en V2=50 ms, sugieren un origen ventricular.
En conclusión, existen varios tipos de taquicardia de origen ventricular, en distintos contextos clínicos, que semejan o reproducen con exactitud patrones típicos de bloqueos de rama derecha o izquierda, las cuales pueden significar un desafío en su diferenciación electrocardiográfica.














