Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Costarricense de Cardiología
Print version ISSN 1409-4142
Rev. costarric. cardiol vol.13 n.2 San José Dec. 2011
Artículo Especial
Accesibilidad a la medicina de alto costo: La experiencia de Uruguay
Availability of high cost medicine: The Uruguayan experience
Enrique Soto
Introducción
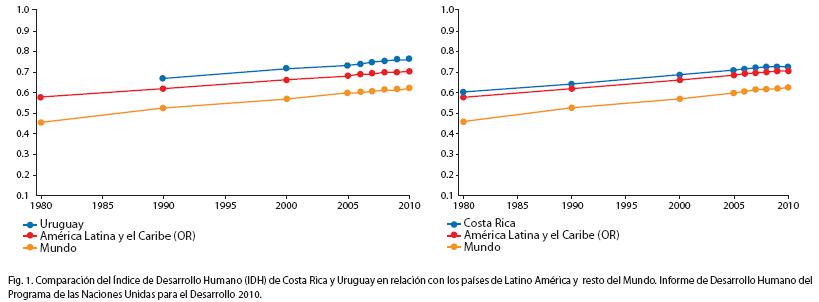
La misión del FNR es otorgar financiamiento a prestaciones médicas altamente especializadas, de demostrada efectividad, permitiendo que estén disponibles con equidad para toda la población del país, asegurando que dichos procedimientos se realicen con el máximo de calidad y en condiciones de sostenibilidad económica y financiera7,8. La implementación de los IAMC ha permitido que los equipos de salud adquieran el entrenamiento necesario para el desarrollo de las diferentes técnicas. Podemos afirmar que el FNR reúne las características de un reaseguro de cobertura universal para el financiamiento de las situaciones catalogadas como catastróficas por
El plan estratégico diseñado por el FNR cuenta con los siguientes objetivos:
a. Permitir el acceso equitativo de toda la población del país a un conjunto de técnicas médicas de alta especialización, asegurando su financiamiento.
b. Evaluar la calidad de la atención que se brinda a los pacientes, controlando los procesos y los resultados de los actos financiados.
c. Mejorar la eficiencia del sistema mediante la aplicación de metodologías de análisis de costos.
d. Administrar la atención de pacientes en el exterior, en los casos en que ese extremo se justifique, de acuerdo a los criterios establecidos en el marco normativo aplicable.
e. Contribuir al mejoramiento de la calidad de vida de los uruguayos y abatir la demanda de tratamientos, mediante la aplicación de programas preventivos y la difusión de hábitos saludables.
f. Apoyar el desarrollo y el conocimiento de la medicina basada en evidencias mediante actividades de capacitación, aporte de estudios, evaluaciones y guías para la práctica clínica.
¿Quiénes son los destinatarios?
Se trata de un sistema solidario, que posibilita la atención de todas las personas sin tener en cuenta su procedencia, que ha crecido y se ha desarrollado gracias al esfuerzo mancomunado del sector público y privado. Tienen acceso a las prestaciones que financia el FNR todas las personas que acrediten su residencia en el país, debiendo reunir las siguientes condiciones: poseer Carné de Asistencia, otorgado por la Administración de Servicios de Salud del Estado como usuario del sistema público; ser beneficiario del Fondo Nacional de Salud (Seguridad Social) o ser afiliado de una Institución de Asistencia Médica o Seguro Integral como afiliado individual. También recibirán los servicios financiados por el FNR quienes estén bajo la cobertura de los Servicios de Sanidad de las Fuerzas Armadas y de Sanidad Policial. Toda la población que cuente con una cobertura formal de salud es beneficiaria del FNR9.
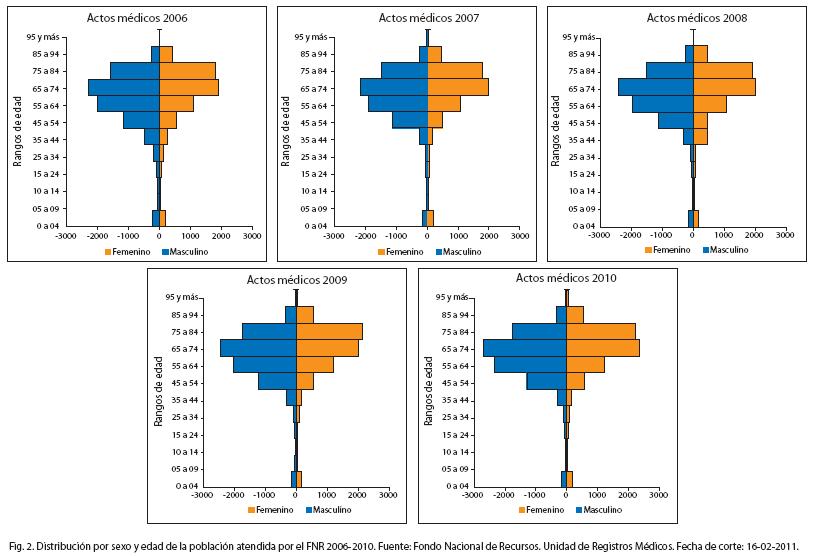
Hasta la fecha han sido cerca de 250.000 personas quienes han tenido acceso a la medicina altamente especializada y de alto costo independientemente de su condición social o económica. La distribución de la curva etaria y por sexo no muestra variaciones significativas en los últimos años, presentando una mayor utilización de los procedimientos en la sexta y séptima década de la vida y con un predominio del sexo masculino en las edades más tempranas10 (Fig. 2).
¿Cómo se financia?
El FNR se financia con el aporte de los entes autónomos, servicios descentralizados y administraciones departamentales para cubrir la atención de aquellas personas cuya asistencia esté directamente a su cargo. En el caso de las personas cubiertas por el FONASA (Fondo Nacional de Salud, integrado por las contribuciones patronales, de los trabajadores y del Estado), es este quien realiza los aportes mensuales al FNR. Para quienes son afiliados a instituciones de asistencia o seguros privados, corresponde a los mismos verter los aportes. El Ministerio de Economía y Finanzas asume el costo de los procedimientos que se realizan a los pacientes que se atienden en servicios estatales. El FNR también recibe un porcentaje de los impuestos que se aplican a determinados juegos de azar.
Quienes están bajo la cobertura del FONASA o figuran como afiliados individuales a los prestadores privados aportan al FNR aproximadamente una cifra equivalente a 5,31 dólares americanos mensuales. El presupuesto anual del FNR ronda los 160 millones de dólares americanos al año, lo cual equivale al 7% del gasto global en salud del Uruguay que a su vez representa el 7% del PBI. Los estados de los balances anuales son publicados en la página que posee el FNR en internet (www.fnr.gub.uy), estando a disposición para las consultas que desee realizar la ciudadanía sobre el destino y administración de los dineros.
A los proveedores de actos médicos que financia el FNR se los denomina Institutos de Medicina Altamente Especializada (IMAE). En forma periódica se acuerda una tabla de aranceles para cada una de las técnicas que realizan, siendo esta publicada en la página web. La misma, es el producto de un análisis en donde se tiene en cuenta la composición de costos de las diferentes técnicas y la repercusión que la misma tiene en los sistemas de salud de referencia en el mundo. A partir del presente año se ha establecido como requisito la firma de un contrato de gestión entre los diferentes IMAE y el FNR. El mismo tiene por objetivo potenciar los vínculos entre los prestadores y el FNR, facilitar la información para realizar los respectivos controles de calidad y acordar normas de procedimientos que mejoren el funcionamiento del sistema.
Existe una tendencia a centralizar la compra de los dispositivos utilizados en las diferentes técnicas. La experiencia ha demostrado que esa modalidad mejora las condiciones de negociación. Es necesario precisar que, en la selección de la compra de los dispositivos, se tienen en cuenta una serie de factores entre los cuales figura la calidad y la opinión de los técnicos. La gestión del FNR está a cargo de una Comisión Honoraria, integrada por representantes del área pública (Ministerio de Salud Pública, Ministerio de Economía y Finanzas, Banco de Previsión Social) y del ámbito privado (prestadores mutuales, organizaciones de asistencia médica colectiva y proveedores de servicios médicos). Es presidida por el Ministro de Salud Pública o por quien este delegue10.
Del financiamiento de la tecnología a la implementación de programas
En los últimos años se han realizado esfuerzos orientados a un cambio estratégico, priorizando el tratamiento de la patología en sus diferentes etapas, en lugar de la exclusiva financiación de la tecnología. En función de estas líneas estratégicas se han elaborado programas de prevención dirigidos a la población de riesgo. Es así como se instrumentaron los programas de cesación del tabaquismo, nefroprotección y prevención secundaria cardiovascular. El FNR participa activamente en todas las instancias de prevención planificadas tanto por el sector público como el privado.
El programa de cesación del tabaquismo organizado por el FNR ha sido pionero en Uruguay. Comenzó sus actividades en el año 2004 siendo catalogado como muy satisfactorio en una cifra cercana al 85% de los destinatarios11. El programa de nefroprotección también se implementó desde el año 2004. En una revisión del número de pacientes en diálisis y con trasplante renal de los últimos diez años, podemos observar una tendencia al descenso en los tratamientos de sustitución; es posible inferir que dichos resultados sean consecuencia de las políticas de prevención.
En el año 2010 se diseñó el programa de tratamiento del infarto agudo de miocardio en conjunto con
¿Qué actos médicos se encuentran bajo la cobertura del FNR?
En sus comienzos, el FNR financiaba los tratamientos de alta tecnología vinculados a la cardiología, nefrología y traumatología. Con posterioridad se fueron incorporando otras técnicas de diagnóstico y tratamiento. A partir del año 2005 se amplió la cobertura a los tratamientos farmacológicos de alto costo. En la actualidad, la cobertura del FNR abarca las siguientes técnicas de diagnóstico y tratamiento10:
Hemodinamia de adultos
Hemodinamia infantil
Angioplastia coronaria
Cateterismo terapéutico
Cirugía cardíaca de adultos
Cirugía cardíaca infantil
Marcapasos implantables
Cardiodesfibriladores implantables
Trasplante cardíaco
Trasplante pulmonar
Endarterectomía de arterias pulmonares
Trasplante hepático en adultos
Trasplante hepático en menores de edad
Prótesis de cadera
Prótesis de rodilla
Implante coclear
Tratamiento especializado en pacientes quemados
Trasplante renal
Hemodiálisis
Diálisis peritoneal
Trasplante de médula ósea
Tomografía de emisión de positrones con glucosa y galio
Tratamientos farmacológicos para: hepatitis C, leucemias, linfomas, cáncer de mama, anemia en la insuficiencia renal crónica, inmunosupresión, fibrosis quística, cáncer de riñón, cáncer de colon, cáncer del sistema nervioso central, citomegalovirus, esclerosis múltiple, diabetes, enfermedad de Parkinson, prevención del virus sinsicial respiratorio, artritis reumatoidea, enfermedades lisosomales, mieloma múltiple, fibrinolisis en el infarto de miocardio, hipertensión pulmonar.
Es necesario precisar que el trasplante hepático en menores de edad, la endarterectomía de las arterias pulmonares y el trasplante de pulmón y de corazón-pulmón se realizan en el exterior.
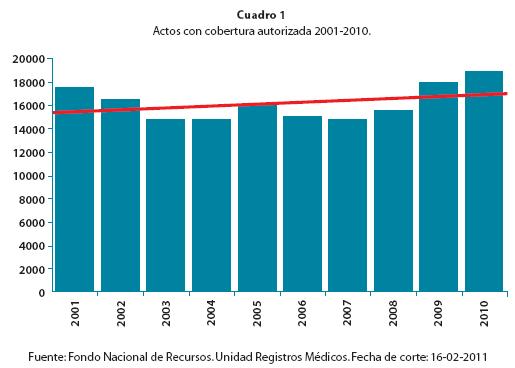
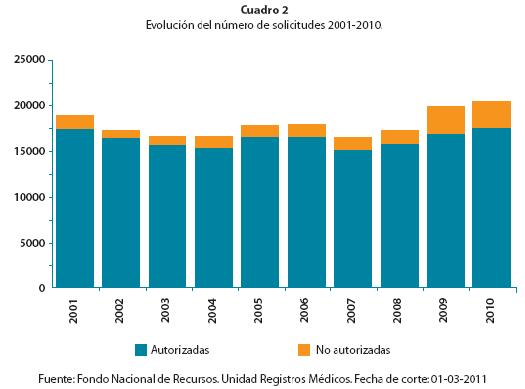
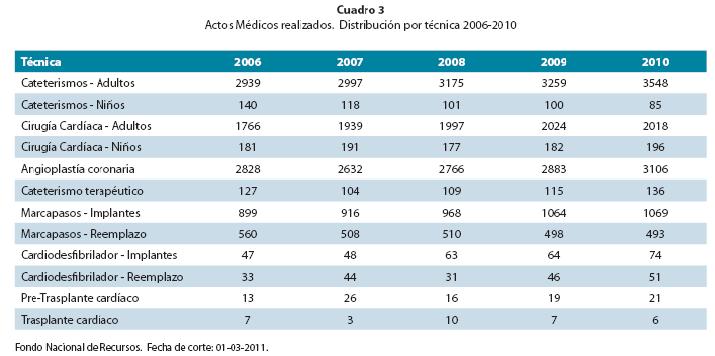
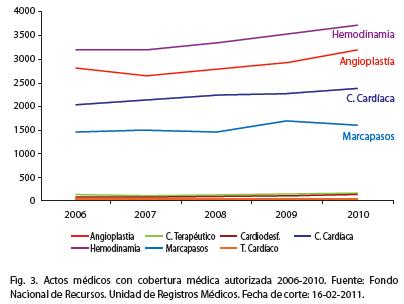
La cobertura que brinda el FNR es considerada amplia y universal por los expertos en políticas de salud. El número de actos solicitados muestran una leve tendencia a su incremento en un comparativo de los últimos diez años10 (cuadro 1). Las solicitudes rechazadas por los equipos técnicos del FNR (auditorías y ateneos) también se han incrementado levemente en los últimos años10, según observamos en el cuadro 2. En los últimos cinco años se ha detectado un incremento en el número de actos médicos solicitados, rechazados y realizados.
Es posible que en dicha tendencia incidan factores asociados a la constitución etaria de nuestra población y a la mejor accesibilidad a los servicios de salud. En el cuadro 3 y en
Metodología utilizada en la toma de decisiones
El FNR tiene una metodología de funcionamiento basada en la evidencia científica. La solicitud de cada una de las técnicas y tratamientos que financia el FNR debe realizarse siguiendo determinadas normas, en donde es necesario aportar toda la información que se solicita a los efectos de conformar una segunda opinión. Las solicitudes son auditadas por médicos evaluadores que elevan sus informes a los respectivos ateneos de cada especialidad, en donde se evalúa la pertinencia de la indicación realizada y si la misma está de acuerdo a los protocolos establecidos para cada procedimiento.
El FNR realiza un seguimiento de los pacientes a los efectos de estimular la prevención secundaria de su enfermedad y evaluar la calidad de los tratamientos realizados. Esta metodología ha permitido construir una base de datos que se encuentra a disposición del cuerpo médico para realizar las investigaciones que se consideren necesarias. La protocolización de los procedimientos que financia el FNR, están sujetas a continuas revisiones de acuerdo a la evidencia científica y a los análisis de costo-efectividad. En pocos casos se ha decidido la eliminación de la cobertura para determinados tratamientos.
Se realizan habitualmente controles de calidad mediante visitas a los IMAE para sugerir las correcciones en los procesos, si fueran necesarias. Han sido escasas las situaciones en las cuales se ha decidido suspender la financiación de algún procedimiento debido a la constatación de eventos adversos. El FNR ha desarrollado líneas de trabajo tendientes a mejorar la seguridad del paciente y en las prestaciones que financia el FNR se exige el consentimiento informado.
Formación, investigación y comunicación
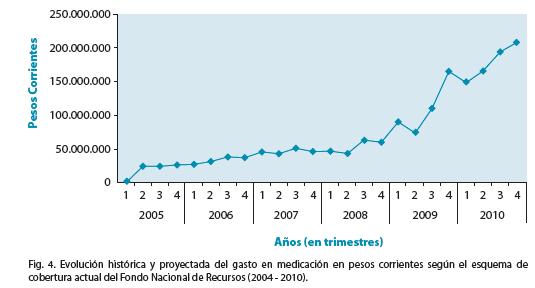
El FNR desarrolla actividades formativas relacionadas con las prestaciones que financia, en las cuales es frecuente la asistencia de prestigiosos invitados extranjeros. La formación de médicos auditores y evaluadores forma parte de las actividades formativas que se realizan en forma periódica. Es habitual la confección de trabajos científicos que son presentados y publicados en los diferentes congresos a nivel nacional e internacional. El modelo de gestión fármacos de alto costo ha sido seleccionado para su presentación en el reciente Congreso Mundial de Evaluación de Tecnologías de la salud13.
Las principales actividades del FNR son recopiladas en publicaciones que se realizan semestralmente y que abordan diferentes temas de interés médico. Se cuenta con un boletín electrónico dirigido al equipo de salud y una página web mediante los cuales se intenta mantener informado al cuerpo médico de los avances vinculados a cada especialidad. El FNR mantiene vínculos permanentes con diferentes agencias y organizaciones destinadas a la actualización de la evidencia científica y evaluación de la tecnología médica.
Medicina del siglo XXI: sus desafíos
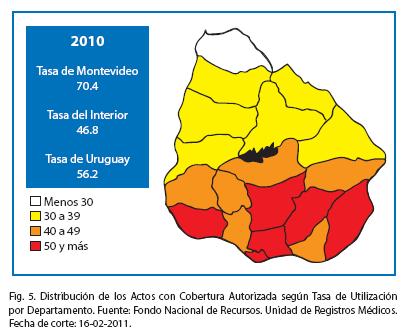
El desarrollo de los sistemas de salud en base a los principios rectores de equidad, solidaridad y accesibilidad en cierta medida dependen de la estabilidad de dichos sistemas. La racionalidad en la gestión de las nuevas tecnologías y de los tratamientos de alto costo integran los diseños de las estrategias de sostenibilidad de los sistemas de salud. La toma de decisiones en las políticas de salud exige cada vez mayores esfuerzos en la capacidad para establecer con claridad el orden de prioridades, con la finalidad de orientar el flujo de los recursos sanitarios que suelen ser finitos. La profundización de la equidad implica que es necesario fortalecer el diseño de políticas que contribuyan a resolver los aspectos distributivos. En Uruguay se está concentrando gran parte de los esfuerzos en resolver ciertas inequidades, particularmente geográficas. Los ciudadanos que habitan próximos a la capital del país, Montevideo, acceden con mayor facilidad a las prestaciones que financia el FNR. La tasa de utilización de las prestaciones que financia el FNR a nivel de todo el país es de 49,6 cada 10.000 habitantes. En Montevideo es de 61.6 pero en el interior del país 46.8, existiendo departamentos con una tasa por debajo de 30 cada 10.000 habitantes (Fig. 5)10.
Si bien los esfuerzos realizados para transformar la salud de la población en el Uruguay han dado resultados significativos, aún persisten áreas en donde se perciben dificultades. Esta realidad implica asumir la necesidad de un nuevo contrato social, en donde la ética y la participación de los diferentes actores de la sociedad comprometidos con la salud de la población deben ser los pilares fundamentales. El FNR ha desarrollado una metodología basada en la evidencia científica, la epidemiología, la protocolización, el análisis costo-efectividad, la presupuestación y la evaluación. El resultado alcanzado luego de treinta años de existencia ha demostrado el acierto de sus precursores10. El siglo XXI nos enfrenta a la necesidad de adaptar los procesos, a efectos de otorgar estabilidad al sistema de salud y profundizar su eficacia y eficiencia. La propia dinámica de los avances científicos y la acumulación de nuevas evidencias exigirán la ampliación de las coberturas manteniendo los principios rectores.
Este abordaje es particularmente controversial, debiendo participar en él los representantes de la sociedad (usuarios), la comunidad médica, los proveedores de servicios sanitarios y de tecnología. El Uruguay, como la mayoría de los países de la región, presenta situaciones que algunos autores han catalogado de judicialización de las indicaciones médicas. Las vías judiciales se han acentuado a partir de la introducción de los medicamentos de alto costo, en particular los de origen biotecnológico y los biosimilares desde la caducidad de las respectivas patentes.
Existen dos procedimientos judiciales utilizados con mayor frecuencia: a) Las acciones de amparo, instrumento procesal que se reproduce en los distintos sistemas jurídicos con mayor o menor profundidad en sus alcances y b) Las acciones de nulidad, que constituyen en Uruguay un instrumento para reclamar contra las resoluciones de las Personas de Derecho Público no Estatal, como lo es el FNR. En ambos tipos de acciones, todos los actores en sus demandas han sostenido que accionan en ejercicio de un derecho humano fundamental, como lo es el derecho a la salud, reclamándolo independientemente o como parte del derecho a la vida; los Estados tienen una obligación de garantizar la satisfacción de niveles esenciales mínimos de cada uno de los derechos reconocidos. Este contenido mínimo y esencial del Derecho a
El FNR administra recursos cuyo uso está estrictamente regulado por el marco normativo vigente. Por tal razón, no está habilitado legalmente para cubrir situaciones o prestaciones que no hayan cumplido con todas las exigencias que el sistema regulatorio que lo preceptúa. Tanto para lo cobertura de actos médicos como de medicamentos, existe un listado taxativo de tratamientos cubiertos, con sus respectivos protocolos de indicaciones. La incorporación de medicamentos a un sistema de cobertura universal, como es el caso del FNR en el Uruguay, requiere contar con estrategias bien definidas para el control de las indicaciones y la evaluación de los resultados.
La aplicación de esas herramientas permite tomar decisiones fundamentadas, con parámetros objetivos para la cobertura y sostenibles a lo largo del tiempo; de esta forma se establece una relación estrecha entre la calidad, la equidad y la sustentabilidad.
De este análisis surge que la orden de financiar y prestar servicios de salud no priorizados puede estar reflejando las tensiones entre las dimensiones individuales y colectivas de la protección de derecho a la salud. La discusión sobre el alcance del derecho individual y la protección del derecho colectivo, subyace en el momento de analizar las políticas de salud. Si bien en el Uruguay la situación no es dramática, observamos el escenario internacional y particularmente el regional con preocupación. A tales efectos, es necesario prever que un incremento en los costos y la frecuencia de los litigios individuales pueden representar una amenaza para la sostenibilidad financiera y la gobernabilidad de los sistemas de salud, más aún cuando puede tener también consecuencias perjudiciales sobre muchos logros en materia de equidad que han beneficiado a las poblaciones más vulnerables. Nos encontramos frente a una temática que encierra un interesante desafío: una fina línea gris separa los efectos sociales positivos de los negativos; está en todos nosotros poder potenciar los primeros y mitigar los segundos.
Agradecimientos: En la elaboración del presente informe se han recogido conceptos solicitados a
Bibliografía
1. Human Development Report. PNUD. 2010
2. Ley de Presupuesto Nacional Nº 17.930 del 19 de diciembre de 2005
3. Ley Nº 18.131 de 18 de mayo de 2007. Ley de creación del FONASA
4. Ley Nº 18.211 Ley de creación de JUNASA
5. Ley Nº 18.161 de 29 de julio de 2007. Ley de descentralización de ASSE
6. Ley Nº 18.211 del 5 de diciembre de 2007. Ley de creación del Sistema Nacional Integrado de Salud
7. Decreto-ley Nº 14.897 del per de mayo de 1997. Creación del Fondo Nacional de Recursos
8. Ley Nº 16.343 del 24 de diciembre de 1992. Actualización de la normativa del FNR
9. Texto ordenado de normas regulatorias del FNR. 13 de agosto de 2008
10. Publicación técnica Nº 16.FNR. Memoria 2010. En diagramación e impresión
11. Publicación técnica Nº8. FNR. Tratamiento de la dependencia del consumo de tabaco. 2009
12. Publicación técnica Nº 13. FNR. Política y gestión de la cobertura de medicamentos de alto costo. 2010
13. Fernández, G; Perna, A; Albornoz, H; Saona, G. Modelo de gestión para sustituir una droga original por un genérico: evolución, monitoreo y resultados. Congreso Mundial de Evaluación de Tecnologías de Salud. Brasil. 2011. [ Links ]
*Correspondencia a:Médico Cardiólogo. Presidente del Fondo Nacional de Recursos. Fondo Nacional de Recursos 18 de Julio 1985, Galería Cristal, 4º. Piso. Montevideo, 11100, Uruguay. Tel: 598 29014091. Correo electrónico: esoto@chasque.net Página web: www.fnr.gub.uy