Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Costarricense de Cardiología
Print version ISSN 1409-4142
Rev. costarric. cardiol vol.2 n.1 San José Apr. 2000
Introducción
El choque cardiogénico (SC) continúa siendo la causa de mayor mortalidad en los pacientes con infarto agudo de miocardio. Este hecho, sumado la escasa efectividad de los avances terapéuticos para cambiar de manera significativa el pronóstico, hacen del choque cardiogénico un punto de marcado interés en nuestro intento por disminuir la mortalidad del infarto agudo de miocardio.
Incidencia
Su incidencia ha variado poco con el tiempo, a pesar del advenimiento de nuevas estrategias farmacológicas como la administración de trombolíticos. Así vemos que desde el Worcester Heart Attack Study Group, que analiza la presentación de choque cardiogénico en una única comunidad, hasta los reportes recientes de estudios multicéntricos en Alemania y Francia la incidencia promedio oscila entre el 7,5% al 13% del total de pacientes internados con diagnóstico de infarto.1 23
En nuestro país, la encuesta realizada por la Sociedad Argentina de Cardiología, mostró que la incidencia fue 7.2, 5.5, y 10.5% en los años 1987, 1991 y 1996 respectivamente, demostrando claramente que se mantiene constante las cifras de pacientes con SC, a pesar de las nuevas modalidades terapéuticas como ya fue mencionado.4
En distintos estudios multicéntricos con trombolíticos la incidencia de choque cardiogénico ha sido aproximadamente del 6% al 8% aunque en muchos de ellos el protocolo excluía expresamente el ingreso de estos pacientes.5,6,7,8,9 El único de estos estudios que específicamente incluyó pacientes con esta situación hemodinámica fue el GUSTO 1 y en el mismo la incidencia de choque fue 7,2%.
Fisiopatología, definiciones
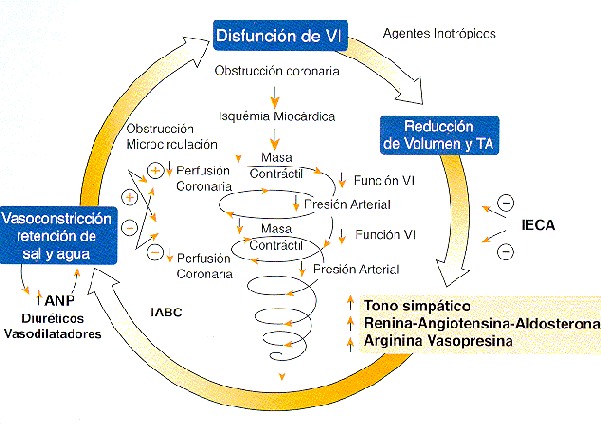
Un primer paso para evaluar prospectivamente las tendencias y la evolución de esta entidad clínica sería acordar la definición de choque cardiogénico para todos los ensayos clínicos. Los criterios que mejor definen al choque cardiogénico son: fallo circulatorio profundo, de origen cardíaco primario que produce una deficiente perfusión tisular y que se asocia a persistente hipotensión arterial (< 90 mm de Hg con la administración de inotrópicos endovenosos), frialdad, cianosis, oliguria y alteraciones del sensorio luego de corregidos factores como hipovolemia, hipoxia, acidosis y/o arrítmias.9
Es importante recalcar que este cuadro en el transcurso de un infarto puede deberse a tres causas:
b) complicaciones mecánicas como comunicación interventricular, insuficiencia mitral o ruptura cardíaca e
c) infarto de ventrículo derecho.
La disfunción del ventrículo izquierdo es la causa más común de SC en pacientes con Infarto agudo de miocardio ascendiendo al 85% en el registro CHOQUE. Es sabido desde los trabajos de Alonso en 1973 que al menos un 40% de la masa contráctil ventricular izquierda debe estar comprometida y que el paciente tiene enfermedad aterosclerótica de tres vasos o compromiso severo de la coronaria descendente anterior. El infarto previo está presente en un 40% de los pacientes.10 Diferentes situaciones anatómicas pueden llevar a un paciente con Infarto agudo de miocardio al SC.
- a) Infarto de miocardio previo en territorio extenso(anterior o inferoposterior) + Infarto agudo del miocardio en nuevo territorio
b) Lesión de tres vasos con Infarto agudo de miocardio en un determinado territorio que genera un fracaso en la compensación del territorio no afectado isquémico (miocardio remoto).
c) Compromiso de DA proximal con extenso territorio miocárdico amenazado.
d) Reinfarto: en el estudio GUSTO los pacientes que desarrollaban SC presentaban reinfarto en un 29% comparado con un 6% de aquellos que no lo presentaban. Así la extensión del infarto parece cumplir un rol importante en la génesis del SC.
Tratamiento con fibrinolíticos
Con respecto a la mortalidad del choque cardiogénico los reportes de la etapa pretrombolítica la ubicaban en el 80% del total de los pacientes que lo presentaban.
El beneficio de la terapia trombolítica en estos pacientes para reducir la mortalidad fue considerado limitado a partir de los resultados del GISSI, que publicado en 1986 mostró una mortalidad del 69,9% en el grupo streptoquinasa vs 70,1% en el grupo placebo (p = NS).11 En el GUSTO TRIAL, el mayor de los estudios con trombolíticos a la fecha y que incluyó más de 40.000 pacientes, el choque cardiogénico fue la causa del 58% de las muertes a 30 días. 12
Estos resultados nos permiten inferir que el demostrado beneficio de los trombolíticos en términos de vidas salvadas por pacientes tratados no siempre se extiende, a los pacientes de más alto riesgo, o sea con SC. Esta disminución de efectividad de los trombolíticos en pacientes con SC, parece contradictoria con la eficacia demostrada del tratamiento con estas drogas en el infarto agudo de miocardio en general teniendo en cuenta que en 1994 había sido publicado que en términos absolutos, a mayor riesgo clínico, mayor número de vidas salvadas por pacientes tratados. La explicación probable sería que la hipotensión inherente al choque disminuye las tasas de reperfusión.13 Por otra parte, factores de índole metabólico como la acidosis, anatómicos como la severidad de la estenosis y hemodinámicos como el bajo volumen minuto contribuirían a que el potencial efecto trombolítico fuese menor. Sin embargo, otros análisis no acuerdan estas aseveraciones. El FTT Collaborative Group concluye que los grandes estudios indican que la terapia fibrinolítica es especialmente efectiva entre los pacientes con hipotensión y/o taquicardia, muchos de los cuales están en insuficiencia cardíaca o SC.13 En el mencionado trabajo se analizan 58.600 pacientes en 9 estudios con trombolíticos, de los cuales sólo 2466 (4%) tenían presión arterial sistólica menor de 100 mm de Hg en el momento del ingreso al protocolo. En éste grupo, tensión arterial sistólica baja, que podría asimilarse al choque, el beneficio del trombolítico es marcado. De manera similar los pacientes con frecuencia cardíaca mayor de 100 latidos por minuto, los cuales tienen alto riesgo, se benefician con terapia fibrinolítica con una significativa reducción de las muertes a los 35 días (alrededor de 60 vidas salvadas por 1000 pacientes con tensión arterial sistólica < 100 mmHg, P < 0.0001). Estos resultados contradictorios respecto al efecto del tratamiento trombolítico en el paciente con SC, hicieron que se abrigaran grandes expectativas en el tratamiento mecánico del SC mediante la angioplastía transluminal coronaria.
Angioplastía transluminal coronaria
Los estudios publicados sobre el valor de la angioplastía transluminal coronaria son observacionales y por supuesto sujetos a crítica. La ausencia de estudios randomizados no permite elaborar conclusiones a pesar del gran número de pacientes con choque cardiogénico sometidos a angioplastía transluminal coronaria.9 Estas series que incluyen el primer trabajo de Lee y col. publicado en 1988 muestran que sobre un total de 629 pacientes incluídos, la sobrevida global es del 56%, o lo que es lo mismo, la mortalidad del 44%.14 (Ver Tabla 1) Estos trabajos publicados hasta 1995, no muestran entonces, en un primer análisis, una reducción significativa de la mortalidad en el tratamiento con angioplastía. Cuando observamos el éxito primario en este grupo, vemos que es llamativamente bajo (72%) y esto puede en primera instancia explicar la elevada mortalidad. Actualmente con la utilización del stent y abciximab podemos obtener tasas mayores de éxito primario.
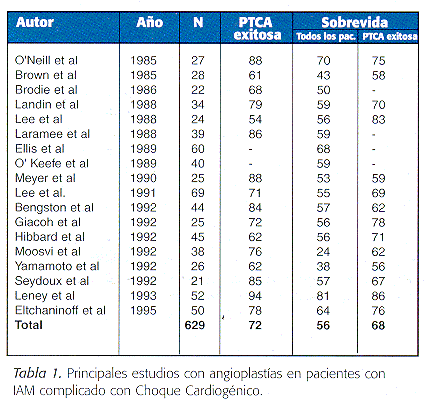
En estas mismas series se observó que cuando la angioplastía era exitosa la sobrevida ascendía del 56 al 68%, pero cuando esta fracasaba, sólo sobrevivían un 21% de los pacientes.12
El trabajo con mayor número de casos que investigó este tema fue el GUSTO TRIAL publicado en 1997.15 El mismo evaluó el impacto de una estrategia de estudio angiográfico y revascularización precoz en pacientes con choque cardiogénico que previamentemente habían recibido trombolíticos.
Los investigadores del GUSTO 1 analizaron 2.200 pacientes que sobrevivieron como mínimo una hora al inicio del choque con el objeto de determinar el impacto de una estrategia agresiva, definida por angiografía precoz (en las primeras 24 hs.) y revascularización por angioplastía o cirugía, sobre la mortalidad a 30 días vs. tratamiento médico. Este trabajo merece que nos detengamos en su análisis ya que permite extraer varias conclusiones. La primera es que en este grupo de pacientes que recibieron como primera terapéutica trombolíticos, 11% presentaron SC en el momento de la admisión y 89% lo desarrollaron luego en el transcurso de la internación. Podemos inferir que si la mayoría de los pacientes desarrollan SC luego del ingreso, deberíamos investigar cuáles son los elementos clínicos predictivos para poder distinguir a los pacientes con infarto agudo y mayor probabilidad de desarrollar y evolucionar hacia el choque.
Identificación de pacientes de riesgo
En el SPRINT TRIAL la presencia de diabetes, historia de angina, enfermedad vascular periférica o cerebrovascular, infarto previo y sexo femenino fueron identificados como predictores de riesgo de desarrollo de SC en pacientes con infarto agudo de miocardio.7Cuando todos los factores están presentes, la posibilidad de desarrollar SC es del 35%.
Perspectivas del tratamiento
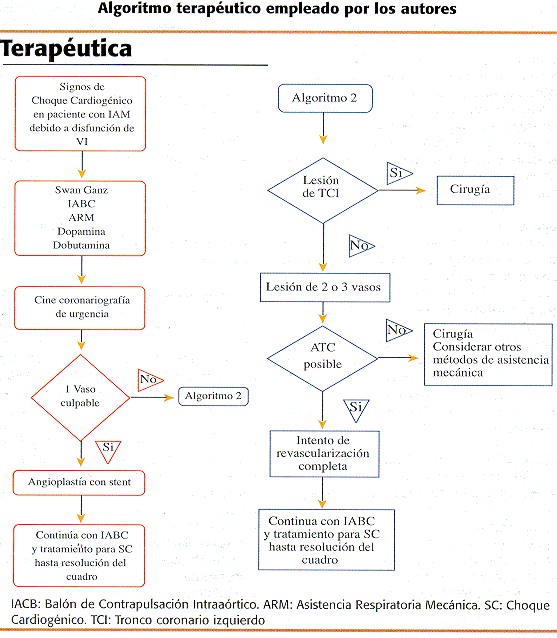
El GUSTO TRIAL incorporó a 2.972 pacientes prospectivamente, de los cuales 772 fueron excluídos de la randomización, entre ellos 155 por fallecimiento en la primera hora. De los 2.200 restantes, 406 recibieron estrategia invasiva (Grupo I) que como ya mencionamos consistía en angiografía dentro de las primeras 24 hs.
En el mismo lapso 175 recibieron angioplastía transluminal coronaria, 36 cirugía coronaria, 22 angioplastía y cirugía y 173 no se revascularizaron. Este grupo tuvo una mortalidad a 30 días del 38% vs. 62% en el grupo II constituído por 1.794 pacientes que no recibieron terapéutica agresiva.
La diferencia establece un valor estadísticamente siginificativo (P= 0.0001). El efecto beneficioso de una estrategia precoz e invasiva fue tanto para los pacientes que ingresaron con choque como para aquellos que lo desarrollaron en el transcurso de la internación. Sin embargo hubo importantes diferencias en las características basales de ambos grupos, incluyendo: menor edad, menor incidencia de infarto previo y un tiempo más corto entre la admisión y el tratamiento trombolítico en los pacientes randomizados a la estrategia agresiva.
Sin embargo, usando un análisis de regresión multivariado, ajustándolo a las diferencias en las características basales, esta estrategia se asoció en forma independiente a la reducción de la mortalidad a 30 días (odds ratio 0.43 [intervalo de confianza 0.34], P= 0.0001) La diferencia en la mortalidad entre los pacientes del grupo I y el grupo II, se mantuvo también en valores significativos al año del enrolamiento, siendo del 44,2% y 66.4% en los pacientes con estrategia agresiva vs. conservadora (P= 0.001) respectivamente. El análisis comparativo de la mortalidad en ambos grupos a los 30 días y al año, nos revela un hecho ya observado en otros trabajos, 16 no se objetivaron grandes diferencias en la mortalidad alejada y los pacientes que sobrevivieron los primeros 30 días tienen elevadas chances de sobrevida alejada. Por otra parte reafirma el concepto de que la mayoría de los pacientes que fallecen por choque cardiogénico lo hacen durante la internación. Siguiendo esta línea, pareciera que en el tratamiento invasivo y la revascularización precoz, se sientan las bases para disminuir la mortalidad del choque cardiogénico, aunque no siempre otros trabajos avalan esta secuencia. El grupo del Hospital General Gregorio Marañón de Madrid, con gran experiencia en angioplastía en infarto agudo comparó una estrategia de tratamiento invasivo (angiografía precoz con intención de revascularización) vs. conservadora, que incluía trombolíticos. Si bien la mortalidad en el grupo invasivo fue menor (70 vs. 90%; OR 0.3(0.1 - 0.8); p < 0.05), llama la atención el valor absoluto de mortalidad del grupo invasivo (70%) y que los autores concluyan que luego de ajustar otros predictores de mortalidad, tales como edad y enfermedad coronaria previa, la estrategia invasiva no resulte un predictor independiente de mortalidad.17 Nuestra experiencia inicial coincidía con los datos bibliográficos: si bien una estrategia invasiva seguida de una angioplastía transluminal coronaria parecía ser el tratamiento más beneficioso para este grupo de pacientes, las cifras de mortalidad persistían muy altas y por lo tanto había que investigar otras alternativas de tratamiento. Con este criterio iniciamos un estudio para correlacionar distintas variables con la sobrevida en pacientes con angioplastía coronaria exitosa en choque cardiogénico. En este trabajo publicado en la Revista Argentina de Cardiología obtuvimos éxito primario en 89% de los pacientes. De ellos sobrevivieron 53% en la etapa intrahospitalaria.18 Cuando correlacionamos distintas variables pronósticas con la sobrevida en pacientes con angioplastía exitosa, vimos que la presencia de infarto previo así como la enfermedad de múltiples vasos, eran predictores significativos de mortalidad. La edad (> o < de 65 a), la localización del infarto, la administración o no de trombolíticos, el flujo TlMl post ATC (2 o 3) y el tiempo desde la descompensación a la angioplastía (> o < de 12 hs.) no fueron variables predictoras de mortalidad en nuestro trabajo.
En conclusión, a pesar de realizar una angioplastía exitosa, no le modificabamos significativamente el pronóstico a aquellos pacientes con enfermedad de múltiples vasos y/o infarto previo. Esta línea de análisis fue confirmada en un reciente reporte que evalua la mortalidad intrahospitalaria y alejada en 66 pacientes consecutivos con infarto agudo de miocardio y choque cardiogénico, a quienes se les realizó angioplastía primaria. El trabajo muestra una mortalidad intrahospitalaria del 26%, cifra no alcanzada por otras publicaciones. lnteresantemente el análisis univariado mostró que la edad avanzada, la presencia de oclusiones completas y la falta de revascularización completa estaban significativamente relacionadas con la mortalidad intrahospitalaria.19
Este trabajo unido a nuestra experiencia avalaría la necesidad de una revascularización completa mediante angioplastías múltiples o cirugía en los pacientes con choque y enfermedad de múltiples vasos. En la misma serie y coincidiendo con otros reportes la sobrevida libre de eventos es superior en los pacientes que reciben stents vs. aquellos que no reciben estos dispositivos.
El uso de stents en la angioplastía con choque cardiogénico parecería ser imperativo para obtener un flujo TlMl adecuado en las arterias afectadas, recordando siempre que el bajo volumen minuto es el mayor predictor clínico de oclusión subaguda. En un reporte presentado en el European Heart Journal en Agosto de 1998 Suarez Lazo, demuestra una mortalidad intrahospitalaria del 14%, sobre 28 pacientes analizados, de los cuales 68% recibieron revascularización completa y un 64% soporte cardiopulmonar. Además fueron implantados un promedio de 2.1 +/- 1.1 stents por paciente.20 Basados en estas observaciones o resultados, pensamos que las perspectivas del tratamiento del choque cardiogénico serían más favorables siguiendo un esquema que incluya un diagnóstico rápido y continúe con una angiografía precoz. Para ello es crítico que el paciente en el laboratorio de hemodinamia tenga disponible un soporte adecuado con drogas, balón de contrapulsación, anestesia, asistencia respiratoria mecánica y asistencia cardiopulmonar si fuera necesario. Estas medidas serían mandatorias para poder llevar a cabo un tratamiento acorde con los hallazgos angiográficos. Las lesiones de 1 o 2 vasos deberían tratarse con angioplastía transluminal coronaria con el implante de stents. Las lesiones de 3 vasos, o pacientes con oclusiones completas crónicas o lesiones de tronco, deberían ser orientados hacia una a revascularización quirúrgica completa.
Por último, para aquellos pacientes que con estas medidas no presenten una evolución favorable, el transplante cardíaco puede constituir en el futuro una alternativa.
Recordando que ésta complicación en la etapa aguda del infarto agudo de miocardio es la mayor predictora de mortalidad intrahospitalaria, todos los esfuerzos destinados a la prevención y tratamiento de la misma redundaran directamente en una mejoría de la sobrevida.
Prevención
En pacientes con infarto agudo de miocardio y marcadores clínicos de riesgo para desarrollar Choque Cardiogénico se utiliza angioplastía primaria como método de revascularización (diabéticos, infarto previo, deterioro de la Fe%, infartos grandes, paciente añoso).
Referencias
1 Goldberg RJ, Gore JM, Alpert JS, Osganian V, De Groot J, Bade J, Chen Z, Frid D, Dalen JE. Cardiogenic shock after acute myocardial infarction: Incidence and mortality from community-wide perspective, 1975-1988. N, Engl, J, Med, 1991; 325: ll17-l122 [ Links ]
2 Gitt AK, Schiele R, Taubert G, Wagner S, Glunz HG, Limbourg P, Senges J. Prognosis of cardiogenic shock in non selected patients with acute myocardial infarction: results of the MITRA STUDY Eur Heart J. 1998; 19: 28 (Abstr). [ Links ]
3 Steg PG, Deneve M, Hélft G, Gibier A, Bertrand M. RENATIM - 2: a french national registry of PTCA for acute myocardial infartion (Abstr) Eur Heart J. 1998; 19: 59 (Abstr). [ Links ]
4 Bochoeyer A, Mauro V, Charask A y col. Evolución del Shock Cardiogénico y Estrategias de Reperfusión en el Infarto, Agudo de Miocardio en la República Argentina. Revista Argentina de Cardiología 1998; 66: 114 (Abstr). [ Links ]
5 Holmes DR Jr, Bates ER, Kleinman NS, et al. Contemporary reperfusion therapy for cariogenic shock: the GUSTO-1 trial experience. The GUSTO-1 Investigators. Global Utilization of Streptokinase and Tissue Plasminogen Activator for Ocduded Coronary Arteries. JACC 1995; 26: 668-674. [ Links ]
6 Hochman JS, Boland J, Sleeper LA, et al. Current spectrum of cardiogenic shock effect of early revascularization on mortality. Results of an International Registry. SHOCK Registry Investigators. Circulation 1995; 91: 873-81 [ Links ]
7 Leor J, Goldbourt U, Reicher-Reiss H, Kaplinsky E, Behar s. Cardiogenic shock complicating acute myocardial infarction in patients without heart failure on admission: incidence, risk factors, and outcome. SPRINT Study Group. Am J Med 1993; 94: 265-73. [ Links ]
8 Bengston JR, Kaplan AJ, Pieper KS, et al. Prognosis in cardiogenic shock after acute myocardial infarction in the interventional era. JACC 1992; 20: 1482-1489. [ Links ]
9 Holmes DR, Hochman JS, Berger PB, et al. Cardiogenic shock in patients with acute ischemic syndrome with and without ST segment elevation. A report from the GUSTO llb study. Submitted for publication. [ Links ]
10 Alonso DR. Pathophisiology of cardiogenic shock: Quantification of myocardila necrosis, clinical, pathologic and electrocardiographic
correlations. Circulation 1973; 48:588-596
11 GISSI: Effectiveness of intravenous thrombolitic treatment in acute myocardial infarction. Lancet 1986; 1: 397-402. [ Links ]
12 Holmes ER, Bates ER, Kleiman NS, Sadowski Z, Horgan JHS, Morris DC, Califf RM, Berger PB, Topol EJ. Contemporany reperfusion therapy for cardiogenic shock: The Gusto 1trial experience. J Am Coll Cardiol 1995; 26: 668-674. [ Links ]
13 F.T.T. Collaborative Group. lndications for fibrinolitic therapy in suspected acute myocardial infarction. Lancet. 1994; 343 : 311-322. [ Links ]
14 Lee L, Bates ER, Pit B, Walton J, Laufer N, O'Neill WW: Percutaneous transluminal coronary angioplasty improves survival in acute miocardial infarction complicated by cardiogenic shock. Circulation 1988; 78: 1345-1351. [ Links ]
15 Berges PB, Holmes DR, Stelobius A. lmpact of an aggressive invasive catheterización and revascularization strategy on mortality in patients with cardiogenic shock in the GUSTO trial. Circulation 1997; 96: 122-127. [ Links ]
16 Lee L, Erbel ER, Pitt B, Walton JA, Laufer N, O'Neill VVW. Multicenter registry of angioplasty therapy of cardiogenic shock: initial and long term survival. J Am Coll Cardiol 1991; 17: 599-603. [ Links ]
17 N.Perez Castellano JA, Serrano, Elizaga E, García DE, López Sendon JL, Delcan JL. Efficacy of invasive strategy for the management of the post-infarction cardiogenic shock JACC. 1988; 31: 94A (Abstr). [ Links ]
18 Bettinotti M, Sosa Liprandi A, lglesias R, Gonzalez M, Daru V, Sosa Liprandi Ml, Sztejfman C. Utilidad de la angioplastia coronaria en el infarto agudo de miocardio complicado con shock cardiogénico. Revista Argentina de Cardiología 1997; 63: 279-285. [ Links ]
19 Antoniucci D, Valenti R, Santoro G, Bolognese L, Trapani M, Moschi G, Fazzini P, Systematic direct angioplasty and stent. Supported direct angioplasty therapy for cardiogenic shock complicating acute myocardial infacrtion: in-hospital and long term survival. J Am Coll Cardiol 1998; 31: 294-300. [ Links ]
20 Suarez de Lazo J, Medina A, Pan M, Hernandez E, Romero M, Segura J, Melian F, Pavlovic D, Wanguement F, Amat M. lntracoronary stent treatment in the early phase of cardiogenic shock Eur Heart J Vol 1998; 19 : 29. (Abstr) [ Links ]
*Dirección para correspondencia: Dr. Carlos Sztejfman, Servicio de Cardiología, Departamento de Hemodinamia, Sanatorio Mitre, Buenos Aires, Argentina o Lascano 3337, Villa del Parque, Capital Federal, Argentina. E-mail: cardiomitre@arnet.com.ar














