Clostridioides (Clostridium) difficile es un bacilo Gram-positivo esporulado anaerobio, principal agente causante de diarreas intrahospitalarias cuya ruta de transmisión es la fecal-oral o la exposición a ambientes contaminados con esporas. La prevalencia de colonización asintomática por C. difficile en pacientes hospitalizados es de 3-26% y de 5-7% en adultos mayores hospitalizados por largo tiempo, mientras que en adultos asintomáticos sin exposición a los sistemas de salud es menor al 2%.1, 2
El consumo de antimicrobianos provoca una disbiosis que permite que las esporas de C. difficile germinen y colonicen la mucosa del colon. Ahí, este patógeno secreta sus principales factores de virulencia: la enterotoxina A y la citotoxina B, las cuales causan efectos citotóxicos y alteraciones de la barrera epitelial que pueden provocar cuadros de leves a graves de diarrea, colitis fulminantes con megacolon tóxico y perforaciones en el colon. 2, 3 C. difficile es un patógeno de distribución mundial con reportes de brotes desde el 2003 4 y un aumento en la gravedad de las presentaciones clínicas atribuido a cepas emergentes como NAP1/ RT027/ST01.5 En Costa Rica se han presentado brotes hospitalarios asociados a esta y otra cepa autóctona, la NAPCR1/RT019.6,7 Entre los principales factores de riesgo para el desarrollo de diarrea asociada a C. difficile (DACD) se encuentran la edad avanzada, exposición a centros de atención en salud y el consumo de antibióticos e inhibidores de la bomba de protones.8
El 70-80% de las infecciones por C. difficile y más del 90% de muertes asociadas a ellas ocurren en adultos de 65 o más años.9, 10 Por su relevancia, este estudio tiene como objetivo describir las características de las infecciones por C. difficile que ocurrieron en un hospital geriátrico de Costa Rica del 2015 al 2018 con el propósito de contribuir a mejorar su manejo y llevar a una reducción de la morbimortalidad y costos asociados a su atención.
Métodos
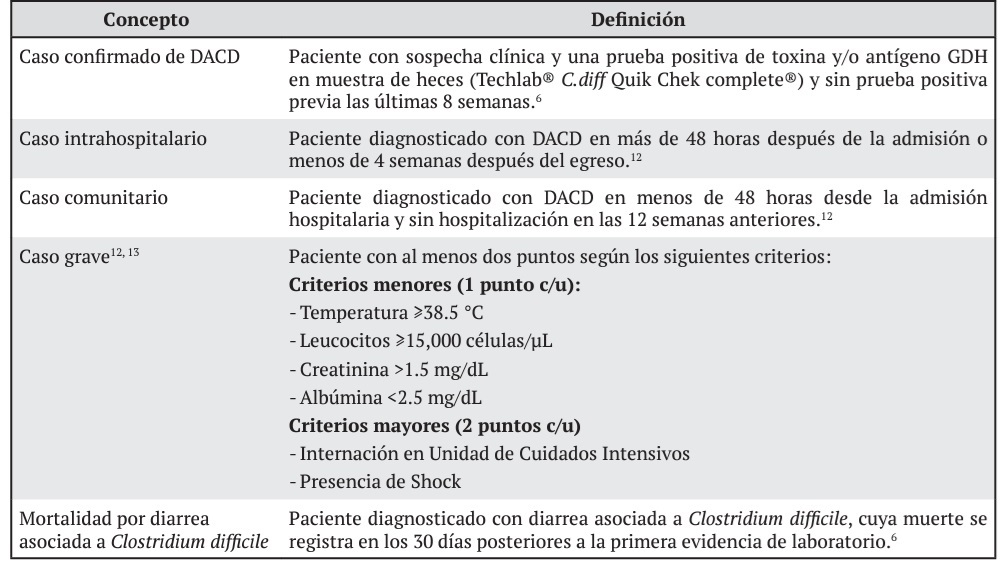
Este es un estudio observacional con revisión retrospectiva de datos. Se recopiló la información demográfica y clínica de 141 pacientes admitidos en el Hospital Nacional de Geriatría y Gerontología, Dr. Raúl Blanco Cervantes (HNGG), de la Caja Costarricense de Seguro Social (CCSS), quienes presentaron una prueba inmunocromatográfica de detección de antígeno GDH y/o toxinas de C. difficile positiva en heces diarreicas, entre agosto de 2015 y diciembre de 2018 (41 meses). Los datos se recolectaron mediante los registros médicos realizados por el Comité de Vigilancia Epidemiológica de dicho centro. El estudio fue autorizado como protocolo CCSS 13- 2019 por el Comité Ético Científico del HNGG. Para la información clínica y demográfica, se llevó a cabo un análisis descriptivo de las variables cuantitativas (rango, media y desviación estándar) y cualitativas (valor absoluto y/o porcentaje). Las variables estudiadas fueron: edad, sexo, días de hospitalización, motivo de ingreso, origen del caso (intrahospitalario o comunitario), temperatura corporal, datos de laboratorio (albúmina, creatinina y leucocitos), presentación de shock, internamiento en la UCI, consumo de antibióticos o inhibidores de la secreción gástrica en las 8 semanas antes de la infección, tratamiento usado para la infección y mortalidad relacionada con la infección por C. difficile en los 30 días posteriores a la infección. Además, se realizó un análisis del subgrupo de casos con presentación grave. En el Cuadro 1 se muestran las definiciones utilizadas para la descripción y clasificación de casos.
Cuadro 1 Definiciones de los conceptos utilizados para la caracterización de los casos de diarrea asociada a Clostridium difficile hospitalizados, periodo de agosto 2015 a diciembre 2018, Hospital Nacional de Geriatría y Gerontología Dr. Raúl Blanco Cervantes, Caja Costarricense de Seguro Social, Costa Rica
Para el análisis estadístico, la comparación de variables continuas se realizó mediante una prueba de ANOVA de una vía, seguida de una corrección de Bonferroni o bien con un análisis de Kruskal-Wallis con una prueba de Mann-Whitney, según los supuestos de normalidad de los datos. Se compararon variables categóricas con una prueba exacta de Fisher. Los factores de riesgo para cada uno de los grupos fueron evaluados por análisis univariante. Los valores de p < 0,05 se consideraron estadísticamente significativos con un 95% de confianza.
Resultados
Se estudiaron los casos de 141 pacientes con pruebas de laboratorio positivas por antígeno GDH y/o toxinas, en el 51% (n=72) se detectaron las toxinas A/B y el antígeno GDH (Tox+/GDH+); en las demás (n=69), fue detectado sólo el antígeno GDH (GDH+). Los pacientes se encontraban en un rango de edad de 60-101 años, con una edad promedio de 83 años, y el 57% (n=80) eran mujeres. Estos pacientes tuvieron un tiempo de estancia hospitalaria promedio de 16.2 ± 16.2 días, con un rango de 3 a 91 días antes del inicio de la diarrea. Los dos principales motivos de hospitalización fueron las patologías gastrointestinales (28.4%, n=40) y las renales y/o urinarias (21.3%, n=30) (Cuadro 2).
Adicionalmente, un 83% (n=117) de la población declaró exposición a antibióticos en las 8 semanas previas al inicio de la diarrea. De ellos, aproximadamente la mitad consumió más de un antimicrobiano (n=82), un 27% (n=36) solo consumió un antimicrobiano y 17% (n=24) ninguno (Figura 1). Las cefalosporinas (60%, n=84) fueron los antimicrobianos más utilizados antes de la detección de C. difficile, principalmente cefotaxima y ceftazidima. Las fluoroquinolonas, principalmente la ciprofloxacina, fueron los segundos más utilizados, en un 26% de los casos (n=37). Los aminoglucósidos, principalmente la amikacina, se usaron en un 19% de los casos (n=27), seguidos por las penicilinas con un 13% de pacientes en los que se usó antes de la detección de C. difficile (n=18) (Cuadro 2).
Cuadro 2. Perfil de las características de los 141 pacientes hospitalizados con infección por C. difficile y análisis univariado de los factores de riesgo según los grupos de detección de toxinas o antígeno, periodo de agosto 2015 a diciembre 2018, Hospital Nacional de Geriatría y Gerontología Dr. Raúl Blanco Cervantes, Caja Costarricense de Seguro Social, Costa Rica
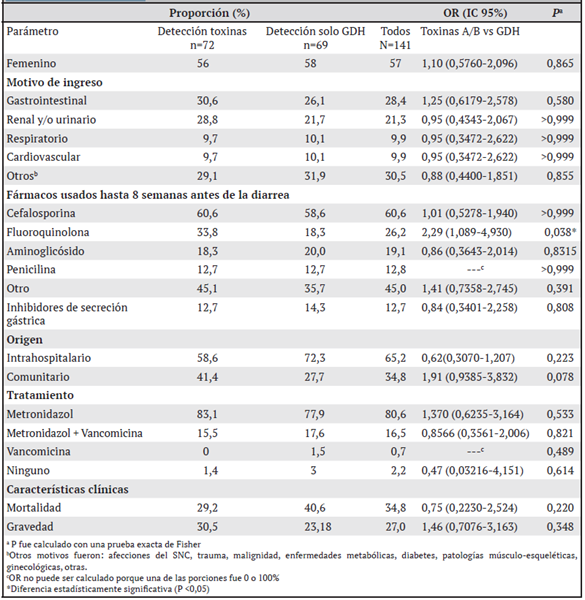
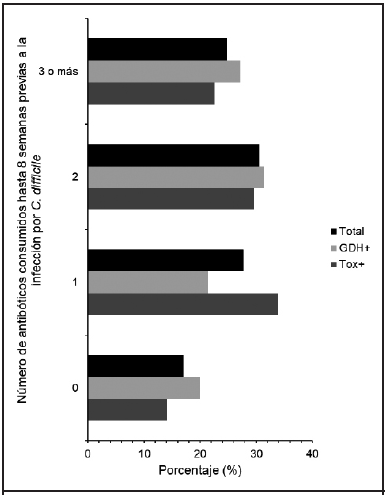
Figura 1. Distribución relativa de los pacientes (n=141) según la cantidad de antibióticos consumidos hasta 8 semanas antes de la infección por C. difficile según perfil GDH+ (n=69) y Tox+/GDH+ (n=72), periodo de agosto 2015 a diciembre 2018, Hospital Nacional de Geriatría y Gerontología, Caja Costarricense de Seguro Social, Costa Rica
Asimismo, a un 14% (n=19) de los pacientes se les administró al menos un fármaco inhibidor de la secreción gástrica, entre ellos antagonistas de H2 e inhibidores de la bomba de protones. Se observó que un mayor porcentaje de pacientes GDH+ consumió 2 antimicrobianos, mientras que los pacientes Tox+/GDH+ mayoritariamente consumieron solo un antibiótico. Además, en los pacientes que habían consumido fluoroquinolonas, la probabilidad de ser Tox+/GDH+ era tres veces mayor que la de ser solo GDH+; el número de agentes consumidos previamente fue variable (Figura 1). Según el origen, se determinó que en el 65% de los casos (n=88) la infección fue adquirida en el hospital, que el porcentaje restante provenía de la comunidad (n=47) y que 6 casos fueron importados de otros centros de salud. No se observó ninguna relación de riesgo con respecto al servicio del hospital en que se encontraba el paciente (Cuadro 2).
En cuanto a los parámetros de laboratorio, se notó un recuento elevado de leucocitos (15006 ± 6547 células/μL) y valores de albúmina bajos (2,6 ± 0,6 mg/dL). La creatinina presentó valores elevados en todos los casos; sin embargo, se observaron valores mayores con diferencias significativas en pacientes Tox+/GDH+ versus GDH+ (1,8 ± 1,6 mg/dL vs. 1,3 ± 1,5 mg/dL) (p < 0.05). El metronidazol fue el tratamiento mayormente utilizado contra C. difficile, 81% de los casos (n=112), seguido por la terapia combinada de metronidazol y vancomicina, 16% de los casos (n=23). Además, la vancomicina como terapia única se utilizó en una ocasión en el año 2016 (0.7%) y 3 pacientes no recibieron ningún tratamiento antibiótico (2%). En dos casos no se registró el tratamiento utilizado.
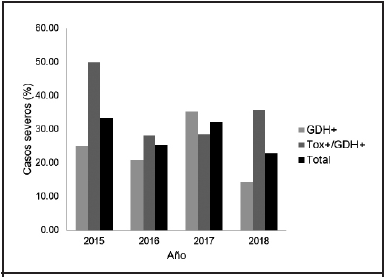
En cuanto a la gravedad de la infección, la población con un cuadro clínico grave fue de un 27% (n=38) y esta presentación a lo largo de los años se dio en el 23-33% de la población (Figura 3). Este subgrupo presentó datos demográficos muysimilares a la población en general. Se destaca que la mayoría de los pacientes con una presentación clínica grave fueron tratados con metronidazol (84%, n=32) y los demás, con terapia combinada de metronidazol y vancomicina. En cuanto a los parámetros de laboratorio, los casos graves presentaron valores superiores de leucocitos (18181 ± 6455 células/μL), menores en albúmina (2,3 ± 0,5 mg/dL), pero similares en creatinina (1,4 ± 0,8 mg/dL) (p < 0.05).
Finalmente, se registró una mortalidad relacionada con la DACD del 35% (n=49) en los 30 días posteriores a su detección en heces, esta fluctuó a través de los años entre un 25-48% (Figura 2). *Nota: Este artículo cuenta con figuras suplementarias que se pueden observar en la versión digital de la revista.
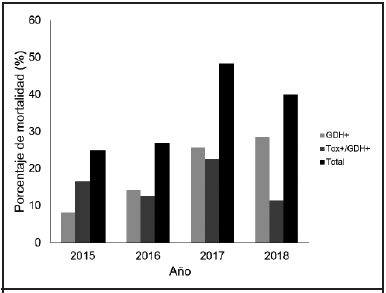
Figura 2. Distribución relativa de los pacientes (n=141) según la mortalidad relacionada con la infección por C. difficile a los 30 días de seguimiento y perfil GDH+ (n=69), Tox+/GDH+ (n=72), periodo de agosto 2015 a diciembre 2018, Hospital Nacional de Geriatría y Gerontología, Caja Costarricense de Seguro Social, Costa Rica
Discusión
El estudio permitió determinar que la mitad de los pacientes en los que se sospechaba la DACD se consideraron como casos positivos por la presencia de toxinas A/B y que la otra mitad registró una prueba positiva únicamente por el antígeno GDH en pacientes sintomáticos con heces diarreicas. Características como la marcada leucocitosis de dichos pacientes hacen sospechar que corresponden a casos de DACD que no pudieron ser confirmados por medio de las pruebas de laboratorio disponibles. Según las guías más recientes,1 la recomendación para el diagnóstico de C. difficile es por medio de una prueba de toxinas en heces como parte de un algoritmo de múltiples pasos que incluya la detección de antígeno GDH. Dado que los pacientes presentaban una clínica sugestiva de DACD, se evidencia la relevancia del uso de un método de detección molecular en pacientes con pruebas inmunocromatográficas negativas, siendo esta la principal limitación del centro médico en el momento en que se realizó el estudio, lo que generó un sesgo en la definición de caso utilizada e impactó a su vez el análisis de los resultados.
Lo anterior fue también demostrado en un estudio efectuado previamente en pacientes con una edad promedio de 62 años, diagnosticados con C. difficile por la técnica molecular FilmArray® y pruebas inmunológicas de detección de toxinas A/B, con las que se determinó por la técnica molecular que un 95% de los casos eran positivos y solo el 33% de ellos tuvo una prueba de detección de toxinas positiva, con una discordancia del 68% entre ambas pruebas.11 La diferencia de sensibilidad y especificidad entre técnicas puede considerarse una de las causas más importantes de variación, dado que la inmunocromatografía presenta un 83- 100% de sensibilidad y 82-95% de especificidad para GDH; 29-86% de sensibilidad y 87-100% de especificidad para toxinas A/B; mientras que la sensibilidad de las pruebas moleculares va del 77-100% y la especificidad del 87-98%.12
A pesar de que el cuadro de diarrea puede estar provocado por otro patógeno no incluido en el estudio, en poblaciones de adultos mayores como la estudiada, se han observado incidencias de DACD de 4 a 10 veces mayores que en la población adulta, por razones como: debilitamiento del sistema inmune, disminución de la producción de ácido gástrico, alteración de la microbiota y mayor exposición a la atención en salud y antibióticos,13 por lo que es probable que un portador de C. difficile expuesto a antibióticos desarrolle una infección. Estudios poblacionales anteriores han asociado hasta el 41% de los casos de DACD a la comunidad y han concluido que su incidencia casi se ha duplicado en la última década.14
Con un porcentaje similar, el reporte en la población geriátrica en este estudio (35%) constituye un primer acercamiento al conocimiento de la prevalencia de DACD en dicha población atendida en un hospital de Costa Rica. Otro estudio previo realizado durante un brote hospitalario en Costa Rica en 2009-20106 determinó que un 31% de las infecciones por C. difficile eran de origen comunitario y causadas por cepas distintas a NAP1 y NAPCR1, por lo que la frecuencia parece mantener un comportamiento similar unos años después; sin embargo, no es objetivo de este estudio extrapolar la tasa de casos comunitarios de DACD en la población general debido a la especificidad de la población atendida en el hospital. En nuestro estudio se determinó una prevalencia importante de cuadros graves de DACD en un período de 4 años en el 27% de los pacientes. Este es uno de los primeros estudios en evaluar la gravedad de las infecciones por C. difficile en adultos mayores. En ese sentido, brinda una primera imagen de la presentación de casos graves en la población geriátrica de Costa Rica fuera de periodos de brotes. Asimismo, proporciona información sobre la mortalidad relacionada con la DACD en esta población (35%), para la que se han reportado tasas del 20% en estudios poblacionales de otros países.15
El consumo prolongado de antimicrobianos se ha asociado a riesgo incrementado de DACD,16 dado principalmente, en orden descendente por clindamicina, aztreonam, penicilinas con inhibidores de betalactamasas, carbapenémicos y cefalosporinas.17 Según datos recopilados por el Ministerio de Salud de Costa Rica en los años 2015 y 2016, el consumo de dosis de antimicrobianos/1000 habitantes/ día estuvo dado principalmente por amoxicilina, ciprofloxacina, cefalexina y cefotaxima (Ministerio de Salud. Plan de acción nacional de lucha contra la resistencia a los antimicrobianos 2018-2025. Costa Rica: Ministerio de Salud; 2018. [accesado 28-10-20]. Disponible en: https://www.ministeriodesalud.go.cr/index.php/biblioteca-de-archivosleft/documentosministerio-de-salud/vigilancia-de-la-salud/normasprotocolos-guias-y-lineamientos/resistencia-alos-antimicrobianos? limit=20&limitstart=0). Esto difiere del consumo presentado en esta población geriátrica; con todo, podría estar influenciado por características de la población, sus comorbilidades y el acceso a los distintos antimicrobianos.
La vancomicina constituye el tratamiento de preferencia en pacientes con cuadros graves según las guías más recientes18, 19 y; sin embargo, solamente un paciente recibió terapia única con vancomicina en el periodo de estudio. Una revisión sistemática del 2012,20 evidenció tasas de fallo terapéutico significativamente mayores con el uso de metronidazol en comparación con la vancomicina (22.4% vs. 14.2%; p= 0.002) y, en el caso de infecciones graves, se han observado mejores tasas de curación con el uso de vancomicina en comparación con el metronidazol (97% vs. 76%, P = 0.02). 21 No obstante, es posible que en el centro hospitalario estudiado, el metronidazol siga siendo una opción viable y accesible para tratar la DACD, ya que este sigue siendo el tratamiento de elección en un episodio inicial de leve a moderado.18
Entre las limitaciones de este estudio, se encuentran la imposibilidad de descartar que los casos GDH+ hayan presentado diarrea debida a otras causas infecciosas o no infecciosas; la falta de confirmación de la expresión de la toxina en los casos GDH+ con un método diagnóstico más sensible y presencia de variables que pudieron haber afectado la detección de la toxina (falta de mantenimiento de la cadena de frío en el embalaje y transporte de la muestra, procesamiento e interpretación inadecuados, presencia de interferentes, etc.). Además, la pérdida de algunos datos de laboratorio utilizados para evaluar gravedad y la exclusión del análisis de reinfecciones y recaídas. Dichas debilidades se deberían tener en cuenta en futuros estudios para una descripción más completa de las infecciones por C. difficile.
Este es el primer reporte en Centroamérica que expone la epidemiología de una población adulta mayor atendida en un hospital geriátrico con mayor riesgo de DACD y revela un porcentaje importante de casos comunitarios de DACD, por lo que ésta ya no debería considerarse una infección estrictamente intrahospitalaria. Asimismo, se determinó que un tercio de los pacientes geriátricos padece cuadros graves de DACD, lo cual es importante para establecer protocolos de tratamientos específicos para esta población. Del mismo modo, es recomendable el planteamiento de futuros estudios que analicen las fallas terapéuticas, considerando la cantidad de casos graves presentados, así como el establecimiento de guías de manejo para reducir el riesgo de DACD en la población vulnerable de este hospital geriátrico. El desarrollo de estudios epidemiológicos multicéntricos podría ampliar el conocimiento de las infecciones por C. difficile en Costa Rica y permitiría hacer comparaciones y mejoras comunes en el abordaje, manejo y control de los cuadros clínicos.