Introducción
En general, se ha estimado que la prevalencia de insuficiencia cardíaca (IC) es aproximadamente del 1-2% en la población adulta de países desarrollados. La prevalencia de IC aumenta con la edad y en presencia de otras patologías asociadas 1-3);. A pesar de los avances en el manejo de pacientes con IC que llevaron a una reducción de las tasas de morta lidad y hospitalización en pacientes con IC con fracción de eyección reducida, éstas continúan siendo inaceptablemente altas 4. Por lo tanto, los datos del estudio piloto ESC-HF de mostraron que las tasas de mortalidad por todas las causas a 1 año en pacientes con IC crónica estable alcanzan el 7% y aumentan al 17% en los pacientes con IC hospitalizados. Además, las tasas de hospitalización a 1 año son marcadamente altas (32% y 44%, respectivamente) 5. Asimismo, los costos asociados con la IC son enormes e incluyen prestación de cuidados informales, costos de atención de la salud, y atención profesional. En general, el rubro principal corresponde a costos hospitalarios, seguidos por medicación cardiovascular (6).
Sin embargo, se ha informado que existe variabilidad regional en los factores socioeconómicos, clínicos, así como en las etiologías y los tratamientos en los pacientes con IC que dan lugar a importantes diferencias en la prevalencia, la incidencia y el pronóstico de los pacientes con IC en diferen tes partes del mundo 7-9). Dado que la información de una región no puede extrapolarse directamente a otras áreas, se deben analizar el perfil clínico, los factores de riesgo, y el manejo de los pacientes con IC en cada región específica.
América Latina (AL) es una región heterogénea con factores de riesgo de IC en países desarrollados (es decir, diabetes, obesidad, envejecimiento, etc.) y países no desarrollados (es decir, fiebre reumática, enfermedad de Chagas), y con un gasto en salud per cápita total relativo bajo, que dan lugar a diferencias significativas en la prevalencia y las tasas de hos pitalización y mortalidad en comparación con las informadas en los países desarrollados 10-12.
Por otro lado, los registros son valiosos para abordar al gunas cuestiones que difícilmente pueden responderse en estudios clínicos aleatorizados, como determinar el perfil clínico, los factores de riesgo, y los métodos de diagnóstico y tratamiento en pacientes con IC en la práctica clínica diaria 13. La información proporcionada por estos registros puede ser particularmente valiosa para desarrollar diferentes estra tegias para promover mejorías en el diagnóstico y el manejo de pacientes con IC. Lamentablemente, en AL sólo se ha de sarrollado un pequeño número de registros de pacientes con IC 7,14.
Para mejorar el manejo y el pronóstico de los pacientes con IC en América Central y el Caribe, se encuentra en desarrollo un registro internacional. El objetivo del RENAIC CR (REgistro Nacional de Insuficiencia Cardíaca en Costa Rica) es analizar las características clínicas, los métodos de diagnóstico y tratamiento, y la evolución de los pacientes con IC en Costa Rica.
Métodos
El RENAIC CR es un registro observacional y prospectivo en curso respaldado por la Asociación Costarricense de Cardiología y declarado de interés público por el Ministerio de Salud de Costa Rica, que actualmente incluye pacientes con IC de los hospitales de Costa Rica. En este registro se incluyen en orden consecutivo pacientes ambulatorios y hospitaliza dos de ambos sexos, de 18 años de edad o más, con diagnóstico de IC atendidos en los hospitales de todo Costa Rica. El registro RENAIC CR recibió la aprobación del Ministerio de Salud de Costa Rica. En el presente documento se presentan los resultados registrados desde febrero de 2016 hasta febre ro de 2017. Éste es el primer informe anual del RENAIC CR.
Se obtuvieron datos de la historia clínica y de la entrevista con el médico y se ingresaron en un formulario clínico electrónico diseñado especialmente para este registro y que aseguraba que todos los datos eran anónimos. Se registraron datos de las variables sociodemográficas (edad, sexo, lugar de origen), factores de riesgo cardiovascular (hipertensión, dislipidemia, sedentarismo, diabetes, tabaquismo), afecciones vasculares (cardiopatía isquémica, hospitalizaciones por IC, fibrilación auricular, enfermedad renal crónica, reemplazo de válvula, enfermedad vascular, enfermedad cerebrovascular), patologías asociadas no vasculares (enfermedad pulmonar obstructiva crónica, enfermedad tiroidea, alcoholismo, anemia, cáncer), examen físico (presión arterial y frecuencia cardíaca), etiología de la IC, síntomas y clase funcional, pruebas complementarias (electrocardiograma, radiografía de tórax, ecocardiograma y hemograma reciente), factores precipitantes, y medicación y dispositivos cardiovasculares. No se realizó ninguna intervención diagnóstica o terapéutica específica durante el estudio. La causa de muerte se obtuvo de los certificados de defunción inscritos en el registro civil de Costa Rica.
Análisis estadístico
Se realizó un análisis descriptivo. Las variables cuantitativas se describieron con medidas de tendencia central y dispersión (media y desviación estándar) y las variables cua litativas se describieron en frecuencia absoluta (n) y relativa (%). El análisis estadístico se realizó utilizando el paquete es tadístico SAS, versión 9.4.
Resultados
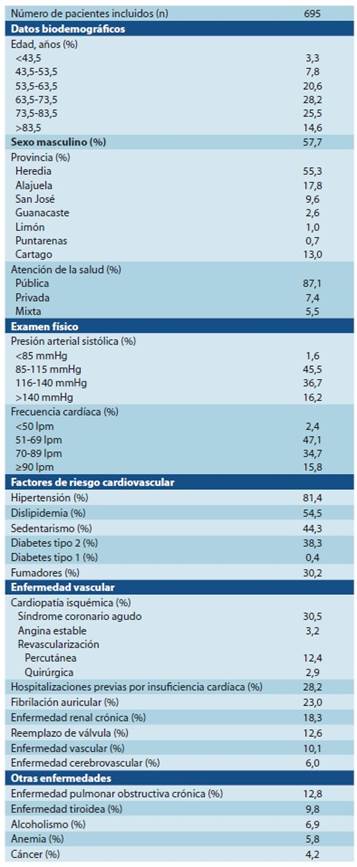
En total se incluyeron 695 pacientes (68,3% de 63,5 años de edad o más; 57,7% de sexo masculino) de febrero 2016 a fe brero 2017. La mayoría de los pacientes (87,1%) se atendía en el sistema de salud pública. La presencia de factores de riesgo cardiovascular y otras patologías asociadas fue muy común. Los factores de riesgo cardiovascular más frecuentes fueron hipertensión (81,4%), seguida por dislipidemia (54,5%). Con respecto a otras patologías asociadas, el 30,5% de los pacientes tenía antecedentes de síndrome coronario agudo previo y el 23,0% de fibrilación auricular. En total, 196 pacientes (28,2%) tenían por lo menos una hospitalización previa por IC, de los cuales 77 (39,3%) tenían una hospitalización por IC y 13 (6,6%) tenían dos hospitalizaciones por IC (Cuadro 1).
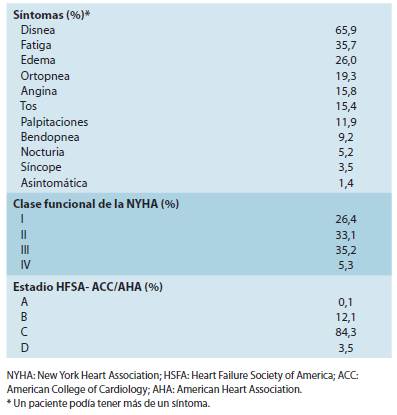
Con respecto a la etiología de la IC, la causa más frecuente fue cardiopatía isquémica (58,0%), seguida por hipertensión (42,6%). Sólo en el 0,3% de los casos la causa de IC fue la en fermedad de Chagas (Cuadro 2). La mayoría de los pacientes tenía clase funcional II (33,1%) o III (35,2%) de acuerdo con la NYHA y estadio C de acuerdo con la HFSA-ACC/AHA (84,3%). El síntoma más frecuente fue disnea (65,9%), seguida por fatiga (35,7%) (Cuadro 3). En general, el 68,0% de los pacientes se consideró estable, el 26,1% tenía congestión venosa, el 4,7% edema pulmonar agudo, y el 1,2% shock cardiogénico.
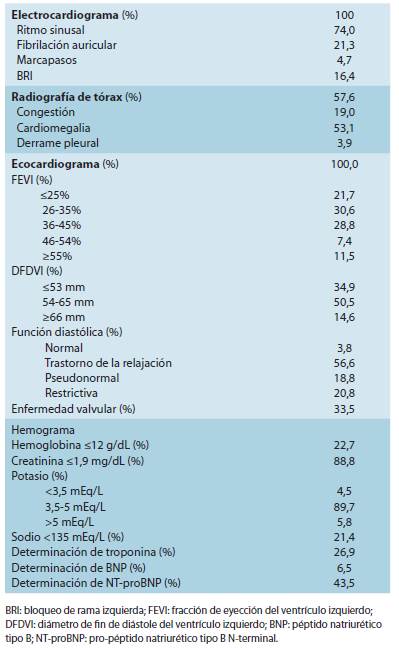
Al momento de inclusión en el registro, se realizó un electrocardiograma y un ecocardiograma en todos los pacientes. El 81,1% de los pacientes presentaba fracción de eyección del ventrículo izquierdo <45% y el 52,3% <35%. Casi todos los pacientes (96,2%) tenían disfunción diastólica. El 22,7% de los pacientes tenía anemia, y el 5,8% hiperpotasemia. Se deter minaron los niveles de BNP en el 6,5% de los pacientes y de NT-proBNP en el 43,5% de los pacientes (Cuadro 4).
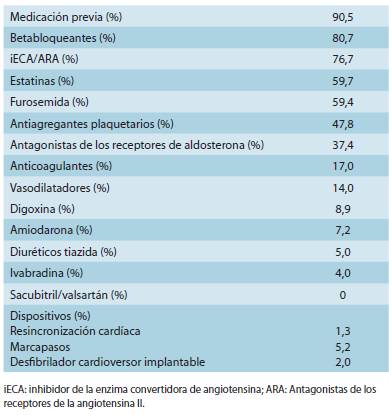
Se identificó un factor precipitante de la descompensación de la IC en el 44,9% de los pacientes (Cuadro 5). El factor precipitante más frecuente fue progresión de la enfermedad (17,1%) seguido por tratamiento insuficiente (12,9%). Al mo mento de inclusión en el registro, la mayoría de los pacientes recibía por lo menos una medicación cardiovascular (90,5%). El 80,7% de los pacientes recibía betabloqueantes, el 76,7% inhibidores de la enzima convertidora de angiotensina o an tagonistas de los receptores de la angiotensina II, y el 37,4% antagonistas de los receptores de aldosterona (Cuadro 6). 208 pacientes (29,9%) estaban incluidos en un programa de IC en hospitales. Durante el período de seguimiento falleció el 5,3% de los pacientes.
Discusión
El RENAIC CR es el primer registro que incluyó pacientes con IC de Costa Rica, y uno de los primeros registros realiza dos en pacientes con IC en AL. La información proporcionada por el RENAIC CR es muy valiosa, ya que permite determinar la situación actual de los pacientes con IC en Costa Rica y en países similares para detectar las áreas de avance en el mane jo de esta población.
Con respecto al perfil clínico de los pacientes con IC incluidos en diferentes registros, en el EuroHeart Failure Survey, el 51% de las mujeres y el 30% de los hombres tenían >75 años de edad y el 53% de los pacientes eran hombres 15. En el registro RICA de España, la media de edad era de 78 años, el 47% eran hombres, el 85% de los pacientes tenía hipertensión, el 44% diabetes, el 54% fibrilación auricular, el 22% in farto de miocardio previo y el 31% enfermedad renal crónica 16. En el Registro de IC de Brasil, la media de edad era de 64 años, el 40% eran hombres, y el 71% de los pacientes tenía hipertensión, el 34% diabetes, el 27% fibrilación auricular, el 27% infarto de miocardio previo y el 24% enfermedad renal crónica 14. En el estudio INTER-CHF, la media de edad era de 53, 60, 56 y 67 años en los pacientes incluidos en África, Asia, Oriente Medio y América del Sur, respectivamente. En su mayoría, los pacientes eran hombres (52%, 59%, 72% y 61%, respectivamente); el 62%, 59%, 68% y 74%, respectivamen te, tenía hipertensión; el 17%, 28%, 56% y 22%, respectivamente, diabetes; el 8%, 22%, 19% y 18%, respectivamente, infarto de miocardio previo; y el 4%, 7%, 12% y 12%, respectivamente, enfermedad renal crónica 7. En nuestro registro, el 68% de los pacientes tenía ≥63,5 años de edad y el 40% ≥73,5 años de edad. En su mayoría, los pacientes eran hombres (58%) y la presencia de factores de riesgo cardiovascular (el 81% tenía hipertensión y el 39% diabetes) y otras patologías asociadas (el 31% tenía infarto de miocardio previo, el 23% fibrilación auricular y el 18% enfermedad renal crónica) fue muy frecuente. En resumen, existen disparidades importantes con respecto al perfil clínico de los pacientes con IC según la región de origen. En los países desarrollados, los pacientes son de mayor edad y la presencia de factores de riesgo cardiovascular como hipertensión o diabetes u otras patologías asociadas como infarto de miocardio previo o en fermedad renal crónica suele ser más frecuente en los países emergentes. Estas diferencias pueden generar disparidades en la prevalencia y los resultados de los pacientes con IC y la necesidad de desarrollar estrategias específicas para el diagnóstico temprano de la IC adaptadas a cada región del mundo 17. Los datos de nuestro registro indican firmemente que los pacientes de Costa Rica comparten características de ambos escenarios, de países desarrollados y emergentes.
En el registro INTER-CHF, la etiología más frecuente de IC fue cardiopatía isquémica (26%), seguida por cardiopatía hipertensiva (21%), miocardiopatía dilatada idiopática (15%) y valvulopatía reumática (6%), aunque con importantes variaciones regionales 7. En el registro BREATHE, estos por centajes fueron del 30%, 20%, 15% y 12%, respectivamente. Notablemente, la enfermedad de Chagas fue la causa de IC en el 11% de los pacientes 14. En nuestro estudio, la cau sa más frecuente de IC fue cardiopatía isquémica (58,0%), seguida por hipertensión (43%), y sólo en el 0,3% de los casos se consideró que la enfermedad de Chagas era la causa subyacente de IC. Las disparidades halladas en los porcentajes en estos estudios pueden estar relacionadas con diferencias en el perfil clínico de los pacientes incluidos en los registros. Además, bien se sabe que, a diferencia de otros países de AL, la enfermedad de Chagas no es endémica en Costa Rica 12. Asimismo, se ha informado que cuando se realizan registros en pacientes hospitalizados con IC descom pensada, la cardiopatía isquémica es una causa subyacente de IC más frecuente que cuando los registros se realizan en pacientes ambulatorios 10.
En el EuroHeart Failure Survey, el 37% de los pacientes tenía clase funcional II de la NYHA y el 26% tenía clase funcional III/IV de la NYHA (15). En el registro RICA, entre los pacientes con fracción de eyección del ventrículo izquierdo <50%, el 40% tenía clase funcional II de la NYHA y el 44% clase funcio nal III de la NYHA 16. En el registro INTER-CHF, en América del Sur, el 49% de los pacientes tenía clase funcional II de la NYHA y el 26% clase funcional III de la NYHA, aunque con variaciones relevantes en comparación con las otras regiones 7. En nuestro estudio, la mayoría de los pacientes tenía clase funcional II (33%) o III (35%) de la NYHA. El síntoma más frecuente fue disnea (66%), seguida por fatiga (36%). Esto significa que la mayoría de los pacientes con IC tienen síntomas que pueden identificarse con facilidad. Lamentablemente, la IC es subdiagnosticada en muchos pacientes, en especial en ancianos 18,19. Por otra parte, dado que hasta el 26% tenía clase funcional I de la NYHA, en los pacientes asintomáticos pero con factores de riesgo de IC se deberá realizar una bús queda activa para el diagnóstico temprano de IC 1.
A diferencia del EuroHeart Failure Survey y el registro RICA en los cuales el 46% y el 41% de los pacientes, respectivamente, tenían IC sistólica (15,16), estos porcentajes aumenta ron al 59% en el estudio BREATHE 14 y al 74% en el registro INTER-CHF 7. En nuestro registro, el 81% de los pacientes presentaba fracción de eyección del ventrículo izquierdo <45% y 52% <35%. Esto no es sorprendente, dado que la IC con fracción de eyección del ventrículo izquierdo conservada está asociada con la edad avanzada 19 que es más frecuente en los países desarrollados que en los países emergentes 20.
Con respecto a las pruebas complementarias, los registros anteriores demostraron que en una alta proporción de pacientes con IC no se realiza un ecocardiograma (34% en el EuroHeart Failure Survey, y 19% en el estudio INTER-CHF) 7,15. Por otro lado, en nuestro registro se realizó un eco cardiograma en todos los pacientes. Esto es muy relevante, dado que el ecocardiograma es una herramienta básica para el diagnóstico y el manejo de pacientes con IC 1, y nuestros datos indican que, afortunadamente, los médicos son más conscientes de la importancia de realizar un ecocardiograma en los pacientes con IC.
Por otro lado, los niveles de péptidos natriuréticos son muy útiles para el diagnóstico temprano de IC y el manejo de los pacientes con IC durante el seguimiento 1. Lamenta blemente, su uso en la práctica clínica es inferior al requerido 21. En nuestro estudio, los niveles de péptidos natriuréticos se determinaron en aproximadamente la mitad de los pacientes. Por consiguiente, se requieren más esfuerzos para una mayor implementación de estas técnicas (ecocardiogra ma y niveles de péptidos natriuréticos) en la práctica clínica.
En el registro BREATHE, las principales causas de descompensación de la IC fue baja adhesión a la medicación (30%), seguida por infecciones (23%) 14. En el EuroHeart Failure Survey, dolor de pecho cardíaco y arritmias representaron el 59% de las principales razones de admisión. Además, la infección respiratoria tuvo una contribución importante en las admisiones en algunos países 15. En nuestro estudio, el factor precipitante más frecuente fue progresión de la enfermedad (17%), seguida por tratamiento insuficiente (13%). Es impor tante conocer los factores precipitantes más frecuentes para reducir el riesgo de descompensación 22. Sin embargo, al igual que en nuestro estudio, en casi la mitad de los pacientes con IC descompensada no se puede identificar ningún factor precipitante.
Varios estudios demostraron que muchos pacientes con IC no reciben tratamiento farmacológico basado en la evidencia y que, cuando se prescribe, la dosis utilizada es inferior a la recomendada 23-25. En el EuroHeart Failure Survey se indicaron inhibidores de la enzima convertidora de angiotensina en el 62% de los pacientes, betabloqueantes en el 37% y espironolactona en el 21%. Sólo el 17% de los pacientes recibía una combinación de diuréticos, inhibidores de la enzima convertidora de angiotensina y betabloqueantes 25. En el estudio INTER-CHF, el uso de betabloqueantes varió del 48% en África al 86% en Medio Oriente, la indicación de inhibidores de la enzima convertidora de angiotensina o antagonistas de los receptores de la angiotensina varió del 68% en Asia al 82% en Medio Oriente y en el caso de los inhibidores de la aldosterona del 44% en Asia al 59% en África 7. En el es tudio BREATHE, se prescribieron betabloqueantes en el 57% de los pacientes, inhibidores de la enzima convertidora de angiotensina o antagonistas de los receptores de la angioten sina II en el 66% y antagonistas de la aldosterona en el 46%. Además, sólo el 64% de los pacientes recibió asesoramiento acerca del uso correcto de estos medicamentos 14. En nues tro estudio, si bien el uso de medicación cardiovascular se optimizó durante el seguimiento, al momento de inclusión en el registro, el 81% de los pacientes recibía betabloqueantes, el 77% inhibidores de la enzima convertidora de angioten sina o antagonistas de los receptores de la angiotensina II y el 37% antagonistas de los receptores de aldosterona. Cabe destacar que, en nuestro registro, casi el 30% de los pacientes estaba incluido en un programa de IC en hospitales. Si bien es subóptimo, este porcentaje es mucho mayor que el infor mado en los países de América Central y del Caribe, a pesar del impacto de los programas de IC en hospitales sobre la op timización del manejo de esta población 26. En resumen, si bien en los últimos años hubo un avance en la prescripción de tratamientos para la IC basados en la evidencia, aún dista de ser óptima, no sólo con respecto a la proporción de pacientes que reciben betabloqueantes o inhibidores del siste ma renina-angiotensina-aldosterona y las dosis insuficientes administradas, sino también con respecto al escaso uso de dispositivos cardíacos o la pequeña proporción de pacientes incluidos en programas de IC en hospitales 26. Además, estos esfuerzos no deberán limitarse a los cardiólogos sino incluir a todos los médicos que atienden a esta población de alto riesgo 27.
La principal limitación del estudio proviene del diseño de este tipo de estudios, sin un grupo de control. Sin embargo, éste es el diseño óptimo para representar la práctica clínica “real”, que de hecho era el objetivo de este estudio. Debido a que los médicos incluyeron pacientes voluntariamente, la información proporcionada en nuestro estudio puede no re presentar con exactitud la población total de pacientes con IC atendidos en Costa Rica. Además, nuestros datos sólo podrían hacerse extensivos a aquellos países con sistemas de salud y perfiles clínicos de pacientes similares.
Conclusiones
El RENAIC CR es el primer registro realizado en pacientes con IC de Costa Rica, y uno de los primeros en AL. En este registro se incluyeron casi 700 pacientes. La presencia de factores de riesgo cardiovascular y otras patologías asociadas fue muy común. La causa subyacente de IC más frecuente fue cardiopatía isquémica, seguida por hipertensión. La mayoría de los pacientes tenía clase funcional II o III de la NYHA. Si bien se realizó un ecocardiograma en todos los pacientes con IC, en la mitad de ellos no se determinaron los niveles de péptidos natriuréticos. En alrededor del 55% de los pacien tes no se identificó ningún factor precipitante de IC descom pensada. Al momento de inclusión en el registro, casi el 20%, 25% y 63% de los pacientes con IC no recibían betabloqueantes, inhibidores de la enzima convertidora de angiotensi na ni antagonistas de la angiotensina II, respectivamente.
La información proporcionada por este registro puede ser muy útil para desarrollar estrategias diferentes que optimicen el manejo de los pacientes con IC en Costa Rica y en países similares de la región.
Puntos de resumen
Introducción. Existe una variabilidad regional significativa en los factores socioeco nómicos, los factores clínicos, las etiologías y los tratamientos de los pacientes con IC. Se debe analizar el perfil clínico, los factores de riesgo, y el manejo de los pacientes con IC en cada región específica. El objetivo del registro RENAIC CR es analizar las características clínicas, los métodos de diagnóstico y tratamiento, y la evolución de los pacientes con IC en Costa Rica.
Métodos. El RENAIC CR es un registro observacional y prospectivo en curso que actualmente incluye pacientes con IC de los hospitales de Costa Rica. En este documento se presentan los resultados registrados desde febrero de 2016 hasta febrero de 2017. Éste es el primer informe anual del RENAIC CR.
Resultados. En este registro se incluyeron casi 700 pacientes (68,3% ≥63,5 años de edad; 57,7% hombres). La presencia de factores de riesgo cardiovascular y otras patologías asociadas fue muy frecuente. La causa subyacente de IC más común fue cardiopatía isquémica (58,0%), seguida por hipertensión (42,6%). La mayoría de los pacientes tenía clase funcional II (33,1%) o III (35,2%) de la NYHA. Si bien en todos los pacientes con IC se realizó un ecocardiograma, en la mitad de ellos no se determinaron los niveles de péptidos natriuréticos. En alrededor del 55% de los pacientes no se identificó ningún factor precipitante de descompensación de la IC. Al momento de inclusión en el registro, casi el 20%, 25% y 63% de los pacientes con IC no recibían betabloqueantes, inhibidores de la enzima convertidora de angiotensina o antagonistas de los receptores de la angiotensina II ni antagonistas de los receptores de aldosterona, respectivamente.
Discusión. El RENAIC CR es el primer registro que incluyó pacientes con IC de Costa Rica, y uno de los primeros realizados en pacientes con IC en AL. Los datos de nuestro registro indican firmemente que los pacientes de Costa Rica comparten características de ambos escenarios, los de países desarrollados y emergentes. En concordancia con otros estudios, el subdiagnóstico y el subtratamiento son frecuentes en los pacientes con IC en Costa Rica.
Conclusión. La información proporcionada por este registro puede ser muy valiosa para desarrollar diferentes estrategias que optimicen el manejo de los pacientes con IC en Costa Rica y en países similares de la región.











 text in
text in