Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Costarricense de Cardiología
Print version ISSN 1409-4142
Rev. costarric. cardiol vol.7 n.1 San José Jan. 2005
Holter Implantable.
Dr. Carlos Escobar Cervantes, Dr. Vivencio Barrios Alonso *, Dr. Antonio Hernández Madrid, Dra. Rocío Echarri Carrillo, Dr. Alejandro Amador
Resumen
Se puede definir el síncope como una pérdida breve y súbita del nivel de conciencia que se asocia a una pérdida del tono postural, con recuperación espontánea. La fisiopatología de todas las formas de síncope consiste en un descenso brusco del flujo sanguíneo cerebral. El síncope es una patología común, invalidante y que se asocia posiblemente a un riesgo de muerte súbita, aunque sus causas son en ocasiones difíciles de determinar y precisa de numerosas pruebas diagnósticas.
Una historia clínica cuidadosa junto con una exploración física completa son esenciales en la evaluación del síncope y deben conducir o al menos sugerir el diagnóstico que debe ser confirmado mediante distintas pruebas.
El electrocardiograma se recomienda en todos los pacientes, a pesar del bajo rendimiento pues los hallazgos pueden ayudar a tomar decisiones para el manejo inmediato de la causa subyacente (por ejemplo, la implantación de un marcapasos en un bloqueo auriculoventricular completo) o para el planteamiento de futuras pruebas diagnósticas. Tras el análisis inicial (historia clínica, exploración física y electrocardiograma) las pruebas diagnósticas a realizar se harán según la sospecha clínica. Sin embargo, existe poca información acerca de la utilidad del holter implantable en el manejo diagnóstico del síncope.
Este artículo pretende hacer una revisión sobre la evaluación del síncope así como el papel que juega el holter implantable en el manejo diagnóstico del síncope.
Palabras clave: síncope, holter implantable, diagnóstico.
Abstract:
Syncope is a sudden and brief loss of consciousness associated with a loss of postural tone, with spontaneous recovery. The pathophysiology of all forms of syncope consists of a sudden decrease or a brief cessation of cerebral blood flow. Syncope is common, disabling, and possibly associated with a risk of sudden death, but its causes are difficult to diagnose. Consequently, syncope often leads to hospital admission, multiple consultations, and the performance of many diagnostic tests.
A carefully taken history and physical examination are essential for the evaluation of syncope and they may lead to or suggest a diagnosis that can be documented by specific testing. Electrocardiography in spite of its low yield, is recommended in almost all patients, since its findings can lead to decisions regarding the immediate management of an underlying disease (e.g., implantation of a pacemaker for complete heart block) or it can help in planning further testing. Based on the initial assessment (history, physical examination and electrocardiogram), the diagnostic evaluation should proceed as clinically suspected. However, there is still poor information about the usefulness of an implantable loop recorder in the diagnosis of syncope.
This article provides an approach to the evaluation of syncope and the usefulness of an implantable loop recorder.
Keywords: Syncope, implantable loop recorder, diagnosis.
Introducción
Se puede definir el síncope como una pérdida brusca y transitoria del nivel de conciencia con recuperación espontánea de la misma que se asocia a una pérdida del tono postural 1.
El síncope supone una causa frecuente de consulta en los servicios de urgencia hospitalarios. De hecho, se estima que aproximadamente entre el 1 y el 3% de los pacientes atendidos en los servicios de urgencia, lo son por esta causa con una tasa de ingresos en el hospital de hasta el 1% 2. Hasta un 3% de la población en algún momento de su vida ha sufrido algún episodio sincopal, cifra que asciende hasta el 20% en ancianos 3, 4.
La causa que subyace a esta pérdida de conciencia transitoria es un descenso en la perfusión cerebral. Según el estudio realizado por Linzer et al 5 sobre la etiología del síncope en un estudio que recopiló datos obtenidos entre 1984 y 1990, la causa más frecuente de síncope es el neuromediado, aproximadamente en el 24% de los casos, seguido por el síncope de origen cardiológico con un 18%, enfermedad neurológica 10% de los pacientes y un 2% por enfermedades psiquiátricas. En este estudio hasta en un 34% de los casos no se filió el origen del síncope a pesar de utilizar los medios adecuados para el diagnóstico. Estudios más recientes 6 indican que la mayor parte de los casos de síncopes no filiados son síncopes neuromediados. En la tabla 1, se resumen las causas más importantes del síncope.
Si bien la etiología de los síncopes es bastante variada, las consecuencias de los mismos también lo son. Desde causas completamente benignas, a otras potencialmente letales. La mortalidad a un año en sujetos menores de 70 años que sufren un síncope es menor del 1%, mientras que si ocurre en mayores de 70 años la mortalidad puede llegar hasta un 16%. Se estima que la tasa de recurrencias está en torno al 35% con un 0, 2% de casos de muerte súbita. Por otra parte, la etiología del síncope recurrente es difícil de determinar hasta en un 15-38% de los casos según las series a pesar de utilizar los medios diagnósticos adecuados 7. En este caso, la mortalidad del síncope de etiología no filiada se encuentra en torno al 6% 8.
Estrategia diagnóstica en el síncope
A la hora de establecer el diagnóstico del síncope, es fundamental realizar un empleo racional y estratificado de las distintas pruebas diagnósticas que tenemos a nuestro alcance 9, 10.
Recientemente se han publicado las guías europeas sobre el manejo diagnóstico y terapéutico del síncope 11. En la tabla 2 se resumen las distintas herramientas diagnósticas que tenemos a nuestro alcance para filiar la etiología del síncope. Antes de entrar a valorar la utilidad del Holter implantable, resumiremos brevemente lo que las distintas pruebas diagnósticas van a aportar en el diagnóstico del síncope.
Una historia clínica bien realizada junto con una adecuada exploración física y un electrocardiograma de 12 derivaciones con tira de ritmo son los elementos básicos y a su vez fundamentales que se van a realizar inicialmente para diagnosticar el síncope. De esta forma se llegará al diagnóstico del síncope hasta en un 60% de los casos 12, 13. Para asegurar una mayor eficiencia el resto de las exploraciones se realizarán según la sospecha clínica, lo que sin duda aumentará su rentabilidad diagnóstica.
El Holter de 24 ó 48 horas, tan ampliamente utilizado en el diagnóstico del síncope, tiene sin embargo, una rentabilidad muy baja pues únicamente en un 2 a un 4% de los casos es posible correlacionar la sintomatología que presenta el paciente con una alteración en el ritmo cardíaco. El ecocardiograma es otra de las pruebas que de forma más intensa se han utilizado en el algoritmo diagnóstico del síncope. Sin embargo, a no ser que tras la historia clínica y la exploración física haya una alta sospecha diagnóstica de cardiopatía estructural, la información que el ecocardiograma va a aportar va a ser bastante pobre 14.
Por otro lado, las pruebas de provocación como el test de la mesa basculante o el estudio electrofisiológico pueden llegar a ser negativos hasta en el 70% de las ocasiones si no se realiza de forma orientada. El problema principal de estas pruebas es que no es infrecuente que las alteraciones encontradas en estas exploraciones no tienen una clara correspondencia clínica con la sintomatología que presenta el paciente 9.
El estudio electrofisiológico pretende mediante la estimulación eléctrica endocárdica la generación de las arritmias (o anormalidades sugestivas de arritmias) causantes del síncope. La positividad en el diagnóstico del síncope es mayor en aquellos pacientes con cardiopatía estructural (taquicardia ventricular en el 21% y bradicardia, ya sea por enfermedad del nodo sinusal o bien del haz de His-Purkinje en el 34%) que en aquellos sujetos sin cardiopatía estructural (1% y 10% respectivamente). Aunque se piensa que el estudio electrofisiológico presenta gran sensibilidad en los pacientes con infartos previos, el valor predictivo es bajo en aquellos pacientes con miocardiopatía dilatada de origen no isquémico 14.
También se han utilizado los registradores externos de eventos cuyo mayor inconveniente es la gran incomodidad que suponen para el paciente y la escasa capacidad de memoria que tienen estos dispositivos, lo que sin duda hace que tenga escasa rentabilidad diagnóstica 15.
Desde hace unos años se ha comenzado a utilizar un nuevo dispositivo en la práctica clínica habitual para el diagnóstico del síncope: el Holter implantable. Con este dispositivo se trata de paliar uno de los principales problemas que presentan los pacientes con síncopes: lo esporádico e impredecible de los sucesos. Aunque posteriormente se profundizará más en su utilidad y rentabilidad, en esencia este método diagnóstico consiste en la implantación de un dispositivo de tamaño similar al de un marcapasos en la región pectoral izquierda tras una sencilla intervención. Este dispositivo va a permitir durante un periodo relativamente largo de tiempo la grabación del registro eléctrico durante el episodio sincopal.
Colocación del Holter implantable
El dispositivo de monitorización Holter insertable subcutáneo tiene un aspecto externo bastante similar al de un generador de marcapasos con un peso aproximado de 17 gramos y unas dimensiones de 53x60x8 mm (Reveal Medtronic). Dispone de dos pequeñas placas en su superficie que actúan como electrodos a través de los cuales se registra una única derivación electrocardiográfica que es almacenada en una memoria continua tipo bucle que queda recogida tras recibir un estímulo externo procedente de un activador que tiene el paciente, al que lógicamente habrá que instruir previamente (o a algún familiar cercano que conviva con el enfermo, en su caso) sobre cómo activar el mecanismo cuando el paciente comienza a notar los síntomas. La información que queda almacenada tras la activación del dispositivo es fácilmente recuperada a través de un sistema de telemetría o bien puede imprimirse a través del programador, impresora láser o ser almacenada en disquetes de 3, 5 pulgadas. La duración del dispositivo es de aproximadamente 12 meses con la posibilidad de realizar unas 400 activaciones.
Antes de la implantación del dispositivo y para asegurarnos la obtención de la mayor amplitud posible de las diferentes deflexiones, colocamos 2 electrodos de monitorización convencional con la misma distancia interelectrodo que la que separa los electrodos del dispositivo y vamos variando la posición de los mismos hasta obtener en el monitor la mayor amplitud posible. Tras realizar dicho procedimiento, iniciamos la implantación del dispositivo con anestesia local en la región pectoral izquierda o derecha según los casos, de la misma forma que cuando se coloca el generador del marcapasos, esto es, haciendo una bolsa que sustente el dispositivo orientando los electrodos del mismo hacia la piel y en la posición que previamente se determinó como óptima para la detección de la mayor amplitud posible de las deflexiones (ondas P y R).
Tras la implantación del dispositivo se debe comprobar que el registro electrocardiográfico obtenido a través del programador con telemetría sea correcto. Tras este paso se programará el modo de registro. Existen 4 posibilidades en cuanto al modo de almacenamiento (3 secuencias de 12 minutos y 3 activaciones, 3 secuencias de 6 minutos y 3 activaciones, 20 minutos y uno después de la activación, 40 minutos antes y 2 tras la activación).
De la forma de activación (manual, por el propio paciente) y de las limitaciones del dispositivo (una única tira de ritmo) para grabar el registro se desprenden los principales problemas de este sistema de diagnóstico del síncope de etiología no aclarada 16-21. Por una parte, el hecho de que la grabación del sistema parta del propio paciente (o familiar). Si el aprendizaje no es adecuado la grabación no se podrá llevar a cabo. Por otra, el sistema sólo almacena la información de una única derivación. Este hecho, por ejemplo, no va a permitir diferenciar dentro de las taquicardias de QRS ancho, entre una taquicardia ventricular y una taquicardia supraventricular con aberrancia en la conducción, lo que sin duda va a disminuir la rentabilidad diagnóstica. Para distinguir entre el origen supraventricular o ventricular en una taquicardia de QRS ancho el diagnóstico únicamente será de presunción, inclinándonos hacia uno u otro lado de la balanza atendiendo a diversas características como la forma de inicio de la taquicardia, anchura del QRS, visualización de la actividad auricular durante la taquicardia (de manera similar a lo que ocurre cuando se analizan los electrogramas en los desfibriladores automáticos implantables monocamerales) 17. Asimismo, es bien sabido que en la etiopatogenia del síncope no sólo los trastornos del ritmo van a ser el origen del mismo, sino que la presión arterial juega un papel fundamental en la fisiopatología. Probablemente futuros dispositivos sean capaces de solventar estos problemas, lo que sin duda aumentará de forma considerable la rentabilidad de este procedimiento diagnóstico.
Estudios sobre el Holter implantable
Existen numerosos estudios que demuestran la utilidad del Holter implantable para el diagnóstico del síncope de etiología incierta. A continuación se resumen los resultados más relevantes.
En el estudio realizado por Krahn et al 22 se reclutaron 60 pacientes con una edad media de 66 ±14 años, 33 varones. Fueron randomizados bien a una rama con las pruebas utilizadas en la práctica habitual para el diagnóstico del síncope, esto es, monitorización externa, prueba de la mesa basculante y estudio electrofisiológico o bien a otra rama en la que se les insertaba un Holter implantable con un seguimiento de un año. Si no se realizaba el diagnóstico al cabo del año, se le ofrecía al paciente la posibilidad de ser incluido en la otra rama del estudio. Se obtuvo el diagnóstico en la primera rama del estudio en el 20% de los pacientes (6 de 30 pacientes) mientras que en la segunda rama se obtuvo en el 52% de los casos (14 de 27 pacientes) (20% versus 52%, p=0, 012). Tras el cruce, de los pacientes no diagnosticados en la segunda rama del protocolo únicamente 1 de 6 pacientes obtuvo el diagnóstico con las pruebas convencionales. En cambio, 8 de los 13 pacientes del primer grupo que se pasaron al segundo tuvieron un diagnóstico concluyente (17% versus 62%, p=0, 069). De forma global la monitorización continua con el Holter implantable resultó más efectiva a la hora de diagnosticar el origen del síncope (55% versus 19%, p=0, 0014).
Así como existen numerosos estudios en los que se utiliza el Holter implantable para el diagnóstico del síncope 9, 16-21, 23, 24, sin embargo hay pocos trabajos acerca de la utilidad de este dispositivo en los pacientes que presentan clínica presincopal. Para resolver esta cuestión se realizó el estudio por Krahn y su equipo 25 publicado en el American Heart Journal en el año 2001. En este estudio se incluyeron a 85 pacientes (edad media 59 ±18 años, 44 varones) con síncope recurrente de etiología no aclarada a los que se les implantó un dispositivo de monitorización continua. Los sujetos incluídos en el estudio presentaron síncope recurrente, bien síncope con al menos 2 episodios presincopales. Los pacientes globalmente presentaron 5,1 ± 5,5 episodios sincopales en los 12 meses previos y el 70% tenían síntomas desde hacía más de 2 años. El 73% (62 pacientes) presentaron los mismos síntomas durante el año de seguimiento. El Holter implantable fue capaz de registrar 150 sucesos. 38 (25%) sincopales y 112 (75%) presincopales. En el 64% de los episodios sincopales se detectó una arritmia como sustrato de la misma (bradicardia en 16, taquicardia en 2) mientras que únicamente en el 25% de los episodios presincopales se obtuvo como causa del cuadro un sustrato arritmogénico (bradicardia en 7, taquicardia en 3, p=0,0001). En el 56% de los pacientes que presentaron síncope y presíncope se registró una arritmia en el Holter implantable. En consecuencia, los autores concluyeron que era más probable que se asociara una arritmia cuando ocurría un episodio sincopal que cuando ocurría un presíncope, determinando que el presíncope es un síntoma inespecífico que generalmente va asociado a un trazado sinusal en el registro del Holter implantable.
Otro estudio del mismo autor 26 que incluyó 85 pacientes con síncope recurrente de etiología no aclarada tras un seguimiento de 18 meses y una recurrencia del síncope en el 68% de los pacientes se pudo detectar mediante el Holter implantable el sustrato del síncope en el 42% de los sujetos. Este estudio también fue capaz de demostrar que en los pacientes con presíncope, la posibilidad de detectar una arritmia en comparación a los que habían presentado un síncope fue mucho menor. Por otra parte, en esta serie no hubo ningún efecto adverso relacionado con la recurrencia de los síntomas ni ningún caso de muerte súbita. No obstante, hubo 3 pacientes de la serie que presentaron infección en el lugar de la implantación y 8 pacientes no fueron capaces de activar el dispositivo cuando presentaron un episodio sincopal.
Sin lugar a dudas uno de los estudios que más dudas ha sido capaz de despejar acerca de la utilidad del Holter implantable en el diagnóstico del síncope es el estudio ISSUE (International Study on Syncope of Uncertain Etiology) 27-30. El ISSUE es un estudio multicéntrico internacional prospectivo que trata de valorar la utilidad del Holter implantable en el diagnóstico del síncope. Se predefinieron 4 grupos de estudio. Lógicamente todos ellos tenían en común la presencia de síncope recurrente de etiología no aclarada. El primer grupo estaba constituído por pacientes sin cardiopatía estructural, sin defectos de conducción y con un estudio para el síncope completo incluyendo el test de la mesa basculante negativo. El segundo grupo estaba formado por pacientes con las mismas características que el subgrupo anterior pero con el test de la mesa basculante positivo. El tercero estaba integrado por pacientes en los que se sospechaba bradicardia como causa subyacente del síncope, esto es, pacientes con bloqueo de rama y estudio electrofisiológico negativo. Finalmente, el cuarto grupo estaba formado por sujetos en los que se sospechaba taquicardia como causa del síncope, es decir, pacientes con cardiopatía estructural y estudio electrofisiológico negativo.
En este último subgrupo del estudio ISSUE 28 se incluyeron 35 pacientes con cardiopatía en los que la causa probable del síncope podría ser taquicardia ventricular es decir, infarto de miocardio previo con fracción de eyección disminuida o taquicardia ventricular no sostenida en los que el estudio electrofisiológico no fue capaz de inducir una taquicardia ventricular monomorfa. En todos ellos se realizó historia clínica cuidadosa, exploración física completa, electrocardiograma de 12 derivaciones, masaje del seno carotídeo, ecocardiograma, Holter de 24 horas y estudio electrofisiológico completo, que en todos los casos fue negativo. Posteriormente se insertó el Holter implantable subcutáneo y el modo de programación fue de 21 minutos antes de la activación y 1 minuto después de la misma. El seguimiento medio fue de 3 a 15 meses. Hubo recurrencia del síncope en 6 pacientes (17%). En 3 pacientes el mecanismo del síncope fue una bradicardia, en un paciente taquicardia sinusal y en dos pacientes que tenían fibrilación auricular crónica, el síncope coincidió con un aumento en la frecuencia cardíaca ventricular media. En 8 pacientes se documentaron 23 episodios presincopales (23%). En 12 casos no hubo alteraciones del ritmo, en 12 taquicardia auricular paroxística o fibrilación auricular paroxística y en un caso taquicardia ventricular sostenida. Ningún paciente murió durante el estudio o sufrió algún tipo de daño secundario al síncope. Los autores concluyeron tras la realización de este estudio que en pacientes con cardiopatía estructural y síncope de causa no aclarada con un estudio electrofisiológico negativo y con un seguimiento a medio plazo no hubo ningún caso de muerte súbita con una baja tasa de recurrencia del síncope y con un sustrato arritmogénico variable en el que la taquicardia ventricular no era frecuente. Este estudio demuestra que cardiopatía estructural y síncope no equivale a arritmia ventricular y alta mortalidad. Según este estudio, mediante el Holter implantable es posible dividir a aquellos pacientes que son de alto riesgo y van a necesitar un desfibrilador como terapia.
Otro de los subestudios del ISSUE 29 analizó la etiología del síncope cuando el Holter implantable no fue capaz de detectar ninguna arritmia como sustrato del síncope. En el estudio ISSUE fueron finalmente reclutados 198 pacientes (82 con síncope sin cardiopatía y todas las pruebas negativas, 29 con el test de la mesa basculante positivo, 52 con bloqueo de rama y 35 con cardiopatía estructural). 57 pacientes tuvieron recurrencia del síncope. 39 pacientes (68%) presentaron bradicardia como causa del síncope, 2 pacientes (4%) taquicardia y 16 pacientes (28%) no presentaron arritmias en el trazado durante los episodios sincopales. Estos 16 pacientes se repartieron entre los distintos grupos respectivamente como sigue 9 (11%), 2 (7%), 2 (4%) y 3 (9%). Estos autores concluyeron que el síncope de etiología no arrítmica ocurrió en su serie en una pequeña proporción de pacientes. Aunque no consiguieron obtener el diagnóstico en estos pacientes, analizando las distintas variaciones de la frecuencia cardíaca que ocurrieron durante los episodios sincopales concluyeron que en algunos de estos pacientes (8 individuos) se produjo una activación refleja del sistema cardiovascular, probablemente relacionada con alteraciones en la presión sanguínea como causa del síncope, como ocurre en el síncope neuromediado o bien cuando existe una alteración del sistema autonómico. En cambio, en el resto de los pacientes (8 sujetos) de este subestudio, el síncope ocurrió sin ningún tipo de alteración en el trazado eléctrico, lo que hizo que en estos pacientes no se supiese cuál había sido la etiología del síncope.
Otro de los subestudios del ISSUE 30 analizó lo que ocurría en pacientes con síncope y bloqueo de rama. Se reclutaron 52 pacientes con síncope de etiología incierta tras los estudios habituales y bloqueo de rama. En todos ellos se implantó un dispositivo de monitorización continua. El seguimiento de los pacientes varió entre 3 y 15 meses. Hubo una recurrencia del síncope en 22 pacientes (42%). El síncope se documentó en 19 pacientes con una mediana de 48 días. El hallazgo más frecuente, que se registró en 17 pacientes, fue la presencia de una o más pausas prolongadas, atribuidas en su mayoría a un bloqueo aurículoventricular. En los dos pacientes restantes se encontró o una taquicardia sinusal o bien un ritmo sinusal normal. En la mayor parte de los casos la aparición de la bradicardia fue súbita, pero en alguna ocasión se precedió de extrasístoles. La duración media del episodio fue de 47 segundos. Tres pacientes más desarrollaron bloqueo de tercer grado pero sin evento sincopal y otros dos pacientes sufrieron cuadros presincopales que fueron atribuidos a bloqueo aurículoventricular con asistolia. Ningún paciente sufrió daño alguno relacionado con los episodios sincopales. Los autores concluyeron en consecuencia, que los pacientes con episodios sincopales, bloqueo de rama y estudio electrofisiológico negativo, presentaron en la mayor parte de los casos pausas prolongadas, generalmente secundarios a bloqueos aurículoventriculares paroxísticos durante los síncopes.
Sigue siendo difícil elegir la mejor actitud diagnóstica en pacientes con síncope y bloqueo de rama. En muchos casos, sus cardiólogos optan por el implante de un marcapasos en la mayoría de estos pacientes. Sin embargo, no debemos olvidar que un porcentaje quizás no despreciable de los mismos tendrán síncope debido a causas distintas de bradiarritmia, como por ejemplo taquiarritmias ventriculares e incluso el propio síncope neuromediado. Por ello, el Holter implantable continúa siendo en estos pacientes una prueba de especial valor. Existen distintos estudios en marcha, como el B4 (Bradiarrhythmia Bundle Branch Block), que trata de responder algunas de estas preguntas.
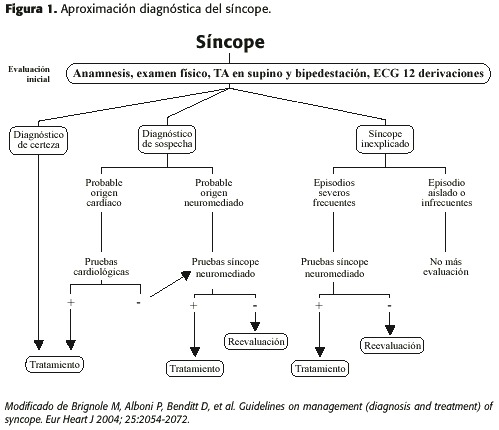
En la figura 1 se muestra la secuencia de actuación ante un paciente con síncope (modificado de las recomendaciones europeas del síncope 11) y en la tabla 3 los factores más importantes a tener en cuenta a la hora de establecer las distintas estrategias diagnósticas (modificado del editorial de Benditt D et al 31).
Estudios de coste-beneficio sobre el holter implantable
Varios artículos 23, 31-35 se han interesado por la relación coste-beneficio de las distintas pruebas diagnósticas utilizadas en la estrategia diagnóstica de un paciente con síncope.
En este trabajo 32 se analizó la relación coste-beneficio en el estudio del síncope con las nuevas técnicas de monitorización a largo plazo. Se utilizaron dos métodos para determinar el coste sanitario de estas estrategias diagnósticas. En el primer grupo se analizaron 24 pacientes con síncope recurrente de causa no aclarada y con el resto de las pruebas con resultados negativos a los que se les implantó un Holter. El segundo método se basó en los costes estimados tras aplicar 6 procedimientos habituales que se realizan en el diagnóstico del síncope.
En el primer grupo el coste del estudio del paciente con síncope fue de 7584$en los 2 años previos al implante. Tras la implantación del dispositivo, se obtuvo el diagnóstico en 21 de los 24 pacientes (88%). El coste del tratamiento fue de 2452$con una reducción del coste a 596$en los 30±10 meses de seguimiento. En cambio, en la segunda alternativa, el procedimiento que permitió el diagnóstico varió desde un 3% en el caso del ecocardiograma hasta un 88% en el caso del hoter implantable. El coste varió desde 529$por una grabadora externa a 73260$por el estudio electrofisiológico en pacientes sin enfermedad cardíaca estructural. El coste total por diagnóstico fue de 3193$con un éxito en el diagnóstico final del 98%. Cuando el ecocardiograma se realizó en la mitad de los enfermos y el estudio electrofisiológico únicamente en los enfermos con cardiopatía estructural el coste se redujo a 2494$ con una tasa de éxito en el diagnóstico del síncope de 98%.
Otro estudio realizado por García Civera et al 23 valoró la utilización selectiva de las distintas pruebas diagnósticas que se conocen para el diagnóstico del síncope. Se reclutaron 184 pacientes de forma consecutiva con síncope de causa no aclarada. En el grupo A se incluyeron a 72 pacientes que podían presentar cualquiera de los siguientes criterios: 1) presencia de cardiopatía estructural o historia familiar de muerte súbita; 2) anormalidades en el electrocardiograma; 3) arritmia asintomática significativa en el Holter de 24 horas; 4) palpitaciones inmediatamente antes o después del síncope. En estos pacientes se realizó de entrada un estudio electrofisiológico y si éste resultaba negativo una prueba de mesa basculante. En el grupo B (los 112 pacientes restantes, esto es, los pacientes sin cardiopatía estructural o historia familiar de muerte súbita, sin anormalidades en el electrocardiograma, Holter sin anormalidades y sin palpitaciones) se realizó como primera aproximación diagnóstica para el estudio del síncope de etiología no aclarada la prueba de la mesa basculante.
Para mejorar el diagnóstico en los pacientes del grupo A, se colocó un Holter implantable en los pacientes de este grupo con una prueba convencional negativo, con una recurrencia del síncope del 50%. Los resultados de esta monitorización a largo plazo sugirieron que este grupo estaba compuesto por un heterogéneo grupo de pacientes que incluían a pacientes con bloqueo aurículoventricular paroxístico, taquicardia ventricular polimórfica y síncope neuromediado. En los pacientes del grupo B con una prueba de mesa basculante negativo, no se realizaron más pruebas. Parece claro que en este tipo de pacientes el estudio electrofisiológico no es de gran utilidad. En otro estudio 36 que incluía a pacientes con características parecidas a las del grupo B, sugieren que mediante la monitorización con el Holter implantable demostró un buen pronóstico con una recurrencia del 34% de los episodios sincopales. En consecuencia, el estudio de García- Civera no se colocó un Holter implantable a los pacientes que constituían el grupo B.
Los resultados que encontraron García Civera y su equipo fueron que el estudio electrofisiológico fue positivo en 32 pacientes en el grupo A (44%) y la prueba de la mesa basculante lo fue en 80 pacientes del grupo B (71%). En el grupo A, de los pacientes con un estudio electrofisiológico negativo, la prueba de la mesa basculante fue positiva en 23 enfermos (57%). Se colocó un Holter implantable en 15 pacientes del grupo A con los estudios convencionales negativos, obteniéndose el diagnóstico en 7 de ellos. De forma global se llegó a un diagnóstico de certeza en 143 pacientes, es decir, un 78% del total de los enfermos incluídos en el estudio.
En consecuencia, y según concluyen los autores, es imprescindible realizar una aproximación diagnóstica guiada basada en la historia clínica y los hallazgos que las pruebas van aportando, de tal forma que cada estudio presenta una rentabilidad diferente según el tipo de paciente. Por otra parte, en este estudio se presenta al Holter implantable como una prueba que es útil en los casos en los que la etiología del sincope permanece oculta a pesar de las pruebas convencionales realizadas en estos pacientes.
Implicaciones clínicas
El principal problema a la hora de establecer el diagnóstico del síncope es la baja rentabilidad de las pruebas diagnósticas tradicionalmente utilizadas, debido fundamentalmente a que el síncope se presenta de forma esporádica e impredecible.
Sin embargo, este dispositivo presenta varios inconvenientes. El primero de ellos es consecuencia de la necesidad de una intervención mínimamente invasiva para su implantación, lo que puede traer complicaciones como infecciones de la herida, hematomas, entre otros. Aunque el tamaño es similar al de un generador de marcapasos, futuros diseños harán que al ser el dispositivo más pequeño este riesgo disminuya.
Otro de los inconvenientes surge del hecho de que el dispositivo debe ser activado por el propio paciente (o familiar) para lo que debe ser entrenado. Además, el paciente puede encontrarse inconsciente unos minutos, por lo que cabe la posibilidad de que el individuo pueda no activar el dispositivo. Las diferentes programaciones que tiene el Holter implantable, sin duda, disminuyen el riesgo de que este fenómeno ocurra.
Si bien es cierto que con la monitorización del Holter implantable se ha podido aumentar la rentabilidad diagnóstica en el estudio del síncope, no es menos cierto que únicamente es capaz de registrar una única derivación (lo que dificulta la diferenciación, por ejemplo, del origen de una taquicardia de QRS ancho). Por otro lado, no sólo las arritmias son las causantes del síncope. Es importante conocer otros parámetros como la tensión arterial, la saturación de oxígeno, entre otros, ya que nos van a ayudar a perfilar el diagnóstico. Esto hace que en ocasiones el diagnóstico etiológico del síncope sea indirecto y no nos encontremos ante una causa cierta, sino sólo probable. Sin duda la aparición de nuevos dispositivos que contengan estas y otras funciones ayudarán a aumentar la rentabilidad diagnóstica del Holter implantable.
A pesar de los estudios existentes actualmente, las indicaciones del Holter implantable están todavía poco definidas (de momento sólo se ha utilizado para el estudio de síncopes infrecuentes y recurrentes de etiología no aclarada). Sin lugar a dudas son necesarios más estudios que aclaren hasta qué punto este dispositivo es útil, y en qué casos debe emplearse. En las recientes guías europeas 11 acerca de la estrategia diagnóstica del síncope, se comenta explícitamente la utilidad del Holter implantable, a diferencia de las anteriores. Se recomienda como clase II el uso del Holter implantable como fase inicial del algoritmo diagnóstico en lugar de los estudios convencionales en pacientes con función cardíaca conservada en los que hay sospecha clínica o electrocardiográfica de síncope de origen arrítmico. También es recomendación tipo II, la utilización del Holter implantable para asegurar la contribución de la bradicardia antes de la implantación de un marcapasos en pacientes con sospecha de síncope neuromediado con episodios frecuentes o traumáticos.
Conclusiones
En aquellos pacientes en los que tras el estudio inicial no se encuentra una causa clara que justifique la clínica surge una nueva estrategia diagnóstica: el Holter implantable. La gran ventaja de este sistema es que permite memorizar el trazado eléctrico durante los episodios sincopales con independencia de la frecuencia de los episodios. De esta forma, al permitir el diagnóstico en un porcentaje importante de pacientes, se podrá decidir el tratamiento más adecuado para cada uno de ellos. Por otra parte, parece que este método diagnóstico presenta una gran eficiencia, ya que su coste es menor al de otras pruebas diagnósticas y con mayor rentabilidad.
Bibliografía
1. Bergfeldt L. Differential diagnosis of cardiogenic syncope and seizure disorders. Heart 2003; 89: 353-358. [ Links ]
2. Day SC, Cook EF, Funkenstein H, Goldman L. Evaluation and outcome of emergency room patients with transient loss of conciousness. Am J Med 1982; 73: 15-23. [ Links ]
3. Kapoor W. Syncope in older persons. J Am Geriatr Soc. 1994; 42: 426- 436. [ Links ]
4. Madrid AH, Ortega J, Rebollo JG, et al. Lack of efficacy of atenolol for the prevention of neurally mediated syncope in a highly symptomatic population: a prospective, double blind, randomized and placebo-controlled study. J Am Coll Cardiol 2001; 37: 554-9. [ Links ]
5. Linzer M, Yang EH, Estes NA, et al. Diagnosing syncope. Part 1: value of history, physical examination, and electrocardiography. Clinical efficay assessment project of tha American College of Physicians. Ann Intern Med 1997; 126: 989-996. [ Links ]
6. Kapoor WN, Fortunato M, Hanusa BH, Schulberg HC. Psychiatric illnesses in patients with syncope. Am J Med 1995; 99: 505-512. [ Links ]
7. Martin GJ, Adams SL, Martin HG, Mathews J, Zull D, Scanlon PJ. Prospective evaluation of syncope. Ann Emerg Med 1984; 13: 499-504. [ Links ]
8. Krahn AD, Klein GJ, Norris C, Yee R. The etiology of syncope in patients with negative tilt table and electrophysiological testing. Circulation 1995; 92: 1819-1824. [ Links ]
9. Peinado R, Merino JL. Empleo selectivo de pruebas diagnósticas en el síncope de causa no aclarada. Utilidad del Holter implantable. Rev Esp Cardiol. 2001; 54: 415-8. [ Links ]
10. Raj SR, Sheldon RS. Syncope: investigation and treatment. Current Cardiology Reports 2002; 4: 363-370. [ Links ]
11. Brignole M, Alboni P, Benditt DG, Bergfeldt L, Blanc JJ, Bloch PE, et al. Guidelines on management (diagnosis and tratment) of syncope-Update 2004. Eur Heart J 2004; 25: 2054-2072. [ Links ]
12. Kapoor WN. Syncope. N Engl J Med 2000; 343: 1856-1862. [ Links ]
13. Alboni P, Brignole M, Menozzi C et al. The diagnostic value of history in patients with syncope with or without heart disease. J Am Coll Cardiol 2001; 37: 1921-8. [ Links ]
14. Linzer M, Yang EH, Estes NA, et al. Diagnosing syncope. Part 2: value of history, physical examination, and electrocardiography. Clinical efficay assessment project of tha American College of Physicians. Ann Intern Med 1997; 127: 76-86. [ Links ]
15. Rodríguez García J, Coma Samartín R, Sánchez Sánchez V, Esteve Alderete JJ. El Holter implantable subcutáneo. Un nuevo instrumento para el diagnóstico del síncope de origen no determinado. Rev Esp Cardiol 1998; 51: 502-505. [ Links ]
16. Schuchert A, Maas C, Kretzschmar C et al. Diagnostic yield of external loop recorders in patients with recurrent syncope and negative tilt table test. Pacing Clin Electrophysiol 2003; 26: 1837-40. [ Links ]
17. Belchí Navarro J, Quesada Dorador A, Atienza Fernández A, Villalba Caballero S, Roda Nicolás J, de Velasco Ramí JA. Síncope y estudio electrofisiológico negativo. Utilidad del Holter implantable para el diagnóstico de arritmias ventriculares. Rev Esp Cardiol 1999; 52: 1151-1153. [ Links ]
18. Martí Almor J, Delclòs Urgell J, Bruguera Cortada J. Disfunción sinusal atípica. Utilidad del Holter implantable. A propósito de un caso. Rev Esp Cardiol 2001; 54: 1459-1462. [ Links ]
19. Lee RT, Cook EF, Day SC et al. Long-term survival after transient loss of conciousness. J Gen Intern Med. 1988; 3: 337-343. [ Links ]
20. Paylos JM, Torresa RA. Utilidad del registrador implantable subcutáneo Síncope. Estrategia diagnóstica. Utilidad del Holter Implantable. Dr. Carlos Escobar Cervantes, Dr. Vivencio Barrios Alonso y Col. en el diagnóstico del síncope recurrente de etiología no filiada en pacientes sin cardiopatía estructural con test de tabla basculante y estudio electrofisiológico negativos. Rev Esp Cardiol 2001; 54: 431-442. [ Links ]
21. Kenny RA, Krahn AD. Implantable loop recorder: evaluation of unexplained syncope. Heart 1999; 81: 431-433. [ Links ]
22. Krahn AD, Klein GJ, Yee R, Skanes AC. Randomized assessment of syncope trial. Conventional diagnostic testing versus a prolonged monitoring strategy. Circulation 2001; 104: 46-51. [ Links ]
23. García-Civera R, Ruiz-Granell R, Morell-Cabedo S, et al. A selective use of diagnostic tests in patients with syncope of unknow cause. J Am Coll Cardiol 2003; 41: 5787-790. [ Links ]
24. Brignole M, Alboni P, Benditt D, et al. Guidelines on management (diagnosis and treatment) of syncope. Eur Heart J 2001; 22: 1256-1306. [ Links ]
25. Krahn AD, Klein GJ, Yee R, Skanes AC. Predictive value of presyncope in patients monitored for assessment of syncope. Am Heart J 2001; 141: 817- 21. [ Links ]
26. Krahn AD, Klein GJ, Yee R. Use of an extended monitoring strategy in patients with problematic syncope. Circulation 1999; 99: 406-410. [ Links ]
27. Brignole M, Menozzi C, Moya A, Garcia-Civera R. Implantable loop recorder: towards a gold standard for the diagnosis of syncope?. Heart 2001; 85. 610-12. [ Links ]
28. Menozzi C, Brignole M, Garcia-Civera R, et al. Mechanism of syncope in patients with heart disease and negative electrophysiologic test. Circulation 2002; 105: 2741-5. [ Links ]
29. Brignole M, Menozzi C, Moya A, et al. Nonarrhythmic syncope documented by an implantable loop recorder (an ISSUE substudy). Am J Cardiol 2002; 90: 654-657. [ Links ]
30. Brignole M, Menozzi C, Moya A, et al. Mechanism of syncope in patients with bundle branch block and negative electrophysiological test. Circulation 2001; 104: 2045-50. [ Links ]
31. Benditt D G, Brignole M. Syncope: is a diagnosis a diagnosis?. J Am Coll Cardiol 2003; 41: 5791-794. [ Links ]
32. Krahn AD, Klein GJ, Yee R, Mand V. The high cost of syncope: cost implications of a new insertable loop recorder in the investigation of recurrent syncope. Am Heart J 1999; 137: 870-877. [ Links ]
33. Kapoor W. Current evaluation and management of syncope. Circulation 2002; 106: 1606-1609. [ Links ]
34. Krahn AD, Klein GJ, Yee R, et al. Cost implications of testing strategy in patients with syncope. J Am Coll Cardiol. 2003; 42: 495-501. [ Links ]
35. Kürer CC. Implantable loop recorders: Dollars and sense. J Am Coll Cardiol. 2003; 42: 502-504. [ Links ]
36. Moya A, Brignole M, Menozzi C, et al. Mechanism of syncope in patients with isolated syncope and in patients with tilt-positive syncope. Circulation 2001; 104: 1261-7. [ Links ]
* Vivencio Barrios Alonso. Servicio de Cardiología, Hospital Ramón y Cajal. Ctra. Colmenar Viejo, km 9, 100, 28034, Madrid, España.
Fax: 913368665, Teléfono: 913368259.
e-mail: vbarrios.hrc@salud.madrid.org //vbarriosa@meditex.es