Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Medicina Legal de Costa Rica
On-line version ISSN 2215-5287Print version ISSN 1409-0015
Med. leg. Costa Rica vol.23 n.1 Heredia Mar. 2006
Meningitis bacteriana
Bacterial meningitis
Dra. Ana Teresa Alvarado Guevara
Inscrita en el Colegio de Médicos
Dra. Lizzie Marie Castillo Solano
Inscrita en el Colegio de Médicos
Recibido para publicación 31-01-2006
Aceptado para publicación 31-01-2006
Summary
In Costa Rica the bacterial meningitis had turn into a high-priority subject in which to monitoring epidemiologist. It had been talked about in the last months, to dice an increase in the attention is published of this subject, due to this phenomenon it becomes necessary to make a revision of topic.
Meningitis is an inflammation of leptomeninges and colonization of leptomeninges and colonization of the subarachnoid cerebrospinal fluid (LCR) due to different agents, which produces meningeal symptoms (ex. migraine, neck rigidity, and photophobia) and pleocytosis in LCR. De pending on the variables to take into account is possible to group it in different classifications, taking into account the time of evolution are possible to be divided in acute or chronic, to first with few hours or days of beginning of the symptoms, whereas the chronicle also presents a silence course but of the disease of approximately 4 weeks of instauration.
There is a difference according to its etiologic agent; they can be infectious and non-infectious. Examples of common non-infectious causes include medications (ex, nonsteroidal anti-inflammatory drugs, and antibiotics) and carcinomatosis. A classification exists as well according to the causal agent. The acute bacterial meningitis remarks a bacterial origin of the syndrome, which characterizes by the by an acute onset of meningeal symptoms and neutrophilic pleocytosis. Each one of the bacteriological agents, parasitic or fungus finishes by characterizing the different presentations of the clinical features (ex, meningocóccica meningitis, Cryptococcus meningitis).
Finally, there is also the aseptic meningitis, denominated in this form because its nonpyogenic cellular response caused by many types of agents. The patients show an acute beginning of symptoms, fever and lymphocytic pleocytosis. After specialized analyses, concluded that majority cause is different viral agents. Also in certain cases it can be caused by fungi, bacteria, mycobacterium and parasites
Key words
Meningitis, bacteria, subarachnoid cerebrospinal fluid, meninges, meningeal symptoms, pleocytosis.
Resumen
En Costa Rica la meningitis bacteriana se ha convertido en un tema prioritario en lo que a vigilancia epidemiológica se refiere, en los últimos meses se ha dado un aumento en la atención pública de este tema, debido a este fenómeno se hace necesario realizar una revisión del tema.
La meningitis es una inflamación de las leptomeninges y colonización del líquido cefalorraquídeo (LCR) debido a diferentes agentes, lo cual produce síntomas meníngeos (Ej., cefalea, rigidez nucal, fotofobia) y pleocitosis a nivel de LCR. Dependiendo de las variables se pueden agrupar en diferentes clasificaciones, tomando en cuenta el tiempo de evolución se pueden dividir en agudas o crónicas, a las primeras con pocas horas o días de inicio de la sintomatología, mientras que la crónica presenta un curso mas larvado de la enfermedad de aproximadamente 4 semanas de instauración.
Existe también diferencia según su etiología, pueden ser infecciosas y no infecciosas. Causas no infecciosas incluyen: drogas antiinflamatorias, antibióticos y carcinomatosis. A su vez existe una clasificación según el agente causal. La meningitis bacteriana aguda remarca el origen bacteriano de este síndrome, el cual se caracteriza por el inicio agudo de sus síntomas y pleocitosis de predominio neutrofílico. Cada uno de los agentes bacterianos, parasíticos o fúngicos terminan por categorizar las diferentes presentaciones de este cuadro clínico (Ej., meningitis meningocóccica, meningitis criptocóccica). Es en este grupo en específico de etiología en el cual se basara el siguiente artículo.
Por último pero no menos importante tenemos la meningitis aséptica, denominada de esta forma debido a una respuesta celular no pirógena causada por muchos tipos de agentes. Los pacientes muestran un inicio agudo de síntomas meníngeos, fiebre y pleocitosis pero de predominio linfocítico. Después de análisis especializados, se da pro concluido que la mayoría de los agentes causales son virales lo cual conlleva a las diferentes sub-clasificaciones. También en ciertos casos puede ser ocasionada por hongos, bacterias atípicas, micobacterias y parásitos.
Palabras clave
Meningitis, bacteria, meninges, líquido cefalorraquídeo, signos meníngeos, pleocitosis
Fisiopatología:
Existen tres vías principales mediante las cuales un microorganismo (ya sea hongo, bacteria, parásito o virus) penetra el sistema nervioso central y causa la enfermedad1, 3.
Inicialmente el agente infeccioso debe de colonizar al huésped, lo puede realizar mediante una colonización inicial en piel, nasofaringe, tracto gastrointestinal, tracto genitourinario. La mayoría de los patógenos que pueden llegar a producir enfermedad meníngea se transmiten por vía respiratoria1,3.
Desde el sitio de primoinfección el agente puede invadir la mucosa y atravesando las barreras de defensa del huésped penetrar al sistema nervioso central por diferentes mecanismos:
- Invasión hematógena con subsecuentes siembras al sistema nervioso central (forma más común para la diseminación de la mayoría de los patógenos incluyendo al meningococo, neumococo, sifilítica y criptocóccica)
- Invasión vía neuronal retrógrada (la afección inicial es olfatoria y/o de nervios periféricos) por ejemplo en los casos de Naegleria fowleri, Gnathostoma spinigerum
- Diseminación directa por contigüidad, la cual se da en casos de sinusitis, otitis media, malformaciones congénitas, trauma e inoculación directos durante una manipulación intracraneana.
Se cree que algunos virus facilitan la entrada de agentes bacterianos a la circulación sanguínea; una vez ahí el microorganismo debe de escapar del sistema inmune del huésped (macrófagos, células NK, anticuerpos, neutrófilos.) Posteriormente, ocurren las siembras a distancia incluidas al sistema nervioso central. El mecanismo mediante el cual el agente infeccioso llega a tener acceso al espacio subaracnoideo aun es desconocido1..
Una vez en el sistema nervioso central los agentes causales tienden a sobrevivir debido a que el sistema inmune del huésped se encuentra limitado en este compartimiento. La existencia y el crecimiento del agente infeccioso, permanecen descontroladas e inducen la cascada de inflamación meníngea1.
Los avances claves en lo que respecta a los estudios realizados acerca de la inflamación meníngea, en la fisiopatología de la meningitis incluyen el rol, primordial que ejercen las citoquinas(factor de necrosis tumoral alpha e interleuquinas) quimioquinas y otras moléculas proinflamatorias que influyen en la patogénesis de la pleocitosis y el daño neuronal durante la meningitis bacteriana. Aumento de las concentraciones de dichos factores se ha encontrado en el líquido cefalorraquídeo de pacientes con meningitis1,8.
La interacción propuesta de dichos factores se redacta a continuación:
- La exposición de la célula a los residuos liberados durante la replicación y muerte bacteriana activa la síntesis de citoquinas y mediadores proinflamatorios. Es probable que dicho proceso se inicie por un factor ligando de componentes bacterianos el cual es reconocido por receptores como lo son los receptores semejantes a Toll1.
- Las dos principales citoquinas en esta cascada inflamatoria son el Factor de necrosis tumoral alfa (FNT-alpha) y la interleuquina 1(IL-1). El FNT-alfa es una glicoproteína derivada de la activación de monocitos, linfocitos, astrocitos, y células de la microglia. La IL-1 es producida primordialmente por mononucleares fagocíticos y es responsable de la inducción de la fiebre durante infecciones bacterianas. Ambas moléculas se han detectado en el líquido cefalorraquídeo de individuos con meningitis1,10.
- Muchos mediadores secundarios como lo son, IL-6. IL-8, el factor activador de plaquetas, el óxido nítrico y las prostaglandinas(PGE-2) aumentan el proceso inflamatorio ya sea de manera sinergista o por sí mismos. La IL-6 induce a los reactantes de fase aguda en respuesta a la infección bacteriana. La quimioquina IL-8 media la atracción quimiotáctica de neutrófilos inducida por el FNT-alpha y la IL-1.El óxido nítrico es una molécula de radical libre que puede inducir citotoxicidad cuando se produce en grandes cantidades. La PGE-2 es un producto de la cicloxigenasa, que actúa induciendo la permeabilidad de la barrera hematoencefálica. Se cree que el factor activador de plaquetas (que media la formación del trombo y la activación de factores de coagulación en la vasculatura) tiene importancia en lo que respecta a la inflamación meníngea sin embargo su rol no se encuentra claro1,10.
- El resultado neto del daño endotelial y la permeabilidad de la barrera hematoencefálica aumenta la entrada de muchos componentes sanguíneos al espacio subaracnoideo, lo cual contribuye a la producción de edema y elevación en las proteínas del líquido cefalorraquídeo. En respuesta a las interleuquinas y las moléculas quimiotácticas existe migración de neutrófilos de sangre al líquido cefalorraquídeo, produciendo la pleocitosis neutrofílica característica de la meningitis bacteriana. El aumento de la viscosidad del líquido cefalorraquídeo como resultado de la salida de componentes del plasma al espacio subaracnoideo y la disminución del flujo venoso debido al edema, y los productos bacterianos de degradación, neutrófilos y otras activaciones celulares van a conllevar a edema citotóxico1,8,10.
- El surgimiento de este edema cerebral contribuye de manera significativa a la hipertensión intracraneana y consecuentemente a la disminución del flujo sanguíneo cerebral. Lo cual va a conllevar al metabolismo anaerobio el cual aumentara la concentración de lactato y a la hipoglucorraquia. Adicionalmente, la hipoglucorraquia se dará como resultado de la disminución del transporte de glucosa al compartimiento espinal. Eventualmente si este proceso incontrolado no se modula por un tratamiento efectivo puede ocurrir disfunción neuronal transitoria o permanente 1,8.
- El nivel de citoquinas, quimioquinas, FNT-alfa e interferón gama se ha encontrado elevado en pacientes con meningitis aséptica1,10.
Otro componente o complicación importante de la meningitis es el desarrollo de hipertensión intracraneana. La fisiopatología de esta complicación es compleja e influyen muchas moléculas proinflamatorias así como elementos mecánicos. Edema intersticial( secundario a la obstrucción del flujo del líquido cefalorraquídeo, como en hidrocefalia), Edema citotóxico (daño a tejido cerebral debido a los restos bacterianos y a los factores inflamatorios liberados por los neutrófilos), edema vasogénico( por aumento de la permeabilidad de la barrera hematoencefálica), todos estos factores tienen su rol en el desarrollo de la hipertensión intracraneal1,8.
Frecuencia
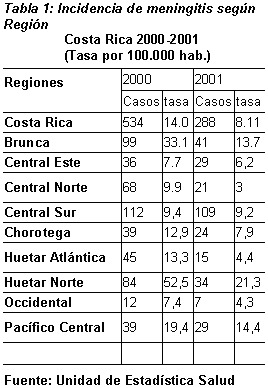
La tasa de meningitis en el año 2000 para Costa Rica fue de 14.0 por 100.000 habitantes, presentando una disminución importante en el año 2001 con una tasa de 8.11 por 100.000 habitantes. A nivel de las regiones, el comportamiento muestra que en el año 2000, tres regiones de salud presentaron las tasas más elevadas: Huetar Norte 52.5 , Brunca 33.1 y Pacífico Central 19.4 por 100.000 habitantes. En el 2001, este comportamiento se mantiene, sin embargo se observa una disminución en todas las regiones. La mayor reducción se alcanza en la Región Central Norte, Brunca, Huetar Atlántica, , Huetar Norte y Central Occidente2.
La Comisión de Infecciones Intrahospitalarias del Hospital México, realizó una revisión de egresos hospitalarios del año 2000, para caracterizar las meningitis notificadas a su unidad. De 29.668 egresos, 28 correspondieron a meningitis bacteriana, presentando una tasa de letalidad del 18 % (5 muertes). El 71 % de los casos se presentaron en adultos mayores de 30 años. La razón de masculinidad fue de 1.8. En el sexo masculino el grupo de edad más afectado fue de 40 a 49 años con un 41 % de los casos y en las mujeres fue el grupo de 50 a 69 años con un 55 %. El 85 % de los casos (11) se presentaron en amas de casa. El 82% (Nº=17) procedían de la provincia de Alajuela, el 35 % (Nº=6) de Heredia y un 29 % (Nº=5) de San José2.
No se lograron encontrar estudios por agente específico en Costa Rica de meningitis. Según las estadísticas de los Estado Unidos ha ocurrido un cambio importante en la epidemiología de esta enfermedad con una la disminución en la incidencia de los casos por H. influenzae desde la introducción de la vacuna1,3.

Morbi-Mortalidad
La mortalidad de la meningitis varía dependiendo del agente causal
Antes de la era antimicrobiana la meningitis bacteriana era fatal. Con la introducción de los agentes antimicrobianos la mortalidad general de la meningitis ha disminuido, sin embargo, continua siendo alarmantemente alta, se reporta hasta un 25%. Entre los agentes causales de meningitis el que se reporta con mayor mortalidad es el neumococo. En Estados Unidos la mortalidad específica por microorganismo es 19-26% para S pneumoniae, 3-6% para H influenzae, 3-13% para N meningitidis, y 15-29% para L monocytogenes1,3.
Raza
La meningitis ataca a todas las razas, en Estado Unidos las tasas de meningitis reportadas en la población afro americana son mayores a la blanca ó a la hispana1,3.
Edad
Los casos de meningitis se reportan en todos las edades; sin embargo los grupos de edades extremas son los más predispuestos a la infección
Dependiendo de la edad del individuo este se predispone a ciertos microorganismos: Escherichia coli K1 y S agalactiae se dan más frecuentemente en el grupo neonatal y L monocytogenes es común entre ancianos1,3.
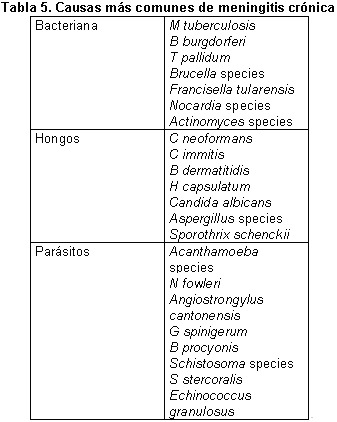
Causas más comunes de meningitis bacteriana
S pneumoniae
Se trata de un coco Gram. positivo el cual es de gran patogenicidad para el ser humano, es un colonizador común de la nasofaringe (5-10% en adulto sano, 20-40% en niños sano). Sus vías de diseminación hacia las meninges son hematógenas(bacteremia) a través de los plexos coroideos o de forma directa a través de procesos como sinusitis u otitis medias, las cuales se desarrollan al escapar estos patógenos de los mecanismos de defensa del huésped y sus mecanismos de fagocitosis1,8.
Desde hace poco tiempo se le reconoce como la causa más frecuente de meningitis bacteriana llegando a un 47% global de los casos, a su vez asociándose con las tasas más altas de mortalidad como agente causal (19-26%). Es el agente más comúnmente asociado a meningitis por fractura de base de cráneo y salida de LCR1,8.
Como parte de su historia clínica se asocia también a otros focos de infección como neumonía, sinusitis o endocarditis.
Pacientes con alto índice de riesgo presentan las siguientes condiciones: hipoesplenismo, hipogammaglobulinemia, mieloma múltiple, tratamientos prolongados con glucocorticoides, deficiencia del complemento (C1-C4), diabetes mellitus, insuficiencia renal, alcoholismo, mala nutrición e insuficiencia hepatica1,8.
N. meningitidis
Es un diplococo Gram. negativo el cual se encuentra comúnmente en la nasofaringe de individuos sanos. Este inicia su diseminación penetrando a través del epitelio de las vías respiratorias, no se cuenta con un mecanismo claro de cómo esto ocurre pero se cree que ocurre un sinergismo con infecciones virales o micoplásmicas recientes las cuales ayudan destruyen el epitelio subyacente, facilitando así la entrada del agente. Los casos esporádicos(95-97%) son producidos por las cepas del tipo B, C y Y, mientras que las cepas A y C se observan comúnmente en las epidemias( <3%)1,.
Constituye el agente causal más común de meningitis en las poblaciones de niños y jóvenes adultos, alrededor de un 59%.
Factores de riesgo: deficiencias en componentes finales del complemento (C5-C9) lo cual asocia a un incremento en la tasa de ataque pero no así en la tasa de mortalidad; deficiencia de properdina lo cual favorece la enfermedad diseminada; antecedente reciente de infección viral, hacinamiento, enfermedad crónica, uso de corticoesteroides y tabaquismo activo o pasivo1,3.
H influezae
Cocobacilo Gram. negativo pleomórfico, el cual forma parte de la flora normal de las vías respiratorias superiores. Desde la implementación de su vacuna las tasas de portadores del tipo B han pasado de un 2-4% a menos del 1%. Se propaga de un individuo a otro mediante aerosoles y el contacto directo con secreciones. La meningitis constituye la manifestación sistémica más grave y es causada generalmente por el tipo B encapsulado. Generalmente se presenta en niños menores de 2 años. Su presentación en adultos generalmente traduce algún trastorno médico de fondo, tales como: sinusitis, otitis media, alcoholismo, trauma craneal con salida de LCR, aesplenia y hipogamaglobulinemia1,3.
L monocitogenes
Es un bacilo Gram. positivo que constituye aproximadamente un 8% de los casos de meningitis bacteriana y se asocia con las tasas más altas de mortalidad(22%). Este se encuentra ampliamente diseminado en la naturaleza y se ha logrado aislar en el 5% de las heces de adultos sanos. La mayoría de los casos al parecer tienen como su origen alimentos contaminados, ya que se ha aislado hasta en 70% de la carne cruda y vegetales. Las epidemias se han asociado a su vez con el consumo de repollo, leche y quesos contaminados1,3.
Pacientes en riesgo lo constituyen las mujeres embarazadas, niños, adultos mayores, alcohólicos, individuos inmunosuprimidos (SIDA, transplantados,uso de corticoesteroides), individuos con padecimientos crónicos renales y hepáticos, diabéticos, y aquellos con condiciones que inducen sobrecarga de hierro(hemocromatosis, transfusiones a repetición)1,3.
S agalactiae
Es un estreptococo del grupo B el cual pertenece al grupo de los cocos Gram. positivos el cual en un germen habitual de tracto gastrointestinal bajo, también coloniza el tracto genital femenino en tasas que van desde un 5 a un 40% lo cual explica por que es el agente causal más común de la meningitis neonatal(70%), se han reportado casos en adultos pero la mayoría de estos mayores de 60 años. La tasa de mortalidad ronda el 34%1,3.
Factores predisponentes en adultos incluyen diabetes mellitus, embarazo, alcoholismo, insuficiencia renal y hepática así como tratamientos corticoesteroideos. Sin embargo el 43% de los casos en adultos estos no padecían de enfermedades concomitantes1,3.
Bacilos Gram. negativos
Este grupo incluye a E coli, K pneumoniae, S marcescens, P aeruginosa, Salmonella sp, las cuales como grupo se presentan en ciertos tipos de pacientes. E coli es un agente común de meningitis neonatal1,3.
Otros factores de riesgo predisponentes son: procedimientos neuroquirúrgicos, avanzada edad, inmunosupresión, bacteremia y estrongiloidiasis diseminada1,3.
S aureus y coagulasa negativo
Las especies estafilocóccicas son parte de la flora normal de la piel, es por ello que los factores de riesgo más comunes lo constituyen: trauma, procedimientos neuroquirúrgicos, endocarditis infecciosa e infección para-espinal. El estafilococo epidermidis es la causa más común de meningitis en pacientes con derivaciones de LCR1,3.

Meningitis aséptica
Es el cuadro infeccioso más común del SNC, la mayoría de los episodios son causados por patógenos virales, pero también pueden ser causados por bacterias, hongos o parásitos. Un factor muy importante a tomar en cuenta y mayormente en nuestro medio donde la automedicación es frecuente es que hay una gran cantidad de casos de meningitis parcialmente tratadas que dan con resultados cultivos negativos1,3.
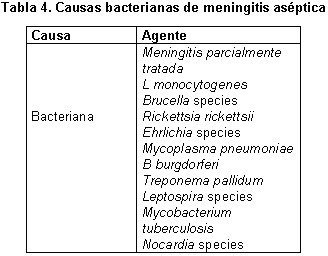
Meningitis crónica
Esta comprende una serie de síntomas y signos de irritación peritoneal asociada con pleocitosis en LCR la cual persiste por más de 4 semanas1,3,11.
A continuación se detallaran más aquellas cepas bacterianas causantes del mayor número de casos de meningitis bacteriana
Brucella sp
Es un cocobacilo gram negativo que produce una zoonosis como resultado del contacto con animales infectados (ovejas, cabras y ganado), de las cuales se conocen varias subespecies tales como: Brucella abortus, Brucella melitensis. Brucella suis y Brucella canis1,e
Meningitis tuberculosa
Se trata de un bacilo alcohol acido resistente (M tuberculosis) el cual en causante de una amplia gama de padecimientos los cuales pueden afectar virtualmente cualquier órgano de la economía humana, su distribución es mundial y el ser humano es el único reservorio. El contagio se lleva a cabo aerosoles emitidos por pacientes infectados, lo cual afecta aproximadamente un tercio de la población mundial. Los casos de meningitis en países endémicos rondaron entre los 64- 411 por cada 100 000 habitantes. Por lo tanto es uno de los primeros diagnósticos a considerar en caso de meningitis aséptica o crónica1,9.
Su presentación puede ser aguda pero clásicamente se presenta de manera subaguda y evoluciona en semanas. Los pacientes sufren diferentes pródromos como grados de fiebre, malestar general y cefalea intermitente. Los pacientes generalmente desarrollan parálisis de pares craneales ( III,IV,V,VI y VII) lo cual evidencia compromiso a nivel de tallo cerebral9.
El estadiaje clínico de la tuberculosis meningea se basa en el estatus neurológico del paciente: estadío 1 no presenta cambios a nivel de función mental, sin déficit ni hidrocefalia; estadío 2 corresponde a un paciente que presenta confusión con evidente déficit neurológico; el estadío 3 presenta estupor y letargia9.
Meningitis por espiroquetas
T pallidum
La misma se adquiere por contacto sexual usualmente, otros medios de contagio son el contacto con heridas expuestas infectadas, transmisión vertical a través de la placenta y transfusiones. El periodo de incubación antes de la aparición de síntoma es de aproximadamente 21 días(3-90 días), tiempo en que se desarrolla la espiroquetemia. Se describen 3 estadíos de la enfermedad y el compromiso a nivel d SNC puede ocurrir en cualquiera de estos. La meningitis sifilitica ocurre generalmente en el primero o segundo estadíos, siendo una de las complicaciones primarias en los primeros 2 años. Se presenta con un cuadro clínico muy similar a las meningitis asépticas, asocia cefalea, náusea, vómito y meningismos1.
Otros síndromes sifilíticos a nivel de SNC incluyen sífilis meningovascular, neurosífilis parenquimatosa, y neurosífilis granulomatosa.
B burgdorferi
Agente causante de la enfermedad de Lyme, es el vector más común de meningitis crónica en países como Estados Unidos, Europa y Asia. Este padecimiento se caracteriza por tres estadíos. Aunque poco común durante el estadío 1, puede darse el episodio de meningitis caracterizado por asociarse a un eritema migrans en el sitio donde la garrapata picó. Más frecuentemente lo que se presenta es un síndrome de meningitis aséptica de 2 a 10 semanas después de un rash y eritema migrans. La neuroborreliosis crónica es la característica común del tercer estadío de la enfermedad, hay pérdida de memoria, cambios de ánimo, problemas de lenguaje y para dormir. El síntoma más común es la cefalea asociada a náuseas, fotofobia y rigidez nucal. Parálisis del nervio facial es el déficit de pares craneales más común. Todos estos síntomas se muestran de manera fluctuante y pueden verse por meses si no son tratados1,4.
Historia Clínica
La presentación clásica de meningitis incluye: fiebre, dolor de cabeza, rigidez nucal, náuseas, vómitos y signos de disfunción cerebral (letargia confusión y coma).
La tríada clásica de fiebre, rigidez nucal y alteración en el estado de conciencia sólo se encuentra en dos tercios de los pacientes. La presentación del inicio de los síntomas de meningitis aguda surge entre horas y pocos días. Comparada a las semanas que tarda en manifestarse la crónica1,10.
La presentación atípica de la enfermedad se da en ciertos grupos:
Adultos mayores con patologías comórbidas asociadas(diabetes, insuficiencia renal crónica, enfermedades hepáticas) pueden presentar letargia en ausencia de síntomas meníngeos.
Pacientes con neutropenia pueden presentarse con sutiles síntomas meníngeos solamente
Pacientes inmunocomprometidos (incluyendo a pacientes con el VIH y SIDA) pueden tener presentaciones atípicas
Existen claves tanto en la historia clínica del paciente como en la epidemiología del área que pueden sugerir un determinado agente causal. Se debe de realizar estudio epidemiológico así como de factores de riesgo del paciente en cada caso. Entre ellas se debe de considerar el tiempo del año en que ocurre debido que muchas infecciones son estaciónales; la historia de exposición a una persona con síntomas semejantes; historia de contactos sexuales o contacto sexual de alto riesgo; área geográfica o viajes recientes que halla efectuado; contacto con animales como en el caso de leptospirosis; se debe de buscar la evidencia de una enfermedad viral sistémica; la presencia de válvula ventrículo peritoneal; la presencia de implantes cocleares1,10.
Examen Físico:
Entre los hallazgos clínicos que se pueden observar en caso de meningitis se encuentran: alteración del estado de conciencia (letargia, obnubilación, coma); fiebre y fotofobia; los signos meníngeos se observan en un 50% de los pacientes con meningitis entre los cuales tenemos el signo de Kerning (paciente en supina al que ala flexión de la cadera en 90°, con la rodilla doblada en 90° presenta con dolor y resistencia a mayor extensión), el signo de Brudzinski (en paciente decúbito supina con miembros en extensión a la movilización pasiva del cuello se produce flexión de los muslos en pacientes con irritación meníngea)y Rigidez nucal (resistencia a la flexión pasiva del cuello); puede llegar a haber afección en pares craneales en los casos de hipertensión intracraneana; existen casos de signos neurológicos focales como resultado de la isquemia por la inflamación vascular y/o trombosis; las convulsiones ocurren en aproximadamente un 30% de los pacientes; papiledema aumento de la presión arterial con bradicardia, coma y parálisis del tercer par craneal pueden ocurrir como consecuencia de la hipertensión intracraneana1,10.
Al examen físico se debe de buscar también datos sistémicos claves para ciertas patologías. Rash morbiliforme con faringitis y adenopatías sugieren una entidad viral. Máculas y petequias que evolucionen rápidamente a púrpura sugiere meningococcemia, vesículas en distribución con dermatoma sugiere herpes zoster, y lesiones en zonas genitales surgir en herpes simple tipo 2.
La presencia de sinusitis u otitis sugieren la extensión directa a meninges. Rinorrea y otorrea en casos de fracturas en zona basilar se debe pensar en fuga de líquido cefalorraquídeo y si se asocia a meningitis el agente causal más frecuente es el S. pneumoniae. hepatoesplenomegalia y linfadenopatías sugieren una enfermedad sistémica de entidad viral o fúngica1,10.
Diagnósticos diferenciales
Meningitis no infecciosas
Carcinomatosis meníngea
Vasculitis SNC
Accidente Vascular Cerebral
Diagnóstico
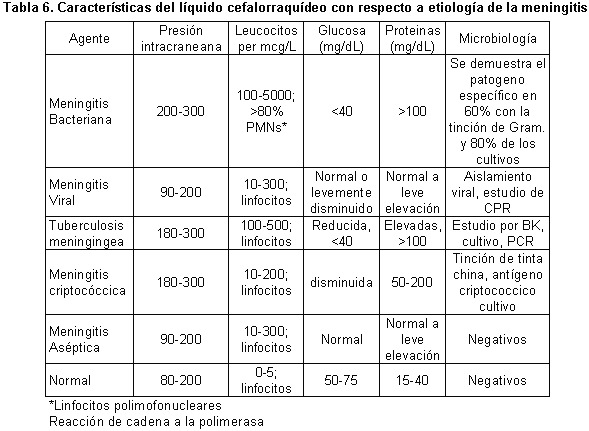
La piedra angular del diagnóstico se basa en los análisis de líquido cefalorraquídeo, pacientes con meningitis aguda muestran la pleocitosis neutrofílica característica (más 80% células PMN), la presión de apertura puede estar elevada lo cual sugiere aumente de la presión intracraneal. La glucosa de LCR es menor a los 2/3 de la glucosa sanguínea de control del paciente (40-70 mg/dl de rango). Aumento de las proteínas generalmente (20-50 mg/dl) 1,3.
Una tinción de gram del LCR permite una rápida identificación del agente causal en 60 – 90% de los pacientes pero la sensibilidad es variable, esto por cuanto depende de la concertación bacteriana y el uso previo de antibióticos. El cultivo bacterial devela la causa en un 70 – 85% de los casos lo cual disminuye con el uso de antibióticos para lo cual los expertos prefieren la técnica de látex para detección de antígenos de H influenza, S Pneumoniae, N meningitidis, E coli y S galactiae 1,3.
La TAC y la RMN no son de apoyo para el diagnóstico, sólo se encuentran indicadas en pacientes con fiebre prolongada, síntomas focales neurológicos, evidencia de aumento de presión intracraneal y sospecha de fractura de base de cráneo. También ayuda a evaluar los senos paranasales. Estos estudios también se utilizan para la detección de complicaciones de este cuadro como hidrocefalia, infarto cerebral, absceso cerebral, empiema subdural y trombosis de senos venosos1,12.
Tratamiento médico
Retraso en la instauración de la terapia antimicrobiana puede elevar significativamente la morbi-mortalidad, el antibiótico escogido debe alcanzar niveles adecuados a nivel de SNC tales como penicilinas, cefalosporinas de 3ra y 4ta generación, carbapenemes, fluoroquinolonas y rifampicina están indicados y su instauración se debe realizar empíricamente en pacientes con alto gado de sospecha diagnóstica después de realizada la punción lumbar basándose en los factores predisponentes del huésped y corroborar su uso según los resultados de laboratorio1,3.
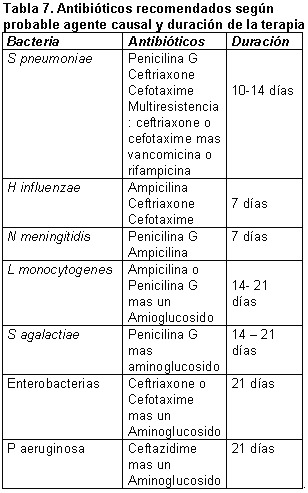
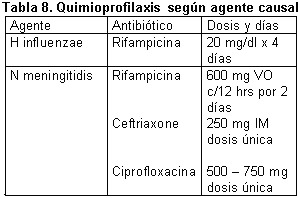
Vacunación y quimioprofilaxis
Continuar la cobertura de vacunación en nuestra población contra el H influenza permitirá mantener baja la tasa la incidencia de meningitis por este agente causal. La vacunación por S pneumoniae se recomienda en individuos mayores de 65 años y aquellos con enfermedades crónicas pulmonares. En pacientes aesplénicos se recomienda la vacunación contra agentes encapsulados (S neumoniae, N meningitidis). Ofrecer la vacunación de polisacárido tetravalente por meningococo a pacientes con inmunodeficiencias o que están en contacto con este tipo de poblaciones1,3.
Quimioprofilaxis para aquellos pacientes que estuvieron en contacto con un posible caso índice de meningitis por H influenzae, N meningitidis y S pneumoniae, sin embargo este tipo de profilaxis no ayuda al tratamiento de una enfermedad en periodo de incubación por lo que se recomienda observación1,11.
Conclusiones:
La entidad de meningitis bacteriana continua siendo una causa importante de morbimortalidad a pesar de los avances médicos y tecnológicos con los que se encuentran hasta ahora; el diagnóstico temprano de la misma continúa siendo vital para la evolución de los pacientes, y éste se basa en una buena historia clínica y un adecuado examen físico elementos vitales para cualquier diagnóstico médico, la punción lumbar aunque rudimentaria continúa siendo la norma ideal para la confirmación del diagnóstico de esta patología por lo cual no se debe de dudar en utilizarla si el caso lo amerita.
La continuidad que se le de a los programas de Salud Pública con respecto a vigilancia epidemiológica y vacunación poblacional constituyen un base fundamental para mantener estándares adecuados para el control, detección temprana y prevención de este tipo de padecimiento; en medio, de un país tropical como lo es Costa Rica, que mantiene una alta afluencia de extranjeros por año.
Bibliografía:
1-Razonable R. Meningitis. E-medicine.com. Junio 27, 2005. [ Links ]
2-Sistema de Vigilancia Epidemiológica de Costa Rica 2002, Ministerio de Salud de Costa Rica boletín epidemiológico semana 1 volumen 2 no 1 [ Links ]
3-Diederik van de Beek Community-Acquired Bacterial Meningitis in Adults N Engl J Med 2006;354:44-53. [ Links ]
4-Schuchat A Bacterial Meningitis in United States in 1995 N Engl J Med, October 2, 1997 970-977 [ Links ]
5-Quagliarello V, Treatment Of Bacterial Meningitis N Engl J Med March 6, 1997 708-717 [ Links ]
6- Diederik van de Beek Clinical Features and Prognostic Factors in Adults with Bacterial Meningitis N Engl J Med 2004;351:1849-59. [ Links ]
7- Skinhøj P Guidelines for managing acute bacterial meningitis .320.7245.1290 BMJ 2000;320;1290 [ Links ]
8-Koedel U,Pathogenesis and pathophysiology of pneumococcal meningitis Lancet Infect Dis 2002; 2: 721–36. [ Links ]
9-Thwaites G, Diagnosis of adult tuberculous meningitis by use of clinical and laboratory features. THE LANCET Vol 360 October 26, 2002 [ Links ]
10- Longo, "Harrisons Principios de Medicina Interna" 15ava ed. Mac GrawHill, España, 2001 pág 2980-2903 [ Links ]
11-Lazoff M Meningitis. E-medicine.com. Julio 25, 2005. [ Links ]
12-Lutfi I Meningitis Bacterial. E-medicine.com. noviembre 4, 2005. [ Links ]