La piomiositis es una infección bacteriana primaria de músculo esquelético. Antes era una enfermedad solo de pacientes de zonas de clima tropical, por lo que se conocía como piomiositis tropical. No obstante, se ha producido un aumento en la aparición de casos en zonas no tropicales, especialmente en pacientes inmunocomprometidos con infección por virus de inmunodeficiencia, diabetes o neutropenia.1-3Esta condición puede asociarse a bacteremia y por ende con la aparición de focos infecciosos de diseminación hematógena. Se reporta caso de espondilodiscitis bacteriana secundaria a bacteremia, derivada de una piomiositis de músculo iliopsoa en un paciente inmunocompetente.
Caso clínico
Se trata de un hombre de 45 años, sin antecedentes médicos, que se presenta al servicio de emergencias con tetraparesia flácida de predominio en miembros inferiores, en el contexto de encontrarse en tratamiento por una piomiositis de músculo iliopsoas. Aproximadamente dos semanas antes de este diagnóstico, el paciente se encontraba laborando en una bananera, donde posterior a un esfuerzo refiere inició una lumbalgia leve, que progresó a un dolor incapacitante que comprometía la marcha, asociando ataque al estado general y síntomas constitucionales.
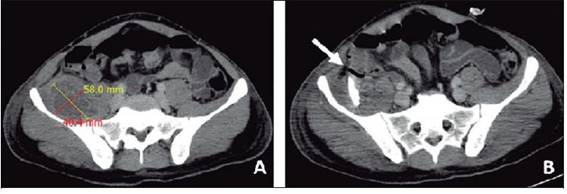
Figura 1: Tomografía axial computarizada de abdomen. Se observa colección en músculo iliopsoas derecho (A). La flecha señala el sitio de drenaje del absceso
Al paciente se le diagnosticó piomiositis de músculo iliopsoas mediante una tomografía computarizada, la cual evidenció una importante cantidad de material purulento, que se drenó mediante punción percutánea y colocación de dreno (Figura 1). Los hemocultivos y el cultivo del contenido del absceso resultaron positivos por un Staphylococcus aureus meticilinosensible, con resistencia inducible a clindamicina negativa.
Cerca de 2 días después de la colocación del dreno, el paciente presenta debilidad de 4 extremidades, de predominio en miembros inferiores, vejiga neurogénica y datos sugestivos de lesión de motoneurona superior. Por el antecedente de infección bacteriana se le realiza punción lumbar, obteniendo un líquido transparente, con 30 leucocitos/mm3 (80% linfocitos), microproteínas totales en 816,2 mg/dL, deshidrogenasa láctica en 194 mg/dL, sin hipoglucorraquia y con una tinción de gram negativa por bacterias.
En vista de estos hallazgos, al paciente se le realizan una tomografía que evidencia un osteofíto proyectado hacia canal medular y una resonancia magnética de columna que muestra una espondilodiscitis a nivel de C5 - C6, con compromiso medular y vertebral (Figura 2). El paciente es intervenido de urgencia (fijación cervical anterior), y el material quirúrgico enviado muestra al frotis abundantes leucocitos y cocos gram positivos. El cultivo es positivo por Staphylococcus aureus meticilino-sensible con resistencia inducible a clindamicina negativa.
Entre los estudios complementarios se encuentra que su hemograma muestra hemoglobina en 10,1 gr/dl; hematocrito 31%; leucocitos total 19200 / mm3 y los marcadores inflamatorios muestran proteína C-Reactiva (PCR) en 8,6 mg/dl y una procalcitonina en 0,30 ng/ml. No se evidenció alteraciones morfológicas en el hemograma sugestivas de trastorno linfoproliferativo ni neutropenia. No se documentó hipogammaglobulinemia y las serologías por virus de hepatitis B y C, virus de inmunodeficiencia humana (VIH), citomegalovirus y toxoplasmosis, resultaron negativas.
El paciente recibió tratamiento inicial con vancomicina con una dosis diaria de 2 gramos en infusión continua. Cuando se obtuvieron cultivos definitivos, se decidió cambiar a oxacilina, dado el perfil de sensibilidad y se agregó rifampicina oral. La intervención quirúrgica a nivel espinal permitió descomprimir la médula, pero sin mejoría significativa de su paraparesia. El paciente completó 4 semanas de tratamiento antibiótico. El seguimiento de marcadores inflamatorios mostró caída de la PCR a 2,60 mg/dl y la procalcitonina a 0,09 ng/ml. El paciente fue egresado con control externo en terapia física.
Discusión
La piomiositis fue descrita por primera vez en 1885 por Scriba.4-5 En 1971, Levin et al. realizan la caracterización clínica del cuadro.6 Esta condición tiene carácter endémico en lugares como Uganda y Ecuador, donde constituye un importante porcentaje de los ingresos hospitalarios quirúrgicos.7,8
Los factores precipitantes usualmente no son aparentes, pero podrían relacionarse con trauma muscular y actividad física excesiva.5 Kitara et al. reportan que esto podría asociarse a deficiencias nutricionales preexistentes.9 De manera reciente ha venido afectando a pacientes en Norteamérica y Europa.10-11
La forma tropical afecta a grupos de edad entre los 2 a 5 años y entre los 35 y 40 años, en una relación hombre a mujer de 4:1.12 En la versión no tropical, el grupo de edad es mayor y se mantiene la predominancia en el sexo masculino.13
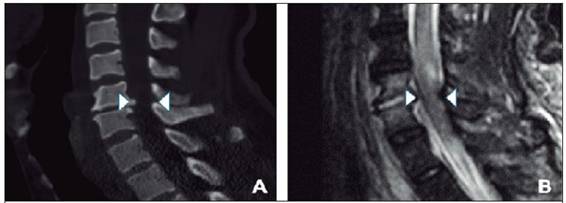
Figura 2: Tomografía computarizada muestra osteofíto (A) (puntas de flecha). La resonancia magnética corrobora compresión medular con edema (B) (puntas de flecha)
Afecta grupos musculares de gran volumen, siendo los sitios predilectos el cuádriceps y los glúteos.14 Cuando el músculo psoas es el involucrado, la sintomatología puede simular un cuadro de apendicitis aguda.15 No obstante, también se ha reportado afectación de múltiples grupos musculares.16-17El caso actual mostró compromiso iliopsoas con una presentación clínica como lumbalgia severa.
Esta entidad evoluciona en tres etapas. La primera es la invasiva, que dura 10 días y muestra pocos signos de inflamación: malestar general, mialgias y febrícula. La siguiente etapa es la supurativa, que se extiende entre los días 10 - 21 y se asocia a marcados signos de inflamación, fiebre y leucocitosis. La etapa final es la tardía, en la que el paciente luce realmente séptico, con fiebre alta, septicemia y en algunos casos shock séptico.5,7
Como en el presente caso, el germen más frecuentemente aislado es el estafilococo en la forma tropical, en el 75- 90% de los casos. Sin embargo, en la forma no tropical se han encontrado otros gérmenes hasta en el 40% de los casos, incluyendo Streptococcus viridans, Escherichia coli, Neisseria gonorrhoeae, Citrobacter freundii, Yersinia enterocolitica y Haemophilus influenzae. Existen reportes aislados de micobacterias, fusobacterias, bacterias anaerobias y hongos.6,10,18-24
El diagnóstico por laboratorio incluye leucocitosis, aumento de la VES (velocidad de eritrosedimentación) y de la PCR. Menos de un 5% presenta hemocultivos positivos.12
Aunque el ultrasonido puede ser útil, el diagnóstico se realiza mediante tomografía y especialmente con resonancia magnética nuclear.25-26
El tratamiento antibiótico debe ir dirigido al germen más frecuente. En el caso de estafilococo meticilino sensible se recomienda oxacilina 2 gramos cada 4 horas y vancomicina si el germen es meticilinoresistente. La duración de la antibioticoterapia debe extenderse por 2 a 3 semanas. Algunos recomiendan combinar al menos 2 antimicrobianos, en cuyo caso la rifampicina es una opción, tal como se utilizó aquí. A pesar del tratamiento, la mortalidad oscila entre 0,5 y 2%.27-28
En el caso que se presenta, dada la frecuencia con la que se aísla estafilococo meticilino-resistente, se inició vancomicina.
Aunque su espectro es adecuado, se opta, cuando es posible, por cambiar a oxacilina, que posee menor costo y toxicidad.
En algunos casos la debridación quirúrgica es obligatoria, sin embargo, la colocación guiada de drenajes puede ser menos invasiva y reducir los días de hospitalización.29
Probablemente lo más singular de este caso, es que la piomiositis haya sido el foco inicial de una diseminación hematógena hacia el espacio intervertebral. De igual forma, se demostró que no había contigüidad entre ambos focos.
Este caso ilustra un cuadro característico de espondilodiscitis con compresión aguda de la médula espinal, que inició en foco infeccioso de origen inusual (piomiositis del músculo psoas) en un paciente inmunocompetente. En este tipo de infecciones espinales es necesario identificar el foco que inicia la diseminación hematógena para lograr su tratamiento definitivo.














