Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Acta Médica Costarricense
On-line version ISSN 0001-6002Print version ISSN 0001-6012
Acta méd. costarric vol.47 n.3 San José Jul. 2005
paciente joven
Vladimir- Poutvinski, José Rojas- Solano, José Fuchs- Cordon
Resumen
La tuberculosis del SNC representa cerca del 5% de los casos de tuberculosis extrapulmonar, y la meningitis es el cuadro clínico más frecuente. Una forma poco común de presentación en nuestro medio son los tuberculomas. Se refiere el caso de una paciente de 30 años de edad, hospitalizada para estudio por múltiples masas intracerebrales. Se descartaron la toxoplasmosis y la neurocisticercosis debido a la falta de respuesta al tratamiento específico, tampoco se encontró lesión tumoral primaria que sustentara una metástasis. No se llegó al diagnóstico etiológico por la imposibilidad de realizar una biopsia. Tras 5 meses, la paciente reingresa con una pleuritis por M. tuberculosis, que sugirió tuberculomas como causa de las lesiones intracerebrales. Este diagnóstico presuntivo se confirmó con una excelente respuesta a antifímicos, con desaparición de las masas intracerebrales al cuarto mes de tratamiento. El caso demuestra que es importante considerar los tuberculomas en el diagnóstico diferencial de las masas intracerebrales.
Descriptores: tuberculosis sistema nervioso central, tuberculomas
Key words:
Recibido: 16 de febrero de 2005 Aceptado: 24 de mayo de 2005
Una mujer nicaragüense de 30 años, vecina de Puntarenas, sin antecedentes médicos de importancia, fue referida al Servicio de Emergencias del Hospital México para evaluación topográfica, por trauma craneoencefálico sin pérdida de conciencia, consecuencia de aparente agresión física intrafamiliar. Los únicos hallazgos al examen físico fueron candidiasis oral, afasia motora, papiledema y hemorragias bilaterales en la fundoscopia. No se evidenciaron estigmas externos de trauma.
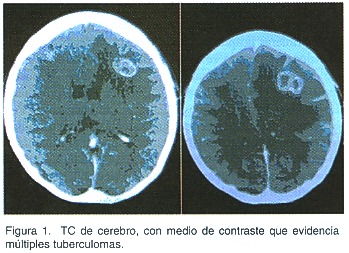
Los análisis de laboratorio mostraron anemia normocítica normocrómica, con hemoglobina de 10.6 g/dl. Los valores del leucograma, recuento de plaquetas, nitrógeno ureico, creatinina, pruebas de función hepática y velocidad de eritrosedimentación estaban dentro de límites normales. Se realizó una TC de cerebro con medio de contraste que evidenció al menos 3 lesiones anulares con refuerzo de los contrastes localizados en las regiones córtico-subcortical frontal, parietal y en sustancia blanca cerca del cuerno frontal izquierdo, acompañadas de edema perilesional importante y desviación de la línea media (Figura 1).
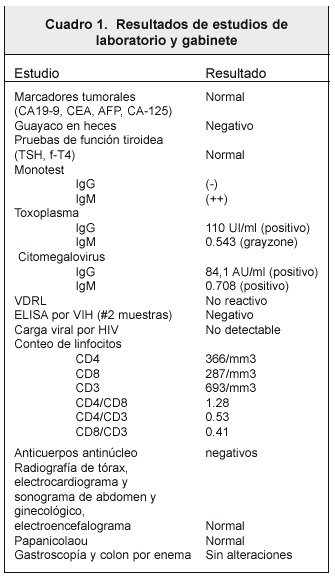
La hipertensión endocraneana se manejó con manitol y corticoesteroides sistémicos, la profilaxis de convulsiones se realizó con fenitoína. Ante la sospecha de toxoplasmosis cerebral se inició tratamiento con clindamicina y trimetoprim-sulfametoxazol. Una TC control luego de 2 semanas de tratamiento mostró disminución importante del edema, sin reducción en el tamaño de las lesiones, de modo que se dio una prueba terapéutica con albendazol, por la posibilidad de neurocisticercosis. Los resultados de laboratorio y gabinete solicitados despúes se anotan en el Cuadro 1. No se analizó el líquido cefalorraquídeo, por persistencia de signos de hipertensión endocraneana.
A pesar de la sospecha clínica y el conteo bajo de linfocitos T-CD4, se descartó infección por el VIH. Se estudió la posibilidad de etiología tumoral metastásica, sin encontrarse lesiones en otros órganos. La solicitud de efectuar biopsia de las lesiones cerebrales fue rechazada. La paciente se recuperó de la afasia y fue egresada tras completar un mes de tratamiento controla la toxoplasmosis.
Dos meses después la enferma continuaba asintomática, pero fue hospitalizada por persistencia de las masas intracerebrales en la TC de control. El análisis del líquido cefalorraquídeo demostró eritrocitos en 650/mm3, leucocitos en 1/mm3, glucorraquia en 65 mg/dl (glicemia concomitante en 96 mg/dL), microproteínas en 32 mg/dl, cloruro en 125 mg/dl, VDRL no reactivo, serología por cisticercosis negativa, cultivos por bacterias y hongos negativos, citometría de flujo normal y citología inespecífica. Pese a la sospecha de una inmunodeficiencia primaria, no se contó con estudios por trastornos inmunológicos de este tipo. Nuevamente se egresó para control ambulatorio.
Luego de un mes la paciente fue hospitalizada varios días por malestar general, hiporexia, cefalea occipital, dolor torácico pleurítico derecho, fiebre y pérdida de peso no cuantificadas. Al examen físico no se encontraron signos meníngeos, pero sí de derrame pleural derecho. La radiografía de tórax reveló además un discreto infiltrado apical izquierdo, con características de cavitación. La toracocentesis fue diagnóstica de un exudado linfocitario, y se describió un líquido amarillento turbio, con 1670/mm3 eritrocitos, 1 2060/mm3 leucocitos, segmentados 5%, linfocitos 95%, glucosa 81 mg/dl (glicemia concomitante en 101 mg/dl), proteínas totales 5.4 g/dl, amilasa 29 U/L, DHL 504 IU/L y cultivo por piógenos negativo. La biopsia pleural permitió observar granulomas con centro caseificado, con escasos microorganismos bacilares alcohol-ácido resistentes, por lo tanto, diagnóstica de tuberculosis pleural. Este hallazgo junto con la persistencia de las lesiones intracerebrales descritas en la TC, sugirió la posibilidad de que estas correspondieran a tuberculomas. Se inició tratamiento antifímico tetra-asociado, con excelente respuesta clínica en pocos días.
Se egresó para control ambulatorio en los Servicios de Neumología y Medicina Interna. La TC de control, a los cuatro meses de terapia antifímica, mostró la desaparición de las lesiones y confirmó diagnóstico presuntivo de tuberculomas cerebrales. A los 9 meses de tratamiento la paciente se encontraba sin evidencia de enfermedad.
Discusión
La tuberculosis del SNC representa cerca del 5% de los casos de tuberculosis extrapulmonar, y la meningitis es el cuadro clínico más frecuente. Una forma poco común de presentación son los tuberculomas 1. Actualmente, en Estados Unidos los tuberculomas corresponden al 0.2% de todas las biopsias de tumores cerebrales. Al principio del siglo XX, cuando no existía el tratamiento antifímico, los tuberculomas corresondían al 34% de los tumores intracraneales y se observaban usualmente en niños. Este patrón epidemiológico se ha conservado en los países subdesarrollados, por ejemplo en India, donde del 10% al 15% de los tumores intracraneales son tuberculomas 2. Se desconoce la epidemiología de esta entidad particular en nuestro país.
El M. tuberculosis alcanza el parénquima cerebral por vía hematógena, desde el foco de infección primaria en pulmón, dando lugar a los focos de Rich que permanecen controlados por la respuesta inmunológica. Estos pueden evolucionar a tuberculomas, que histológicamente se caracterizan por una zona central de necrosis caseosa rodeada por una cápsula de tejido fibroso, células epitelioides, células gigantes multinucleadas y linfocitos 3. En el centro necrótico hay bacilos viables en estado latente. Alrededor de la cápsula se produce edema del parénquima y proliferación astrocítica. Los tuberculomas pueden encontrarse en cerebro, cerebelo, espacios subaracnoideo, subdural y epidural, y médula espinal 4. Generalmente la localización es infratentorial en niños, mientras que en adultos las lesiones tienden a ser supratentoriales 5 y a menudo se ubican en la unión corticomedular o regiones periventriculares, como en este caso. Según los estudios, los tuberculomas son múltiples en un tercio de los pacientes 6. Si sucede la liquefacción del centro caseoso, el tuberculoma evoluciona a un absceso tuberculoso.
Menos del 50% de los pacientes con tuberculomas tienen el antecedente de tuberculosis y las manifestaciones clínicas pulmonares son sutiles o ausentes. Esto tiende a desviar el diagnóstico, como sucedió en este caso, porque no había otra manifestación de la tuberculosis. La paciente tampoco tuvo datos de meningitis, que coexiste en el 10% de casos. Los tuberculomas se pueden encontrar en un rango del 15% al 45% de los pacientes con SIDA y tuberculosis 6, y su aparición en personas sin SIDA, como en el presente caso, probablemente se explica por una respuesta inmune inadecuada, por lo que los tuberculomas son más frecuentes en niños 2. La enferma presentó conteo bajo de linfocitos CD4, con serología y carga viral negativa por el VIH; llaman la atención las infecciones oportunistas (tuberculosis y candidiasis), que sugieren la presencia de una inmunodeficiencia celular de origen primario o adquirida sin ser identificada. Simultáneamente se reportó una serología por citomegalovirus compatible con infección activa, sin haberse determinado antigenemia, lo cual puede interpretarse como una infección oportunista concomitante, o bien como una infección que comprometió la inmunidad mediada por linfocitos T y facilitó la aparición de los otros gérmenes oportunistas.
Los signos y síntomas más frecuentes de los tuberculomas cerebrales en adultos son cefalea: hipertensión endocraneana, convulsiones y papiledema 7. El efecto de masa de los tuberculomas puede producir una gran variedad de manifestaciones neurológicas que dependen de la ubicación de las lesiones, como por ejemplo, la afasia motora en esta paciente. El curso de la enfermedad es subagudo o crónico y la duración es de semanas a meses.
La radiografía de tórax carece de datos de tuberculosis pulmonar en el 20% a 70% de los casos 4, como sucedió en las 2 primeras hospitalizaciones de esta paciente. La composición del líquido cefalorraquídeo en los tuberculomas sin meningitis es normal, como en este caso, o puede mostrar una elevación leve e inespecífica de las proteínas. Los análisis bacteriológicos usualmente son negativos. Por lo tanto, el diagnóstico se basa en los hallazgos neurorradiológicos, en la histopatología y en la respuesta al tratamiento antifímico 4. La TC mostró la imagen típica de los tuberculomas, los cuales aparecen como lesiones hipercaptantes con refuerzo del medio de contraste en anillo, aunque también pueden observarse como lesiones hiperdensas. En ocasiones se observa una calcificación central rodeada por un área hipodensa, con anillo periférico de refuerzo (lesión en diana); aunque este patrón no es patognomónico, es muy sugestivo de tuberculomas. En la RM ponderada en T1 los tuberculomas son isointensas a la sustancia gris y pueden tener el borde levemente hiperintenso. En la RM ponderada en T2 las lesiones sin necrosis caseosa son brillantes con anillo de refuerzo. Los tuberculomas con el centro caseoso varían de isointensos a hipointensos en la RM ponderada en T2 y también tienen un refuerzo del borde. Además, pueden existir efecto de masa y edema perilesional, los cuales usualmente son más prominentes en las etapas tempranas. El diagnóstico diferencial comprende neoplasias primarias o metastásicas, sarcoidosis, neurocisticercosis y toxoplasmosis 8,9,10.
El diagnóstico definitivo se basa en la biopsia de las lesiones; en el caso en discusión esta no se realizó. La sospecha de tuberculomas se planteó cuando la paciente desarrolló una pleuritis tuberculosa, confirmada por una respuesta adecuada al tratamiento.
El tratamiento de elección para los tuberculomas incluye fármacos antifímicos 11, y los medicamentos de primera línea son: isoniazida, rifampicina, pirazinamida, estreptomicina y etambutol 12. En el Cuadro 2 se indican los esquemas de tratamiento recomendados para la tuberculosis del sistema nervioso central 4. Con tratamiento antifímico los tuberculomas usualmente disminuyen en tamaño y desaparecen en 3 meses. Las lesiones pueden tardar años en resolverse y a veces dejan una calcificación residual 13. En el presente caso, la TC no mostró tuberculomas a los 4 meses de tratamiento. Los corticoesteroides se indican para reducir el edema perilesional de los tuberculomas 3, y fueron efectivos en el tratamiento de la paciente en su primera hospitalización, antes de conocer la etiología de las lesiones. La cirugía terapéutica se señala solo en casos de hipertensión intracraneal intolerable, o cuando resulta inefectivo el tratamiento médico. Debido a un fenómeno inmunológico durante las primeras semanas o meses del tratamiento para la meningitis tuberculosa 4, algunos pacientes desarrollan nuevos tuberculomas o presentan aumento paradójico de los tuberculomas preexistentes.
Abstract
Tuberculosis of the central nervous system accounts for approximately 5% of all cases of extrapulmonary tuberculosis, mainly in the form of meningitis. Tuberculomas are uncommon entities. We present the case of a 37 year old woman with intracerebral lesions. Toxoplasmosis and neurocysticercosis were considered as possible etiologies, but specific treatment administration did not produce any results. There were no data suggesting a metastatic origin. Biopsy was unavailable. Five months later the patient developed tuberculous pleuritis wich suggested that intracerebral lesions could be tuberculomas. This diagnosis was confirmed by the results of antituberculous treatment the: intracerebral lesions disappeared on the fourth month of therapy. This case shows that tuberculomas should be kept in mind in the differential diagnosis of intracerebral masses.
Referencias
1. Martínez HR. Tuberculosis del sistema nervioso central: Conceptos actuales. Revista Mexicana de Neurociencia 2000; 1:4-9. [ Links ]
2. Zurger A, Lowy FD. Tuberculosis of the central nervous system. From Scheld WM, Whitley RJ. Infections of the central nervous system. Raven Press, 1991, pag. 425-456. [ Links ]
3. Garcia-Monco JC. Central nervous system tuberculosis. Neurol Clin 1999; 17: 737-759. [ Links ]
4. Pratibha Singhi, Sunit Singhi. Central nervous system tuberculosis. Curr Treat Opt Infect Dis 2001, 3:481–492. [ Links ]
5. Bagga A, Kalra V, Ghai OP: Intracranial tuberculoma. Evaluation and treatment. Clin Pediatr 1988; 27:487. [ Links ]
6. Jinkins JR. Computed tomography of intracranial tuberculosis. Neuroradiology 1991; 33:126. [ Links ]
7. DeAngelis LM. Intracranial tuberculoma: Case report and review of the literature. Neurology 1981; 31:1133. [ Links ]
8. Whiteman ML. Neuroimaging of central nervous system tuberculosis in HIV-infected patients. Neuroimaging Clin N Am 1997; 7:199. [ Links ]
9. Gupta RK, Jena A, Singh AK. Role of magnetic resonance (MR) in the diagnosis and management of intracranial tuberculomas. Clin Radiol 1990; 41:120. [ Links ]
10. Ünal A, Sutlas PN, Kirbas D. Case report: intracerebral tuberculoma misdiagnosed as toxoplasmosis. J Neurol Sciences (Turkish) 2004; 23:3 [ Links ]
11. Harder E, Al-Kawi MZ, Carney P. Intracranial tuberculoma: Conservative management. Am J Med 1983; 74:570. [ Links ]
12. Frieden TR, Sterling TR, Munsiff SS, Watt CJ, Dye C. Tuberculosis. Lancet 2003; 362: 887–99. [ Links ]
13. Ravindra Kumar Garg. Tuberculosis of the central nervous system. Postgrad Med J 1999;75:133–140. [ Links ]
Servicio de Medicina Interna Hospital México
Abreviaturas: TC, tomografía computarizada; SNC, sistema nervioso central; RM, resonancia magnética; SIDA, síndrome de inmunodeficiencia adquirida; VIH, virus de inmunodeficiencia humana.
Correspondencia: Vladimir Poutvinski
vlputvinsky@yahoo.com