Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Acta Médica Costarricense
On-line version ISSN 0001-6002Print version ISSN 0001-6012
Acta méd. costarric vol.47 n.3 San José Jul. 2005
empleados en el tratamiento de
la nefropatía lúpica
Viviana García-Torres 1, Jorge Vargas-Marín 2, Hernán García-Sancho 1
Resumen
Justificación y Objetivo: La nefritis lúpica es considerada como el prototipo de las glomeru-lonefritis mediadas por complejos inmunes. Existe gran variedad de manifestaciones clínicas y cambios histológicos asociados con esta patología. Los pacientes que la padecen tienen un elevado riesgo de deterioro progresivo de la función renal como resultado de la interacción de mecanismos inmunológicos y esclerosantes crónicos de lesión renal. El monitoreo de parámetros serológicos, la excreción renal de proteínas, y especialmente el sedimento urinario facilita el reconocimiento del pronóstico y el tratamiento de este desorden.
Se realizó la presente investigación para comparar la respuesta de los pacientes diagnosticados con nefritis lúpica a los diferentes esquemas terapéuticos empleados en el tratamiento de esta patología, en el Servicio de Reumatología del Hospital México.
Métodos: Se realizó un análisis retrospectivo tranversal de tipo descriptivo en el que se incluyeron los expedientes clínicos de pacientes diagnosticados con nefropatía lúpica en la Consulta Externa del Servicio de Reumatología del Hospital México en el período de tiempo comprendido entre 1990-1999. Se realizó una comparación de la respuesta a los diferentes regímenes terapéuticos empleados para el tratamiento en cada paciente.
Resultados: La población de pacientes diagnosticados con nefropatía lúpica en los años mencionados fue de un total de 65. El sexo femenino predominó en una proporción de 5 a 1. El grupo de edad más frecuente fue el de los 20 a 40 años. El hallazgo histológico más frecuente en las biopsias renales fue la nefropatía lúpica clase IV.
De los distintos esquemas terapéuticos, el más utilizado fue el de prednisona más ciclofosfamida, correspondiendo a un 52,31% del total, y fue con este esquema con el único que se obtuvo mejoría en la totalidad de los parámetros analizados luego del empleo del mismo. La ciclofosfamida fue el medicamento que presentó mayor número de efectos adversos.
Conclusión: Se comprueba mediante este estudio la mayor eficacia en el tratamiento de las complicaciones de los pacientes con nefropatía lúpica cuando se utiliza el esquema medicamentoso de prednisona más ciclofosfamida.
Descriptores: Lupus Eritematoso Sistémico, Glomerulonefritis Lúpica, tratamiento, prednisona, azatioprina, ciclofosfamida.
Key words: Systemic Lupus Erythematosus, Lupus Nephritis, treatment, Prednisone, azatioprina, cyclophosphamide.
Recibido: 25 de mayo de 2004 Aceptado: 31 de mayo de 2005
El lupus eritematoso sistémico, prototipo de los desórdenes sistémicos autoinmunes, ha sido considerado por muchos años como un modelo clásico de enfermedad mediada por complejos inmunes. Sin embargo, datos más recientes demuestran que una disfunción en múltiples niveles de la inmunidad celular y humoral es la base de la fisiopatología de este desorden. La expresión y el curso clínico del LES varía enormemente, desde una enfermedad muy leve con artralgias y rash cutáneo, hasta convertirse en una amenaza para la vida, cuando la función renal y del sistema nervioso central se ven severamente comprometidas 1.
La incidencia anual del LES es de 7/100 000 habitantes y su prevalencia de 1/ 2000. Aunque los estudios epidemiológicos son escasos y en gran medida sesgados por la condición socioeconómica de la población estudiada, parece que en ciertas etnias (raza negra e hispana en EE.UU, asiáticos) el LES es más frecuente y más grave. La mayoría de los casos comienzan entre los 17 y los 35 años y la relación mujer/hombre es entre 6/1 a 10/1 según los diferentes estudios estadísticos 2-4.
De la variedad de órganos afectados en el LES, el compromiso renal parece ser la complicación más común y a la vez más severa, es considerada la principal causa de morbilidad y mortalidad en pacientes con LES 1,5-7. Afecta aproximadamente 3 de cada 10 000 pacientes 5.
Una biopsia renal anormal está presente en el 90% de los pacientes con LES. La presentación puede variar desde una proteinuria leve asintomática hasta una glomerulonefritis rápidamente progresiva, llevando a enfermedad renal terminal 7.
En pacientes no seleccionados con lupus, las anormalidades en la orina o en la función renal ocurren en alrededor de un 25-50% en forma temprana en el curso de la enfermedad 1,8. En el estudio de Vlachoyiannopoulos et al 2, la enfermedad renal manifiesta con proteinuria, hematuria microscópica, disminución en el aclaramiento de creatinina, aumento en los niveles de creatinina o la presencia de cilindros, se encontró en alrededor del 50% de los casos. En otras series publicadas, utilizando términos similares, la prevalencia de enfermedad renal varió entre un 29-75% 1.
La proteinuria es considerada como la condición sine qua non de la enfermedad renal en el lupus Mok y col 1. Reportaron proteinuria en todos los pacientes y síndrome nefrótico en el 45-65% de los casos. La hematuria microscópica se encontró en alrededor del 80% de los pacientes durante el curso de la enfermedad 1.
La evidencia de enfermedad renal usualmente aparece dentro de los tres primeros años luego del diagnóstico de LES. Un 10-15% de los pacientes con nefritis lúpica evolucionan a insuficiencia renal terminal 1.
El esquema de clasificación más utilizado para la nefritis lúpica fue expuesto por la Organización Mundial de la Salud, éste es recomendado universalmente, como un pronóstico clínico. Divide a la nefropatía lúpica en seis clases 2,4,7:
Clase I: glomérulos normales
Clase II: Glomerulonefritis mesangial
Clase III: Glomerulonefritis proliferativa focal y segmentaria
Clase IV: Glomerulonefritis proliferativa difusa
Clse V: Glomerulonefritis membranosa
Clase VI: Glomerulonefritis esclerosante
De las diferentes clases histológicas de nefritis lúpica, la proliferativa difusa (clase IV) tiene el peor pronóstico 6. A pesar de décadas de estudio, el tratamiento óptimo de la nefropatía lúpica sigue siendo controversial debido a la ausencia de grandes estudios controlados randomizados 1,6,7.
La enfermedad renal en el LES constituye un desafío terapéutico para todo el personal involucrado en el manejo de este desorden, ya que la intervención temprana puede cambiar dramáticamente el curso de la enfermedad 1.
Los regímenes constituidos por ciclofosfamida y un corticoesteroide parecen ser los más efectivos, aunque no los ideales en términos de eficacia y toxicidad 6.
El pronóstico de los pacientes con nefritis lúpica ha mejorado continuamente, con tasas de supervivencia a los 10 años actualmente entre un 75-85%, y a los 5 años mayor a 90%. Esta mejoría refleja el hecho de que se están realizando diagnósticos cada vez más tempranos, debido a pruebas más sensibles y específicas, además de una mejor apreciación y entendimiento de la historia natural de la enfermedad, y un mejor manejo terapéutico tanto del LES como de sus complicaciones 7.
El presente estudio tuvo como objetivo evaluar los resultados del uso de diferentes esquemas de tratamiento en el manejo de pacientes con diagnóstico de neuropatía lúpica. Además, se identificaron los principales efectos adversos asociados a los diferentes regímenes terapéuticos.
Materiales y métodos
Se realiza un estudio retrospectivo, transversal de tipo descriptivo, de 65 pacientes con diagnóstico de nefropatía lúpica, en control en la consulta externa del Servicio de Reumatología del Hospital México durante 9 años, entre 1990 y 1999. Como variables en el estudio se incluyeron: edad, sexo, tipo de neuropatía, esquema terapéutico empleado, manifestaciones clínicas, de laboratorio e histopatológicas antes del inicio del tratamiento y después del, mismo y efectos adversos de los medicamentos.
Se incluyó en el estudio a pacientes de ambos sexos, entre los 17 y 60 años de edad, que cumplían con 4 ó mas de los 11 criterios revisados en 1982 2,9, para el diagnóstico de LES aprobados por el American College of Rheumatology y con nefropatía lúpica comprobada histológicamente mediante biopsia renal.
Se excluyó del estudio a pacientes con expedientes clínicos incompletos, que no permitieron la recolección de datos para las variables requeridas para el estudio.
Los criterios de clasificación de la nefropatía lúpica son los siguientes 3,9,10:
NL Clase I: Glomérulos normales.
NL Clase II: Glomerulonefritis mesangial: los túbulos, el intersticio y los vasos sanguíneos son esencialmente normales. Sedimento urinario normal, proteinuria y hematuria mínimas.
NL Clase III: Glomerulonefritis proliferativa focal y segmentaria: proliferación segmentaria en menos del 50% del glomérulo. Hematuria microscópica leve pero significativa. Síndrome nefrótico es raro. Actividad generalizada asociada a Acs Anti-ADNde y niveles bajos de complemento.
NL Clase IV: Glomerulonefritis proliferativa difusa: se encuentran alteraciones en más del 50% del área total del glomérulo, y casi todos los glomérulos son anormales.
Proteinuria moderada, con síndrome nefrótico, hematuria, HTA sistémica e insuficiencia renal de moderada a grave; son frecuentes los cilindros en el sedimento urinario, junto con títulos altos de Acs Anti-DNAde y complemento bajo.
NL Clase V: glomerulonefritis membranosa: no existe proliferación, puede haber ligero aumento en la matriz y en la células mesangiales. Proteinuria y en ocasiones hematuria, casi siempre se presenta síndrome nefrótico. Los títulos de Anti-DNAde y complemento son normales.
NL Clase VI: glomerulonefritis esclerosante: se encuentra en pacientes con riñones en fase terminal. En total, fueron identificados 65 pacientes que cumplieron con los criterios de inclusión y no tenían criterios de exclusión.
Los parámetros utilizados para comparar la respuesta a los diferentes esquemas terapéuticos fueron: cifras de nitrógeno ureico y creatinina sérica, aclaración endógena de creatinina, sedimento urinario, proteinuria de 24 hrs y biopsia renal. Los valores antes de inicio del tratamiento de la neuropatía fueron comparados con los registrados 5 años posteriores al inicio mismo.
Los valores considerados como normales de los parámetros comparados son los siguientes 11 : nitrógeno ureico: 20-30 mg/dl, creatinina sérica: 1 a 2 mg/dl, aclaración endógeno de creatinina: entre 90-120 ml/minuto, proteinuria de 24 horas: <300mg.
Las dosis utilizadas de cada medicamento fueron las siguientes: Prednisona oral: 1mg/kg de peso corporal/día por 4 semanas, luego disminución paulatina de la dosis; azatioprina: 1,5-3 mg/kg de peso corporal/día oral, ciclofos-famida oral: 1,5-3 mg/kg de peso corporal/día, ciclofos-famida intravenosa: pulsos de 1g/m2 de superficie corporal mensual por 6 meses, luego trimestral por 18 meses.
Resultados
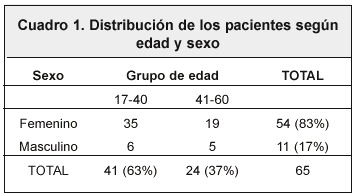
En el presente estudio, 54 casos (83,1%) eran mujeres y 11 casos (16,9%) hombres. La edad mínima de presentación de la enfermedad en la población estudiada fue de 17 años, con una edad promedio de 36 años y una edad máxima de 60 años. La frecuencia de la presentación de la enfermedad fue mayor en el grupo de edad de los 17 a los 40 años en ambos sexos con 41 casos; de los cuales 35 fueron mujeres y 6 hombres. El sexo femenino predominó sobre el masculino en una relación de 5:1 (Cuadro 1)
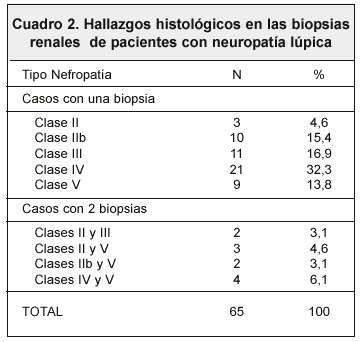
Con respecto a los hallazgos histológicos en las biopsias renales, el tipo de nefropatía más frecuente encontrada en la población estudiada fue la clase IV. El segundo lugar lo ocupó III (Cuadro2).
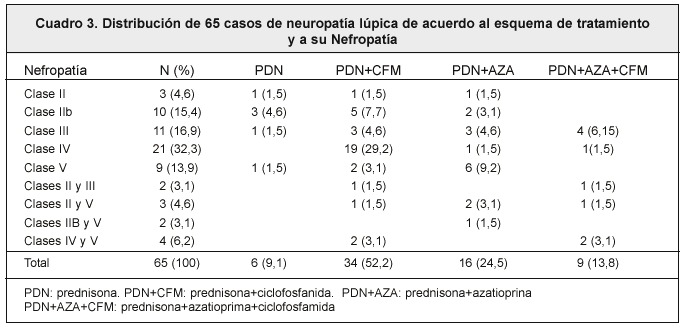
El esquema terapéutico más utilizado fue el de prednisona más ciclofosfamida; en segundo lugar el de prednisona más azatioprina y en tercer lugar se utilizaron los tres medicamentos (prednisona, azatioprina y ciclofosfamida). Es importante recalcar que la azatioprina y la ciclofosfamida en este último grupo de pacientes nunca se administraron en forma simultánea, sino que su uso fue alternado. La prednisona como monoterapia fue utilizada en la minoría de los pacientes (Cuadro 3).
La ciclofosfamida se usó en forma de pulsos intravenosos en la mayoría de los pacientes que recibieron este medicamento como parte de su esquema terapéutico.
De los pacientes tratados con prednisona como monoterapia, la mayoría presentaban nefropatía lúpica clase IIB, en cuyo tratamiento, por ser una forma menos grave de nefropatía, no se emplearon otros inmunosupresores. El esquema de prednisona más ciclofosfamida fue utilizado fundamentalmente en la nefropatía lúpica clase IV (proliferativa difusa, forma más grave). Este esquema se utilizó en 34 de los 65 pacientes estudiados. La prednisona mas azatioprina se utilizó en 16 pacientes, y la mayoría correspondió a la nefropatía lúpica clase V (Cuadro 3).
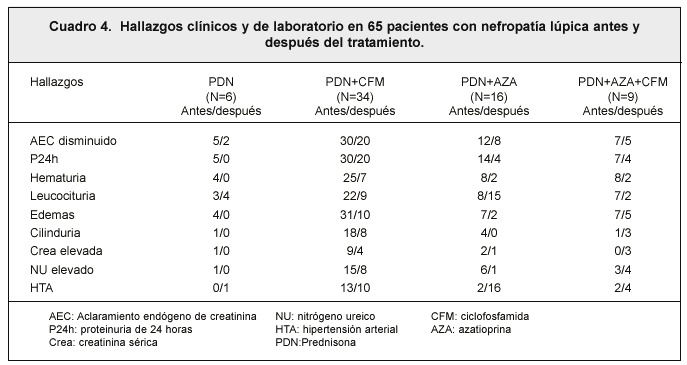
En el cuadro 4 se demuestran los hallazgos clínicos y de laboratorio tanto antes como después del tratamiento con los distintos regímenes terapéuticos en pacientes con nefritis lúpica. Cabe destacar que hubo mejoría clínica en la mayoría de los parámetros analizados en los pacientes que recibieron prednisona como monoterapia. De los diferentes esquemas terapéuticos para el tratamiento de la nefropatía lúpica en la población estudiada fue el grupo que recibió prednisona más ciclofosfamida en el que se obtuvo mejoría en la totalidad de los parámetros. En el grupo tratado con prednisona más azatioprina se observó un aumento en el número de pacientes con hipertensión arterial, y también un aumento en el número de pacientes con leucocituria después de administrado el esquema terapéutico. En los pacientes a quienes se administró prednisona, azatioprina y ciclofos- famida se encontró en un aumento en el número de pacientes con HTA, aumento en las cifras de nitrógeno ureico, creatinina sérica elevada y presencia de cilindros en orina después del tratamiento (Cuadro 4).
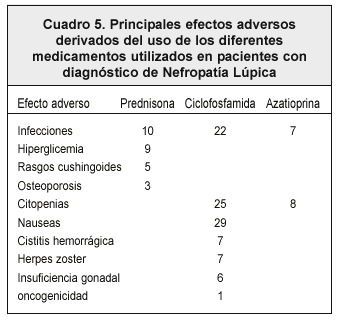
Con respecto a efectos adversos de los medicamentos, la prednisona fue responsable de un aumento en el número de infecciones (10 casos) la cuales se atribuyeron en su gran mayoría a los pacientes que utilizaron este medicamento como monoterapia. Dentro de estas infecciones, la más frecuente fue la sepsis urinaria (60%). Otras incluyen la pielonefritis, sepsis pulmonar y acné esteroidal. La hiperglicemia fue observada en 9 pacientes. Cinco pacientes presentaron rasgos cushingoides y 3 pacientes del total de casos estudiados sufrieron de osteoporosis.
Dentro de los afectados secundarios derivados del uso de la azatioprina, las citopenias ocuparon el primer lugar, con un 32% del total de pacientes que recibieron este medicamento. De ellas, la más frecuente fue la leucopenia (36%), en segundo lugar la anemia (29%) y el resto fueron linfopenias y trombocitopenias (23% y 12% respectivamente). El otro efecto adverso en los pacientes que recibieron azatioprina fueron las infecciones, de estas las más frecuentes las sepsis pulmonar y urinarias.
La ciclofosfamida fue el medicamento que presentó mayor número de efectos adversos. De los 43 pacientes que utilizaron esta droga como parte de su esquema terapéutica, 29 presentaron náuseas y vómitos, 25 presentaron citopenias (leucopenia en su mayoría), las infecciones oportunistas se observaron en más de la mitad de los pacientes (las más frecuentes fueron sepsis pulmonar y urinaria). La infección por Herpes Zoster se presentó en 7 de los pacientes que recibieron el medicamento, e igual número de pacientes presentaron compromiso vesical (cistitis hemorrágica). Otros efectos secundarios menos frecuentes fueron insuficiencia gonadal (6 pacientes del sexo femenino) y la oncogenecidad (1 paciente con displasia cervical uterina) Cuadro 5.
Con respecto a la insuficiencia renal crónica, la desarrollaron 7 pacientes del total de casos estudiados (10,7% del total) y la mayoría correspondió a la clase más grave de nefropatía.
Finalmente, solamente a un paciente se le realizó trasplante renal.
Discusión
Estudios realizados por los doctores Pirani y Pollak 12, la gran mayoría de los pacientes afectados por nefropatía lúpica (alrededor de 85%) pertenecen al sexo femenino, lo cual coincide con los resultados de la presente investigación. De acuerdo con estos estudios, la edad promedio de presentación de la enfermedad es de los 20 a los 50 años, lo que se aproxima a los resultados obtenidos en este trabajo.
La literatura demuestra que el tipo de nefropatía lúpica más frecuente es la nefritis proliferativa difusa o clase IV. En un estudio realizado, en aproximadamente el 50% de los pacientes biopsiados se encontró una lesión proliferativa (nefropatía lúpica clase III o IV) 7,12.
Con respecto al tratamiento de las diferentes clases de nefropatía, en la literatura se sugiere que en los pacientes con glomerulonefritis lúpica mesangial (clase II) no está indicado el tratamiento, ya que este patrón histológico conlleva un pronóstico excelente (supervivencia a loa 5 años mayor al 90%) 10,13. Otros autores consideran que los pacientes con NL clases I, II y VI usualmente deben recibir corticoesteroides y/o terapia coadyuvante solamente 7.
La mayoría de la literatura concuerda en que el tratamiento de la nefritis lúpica proliferativa difusa (clase IV) debe ser más agresivo y se deben combinar corticoesteroides más drogas citotóxicas. Se establece que las bases del tratamiento en la nefritis lúpica severa son los glucocorticoides y la ciclofosfamida, para preservar la función renal, controlar los signos clínicos de la enfermedad glomerular y disminuir las lesiones esclerosantes y atróficas 10,13-18.
El régimen corticoesteroide e inmunosupresor con la mayor evidencia de beneficio hasta la fecha es el uso de prednisona oral asociado a bolos intermitentes de ciclofos-famida intravenosa. La duración de la terapia con los bolos IV dependerá de la edad, la fertilidad y el potencial de malignidad del paciente. La terapia con prednisona oral usualmente se dismunye rápidamente y se usa para tratar las manifestaciones extrarenales 7.
Ha sido señalado que, en general, el tratamiento con corticoesteroides como monoterapia en la nefropatía lúpica mesangial (clase II) produce resultados satisfactorios 19. También, en un análisis retrospectivo realizado por Sloan et al, se encontró que los pacientes con glomerulonefritis lúpica membranosa (clase V) que fueron tratados con prednisona como monoterapia mostraron una excelente respuesta y supervivencia renal 19. La mejor evidencia para el uso de los corticoesteroides en el tratamiento de los pacientes con nefritis lúpica fue obtenida de un análisis retrospectivo publicado en 1979 por Albert et al., que observó el efecto de la terapia con corticoesteroides en 142 pacientes con LES en el Hospital General de Massachussets entre 1922 y 1966. Este estudio reportó una mejoría en la supervivencia en pacientes con compromiso renal que fueron descritos como muy enfermos. Tres estudios clínicos controlados randomizados de pacientes con nefritis lúpica prolife-rativa compararon el uso de prednisona con el de pulsos de ciclofosfamida. Los 3 estudios demostraron que el grupo tratado con ciclofosfamida intravenosa tuvo una mejor tasa de remisión y preservación de la función renal; por lo tanto, la prednisona como monoterapia no está indicada para el tratamiento de nefritis lúpica proliferativa difusa 4. De los 65 pacientes estudiados en la presente investigación, ninguno de ellos recibió tratamiento con prednisona como monoterapia cuando su nefropatía era proliferativa.
Todos los estudios realizados por el NIH (Nacional Institute of Health) señalan el beneficio de la ciclofosfamida en la preservación de la función renal. Los datos en los que se basan estos estudios son estadística y clínicamente significativos, además de ser los más largos con el mayor período de seguimiento de la literatura. Se concluye que la ciclofosfamida (oral e intravenosa) preserva la función renal en la mayoría de los pacientes con nefritis lúpica 15. También en estos estudios se demostró que la combinación de prednisona con alguna de las drogas citotóxicas (ciclo- fosfamida oral, azatioprina, pulsos intermitentes de ciclo-fosfamida IV) resulta en un mejor control de los signos y síntomas de la enfermedad, y en una disminución de las lesiones esclerosantes y atróficas, comparado al uso de la prednisona como monoterapia 17.
Dos meta análisis realizados combinando el resultado de múltiples ensayos controlados demostró que la adición de ciclofosfamida o azatioprina disminuyó la incidencia de la progresión a enfermedad renal terminal en un 40% comparado al tratamiento con corticoesteroides solos. Un análisis reciente mostró que los pacientes que recibieron drogas inmunosupresoras (ciclofosfamida o azatioprina) tuvieron menor deterioro de la función renal (p=0.023), fueron menos propensos a desarrollar enfermedad renal terminal (p=0.024) y menos propensos a morir por enfermedad renal (p=0.006). Sin embargo, se han realizado varios estudios para evaluar la eficacia del uso de la ciclofosfamida sin corticoesteroides concomitantes, y en uno de ellos realizado por Fries et al 16 se demostró un mal control de las manifestaciones de la enfermedad utilizando ciclofosfamida como monoterapia, comparado con el uso de altas dosis de prednisona sola. Los pacientes mostraron una mejoría clínica significativa cuando se les añadió prednisona a su esquema terapéutico. Los resultados más favorables observados en otros estudios con el uso de prednisona y ciclofosfamida sugieren la presencia de un efecto sinergístico.
Se ha demostrado que la azatioprina es menos eficaz que la ciclofosfamida en el control de las manifestaciones de los pacientes con nefropatía lúpica. Estudios comprueban que el tratamiento con prednisona más azatioprina mejora sólo ligeramente la supervivencia renal y por tanto podría estar indicado solo en aquellos pacientes con formas menos graves de nefropatía 3,16.
Con respecto a los efectos adversos de los distintos medicamentos utilizados para el tratamiento de la nefritis lúpica, se menciona a la hipertensión arterial, la hiperglicemia, la osteoporosis, las infecciones oportunistas, el aumento de peso y los rasgos cushingoides como los principales derivados del uso de los corticoesteroides 7,18,20,21, similares a los observados en la población estudiada.
Como efectos secundarios de la azatioprina, en la literatura se mencionan la supresión de la médula ósea, la cual es dosis dependiente 7,20,21, que resulta en leucopenia hasta en un 27% de los pacientes y trombocitopenia en más del 5% 7. Otros incluyen: riesgo aumentado de infecciones oportunistas en alrededor del 15% 20,21. La fibrosis pulmonar y la neumonitis intersticial han sido descritas en varios pacientes. Efectos menos frecuentes como malignidad e infertilidad también han sido observados 16,20,21. Asimismo pueden presentarse intolerancia gastrointestinal, pancreatitis y rash cutáneo 7.
En la literatura médica se citan como principales efectos adversos de la ciclofosfamida en primer lugar la supresión de la médula ósea, incluyendo todos los elementos formes sanguíneos, siendo la leucopenia la más frecuente.
Se describe como segundo problema el riesgo aumentado de infecciones, dentro de ellas las virales y fúngicas como particularmente comunes. También la fibrosis pulmonar y la neumonitis intersticial han sido reconocidas como complicaciones en un número de pacientes. Otros efectos adversos encontrados en estudios realizados a pacientes que recibieron ciclofosfamida incluyen: náuseas y vómitos, infertilidad, cistitis hemorrágica, malignidad y toxicidad gonadal principalmente en mujeres mayores de 30 años 7,15-17,20,21.
El estudio realizado demostró que el regimen más eficaz para el control de las manifestaciones renales del LES en la población estudiada fue el de prednisona más ciclofos-famida, ya que en comparación con los demás esquemas (prednisona como monoterapia, prednisona más azatioprina) fue con el único con el que se obtuvo mejoría en todos los parámetros clínicos y de laboratorio analizados. Sin embargo, también con este regimen fue con el que se presentó mayor toxicidad o efectos adversos medicamentosos.
Abstract
AIM: Lupus nephritis is considered the prototype for immune complex- mediated glomerulonephritis. There is a great variety of clinical manifestations and histologyc changes associated with this disorder.
Patients are at high risk of progressive decline of renal function as a result of organ injury secondary to the interaction of immune and chronic sclerosing mechanisms. Monitoring activity parameters, renal protein excretion, and urinary sediment, make it easier for the recognition of the prognosis and treatment of this disease.
This investigation was made in order to compare the response of patients diagnosed with lupus nephritis to the different therapeutic regimens used for the treatment of this entity at the Rheumatology Service of the Hospital Mexico.
Methods: A retrospective, cross sectional study was made, of the clinical files of patients diagnosed with lupus nephritis at seen the Rheumatology Service of the Hospital Mexico from 1990 to 1999. A comparison was made of the response to the different therapeutic regimens used for treatment in each patient.
Results: There were 65 patients diagnosed with lupus nephritis, with a female/male ratio was of 5/1. The majority of the group was from 20 to 40 years. The most common hystologic finding on renal biopses was type IV lupus nephritis. From all the therapeutic regimens, the one that included prednisone and cyclophosphamide was more frequently used than any other (52,3%). The use of this regimen showed improvement in all of the analyzed clinical parameters. Cyclophosphamide was the drug that produced more adverse effects.
The use of prednisone-cyclophosphamide demonstrated major efficacy in the treatment of patients with lupus nephritis.
Referencias
1. Mok CC, Wong RWS, Lai KN. Treatment of severe proliferative lupus nephritis: the current state. Ann Rheum Dis 2003; 62: 799-800. [ Links ]
2. Klippel JH, Weyand CM, Wortmann RL. Primer on the rheumatic diseases. Atlanta: Arthritis Foundation, 1997. [ Links ]
3. Pedrosa MF, Beaumont GH, Sánchez JL, Mola EM, Marqués AO, García PB et al. Manual de enfermedades reumáticas. Madrid: Sociedad Española de Reumatología, 1996. [ Links ]
4. Kuiper-Geertsma DG, Derksen RH. Newer drugs for the treatment of lupus nephritis. Drugs 2003; 63: 167-180. [ Links ]
5. Hübscher O. Lupus como uno de los temas centrales del Congreso Anual del Colegio Americano de Reumatología. Publicaciones de ALUA. 1997 Nov. Se consigue en: URL: http://www.drwebsa.com.ar/alua/temac.htm [ Links ]
6. Mok CC, Lai KN. Mycophenolate Mofetil in lupus glomerulonephritis. Am J Kidney Dis 2002; 40: 447-457 [ Links ]
7. Hejaili FF, Moist LM, Clark WF. Treatment of lupus nephritis. Drugs 2003; 63: 257-274. [ Links ]
8. Tumlin JA. Lupus nephritis: novel immunosuppresive modalities and future directions. Semin Nephrol 1999; 19: 67-76. [ Links ]
9. Elizondo PM. Introducción a la reumatología. México: Sociedad Mexicana de Reumatología, 1997. [ Links ]
10. Fauci AS, Branwald E, Isselbacher KJ, Wilson JD, Martin JB, Kasper DL, et al. Harrison. Principios de Medicina Interna. México: Mc Graw-Hill, 1998. [ Links ]
11. Balcells A. La clínica y el laboratorio. España: Masson, 1997. [ Links ]
12. Pirani CL, Pollak VE. The natural history of the renal manifestations of systemic lupus erythematosus. J Am Soc Nephrol 1997; 63: 1189-1190. [ Links ]
13. Chan TM, Li FK, Tang CS, Wong RW, Fang GX, Ji YL, et al. Efficacy of mycophenolate mofetil in patients with diffuse proliferative lupus nephritis. N Engl J Med 2000; 343: 1156. [ Links ]
14. Austin HA, Boumpas DT. Treatment of lupus nephritis. Semin Nephrol 1996; 16:527-535. [ Links ]
15. Steinberg AD, Gourley M. Cyclophosphamide in lupus nephritis. J Rheumatol 1995; 22: 1812-1814. [ Links ]
16. Fox DA, Mc Cune WJ. Inmmunosupressive drug therapy of systemic lupus erythematosus. Rheum Dis Clin North Am 1994; 20: 265-286. [ Links ]
17. Balow JE, Boumpas DT, Fessler BJ, Austin HA. Management of lupus nephritis. Kidney Int 1996; 49: 90-91. [ Links ]
18. Falk RJ. Treatment of lupus nephritis. A work in progress. N Engl J Med 2000; 343: 1182-1183. [ Links ]
19. Berden JM. Lupus nephritis. Kidney Int 1997; 52: 543-547. [ Links ]
20. Kelley WN, Harris ED, Ruddy S, Sledge CB. Textbook of rheumatology. Philadelphia: W.B. Saunders Company, 1993. [ Links ]
21. Donadio JV, Glassock RJ. Immunosupressive drug therapy in lupus nephritis. Am J Kidney Dis 1993; 21: 239-241. [ Links ]
1. Servicio de Reumatología, Hospital México, Caja Costarricense de Seguro Social.
2. Servicio de Anatomía Patológico, Hospital México, Caja Costarricense de Seguro Social.
Abreviaturas: LES, Lupus Eritematoso Sistémico; NL, nefropatía lúpica; HTA, hipertensión arterial; NU, nitrógeno ureico; Crea, creatinina sérica; AEC, aclaramiento endógeno de creatinina; p24h, proteinuria de 24 horas.
Correspondencia: Viviana García Torres. Apdo 306-1007 San José. Fax: 236-0080. E-mail: vivigats@hotmail.com