Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Acta Médica Costarricense
On-line version ISSN 0001-6002Print version ISSN 0001-6012
Acta méd. costarric vol.45 n.2 San José Jun. 2003
Resumen
Actualmente, los antagonistas del receptor de angiotensina II (ARA II) representan el grupo de medicamentos más novedosos para el manejo de la hipertensión arterial y una posible alternativa a los inhibidores de la enzima convertidora de angiotensina (IECAS) para el tratamiento de los pacientes diabéticos tipo 2. Por lo relevante y polémico del tema, la presente constituye una revisión de diversos ensayos clínicos, con el fin de identificar algún beneficio nefroprotector en los pacientes diabéticos tipo 2 con o sin HTA. Se exponen y analizan los resultados obtenidos en los estudios referidos como REENAL, IDNT, IRMA II y MARVAL. En conclusión, el efecto nefroprotector atribuido a los ARA II se refiere específicamente a los cambios en la morbilidad de la nefropatía y a "enlentecer", en algunos casos, la progresión de la enfermedad en los pacientes diabéticos; pero no se cuenta con elementos para generalizar esa cualidad a todos los fármacos del grupo. Sin embargo, sí podrían estar indicados como alternativa terapéutica a los IECAs ante problemas de tolerabilidad. Con los datos disponibles no es apropiado esperar los mismos efectos nefroprotectores de los IECAS, debido a que ningún ARA II ha disminuido la mortalidad de los pacientes con nefropatía diabética tipo 2 e HTA.
Descriptores
Diabetes Mellitus tipo 2, hipertensión arterial, inhibidores de la enzima convertidora de angiotensina (IECAs), antagonistas del receptor de angiotensina Il (ARA II), nefropatía diabética, nefroprotección.
Recibido: 31 de octubre, 2002
Aceptado: 18 de marzo, 2003
Abreviaturas: HTA, hipertensión arterial; DM2, Diabetes Mellitus tipo 2; ARA II, antagonistas del receptor de angiotensina II; IECAS, inhibidores de la enzima convertidora de angiotensina.
La atención del paciente con hipertensión arterial (HTA) y Diabetes Mellitus tipo 2 (DM 2) representa un gran reto para la medicina moderna. La prevención primaria o secundaria de la nefropatía asociada constituye un pilar en el manejo integral del paciente; por lo cual, la posibilidad de disponer de fármacos con propiedades nefroprotectoras vendría a resolver una gran necesidad en beneficio del paciente.
Actualmente, los antagonistas del receptor de angiotensina Il (ARA II) representan el grupo de medicamentos más novedosos para el manejo de la HTA. Su importancia deriva del mecanismo de acción, pues bloquean directamente al receptor específico de la angiotensina II (AT1), lo cual ha sido claramente relacionado con la fisiopatología de la HTA y sus complicaciones. 1 Este grupo surge ante la necesidad de mejorar, tanto los beneficios como la tolerabilidad de los inhibidores de la enzima convertidora de angiotensina (IECAS) tras 20 años de experiencia. La disminución de la morbimortalidad, así como la cardio y nefroprotección de los IECAS, ha sido la clave para su predilección en el manejo terapéutico de HTA 2 , junto con las tiazidas y los betabloqueadores como fármacos de primera elección. 3 En este momento existen 5 representantes del grupo ARA II que están disponibles en el mercado nacional: Losartan, lrbesartan, Candesartan, Valsartan y Telmisartan. Todos están reconocidos oficialmente para el tratamiento de la HTA. A la fecha, el único ARA II oficialmente indicado para el "tratamiento de la nefropatía en pacientes con diabetes tipo 2 e hipertensión como parte de su tratamiento antihipertensivo" es el lrbesartán, aprobado para esta indicación por la oficina reguladora de la Unión Europea. 4 En la presente revisión se examina la información disponible, con el fin de identificar si se ha demostrado algún efecto nefroprotector con los ARA II aplicable a los pacientes diabéticos tipo 2 con o sin HTA. Así mismo, se expone y analiza los resultados obtenidos en los diversos estudios clínicos realizados para poner en evidencia ese beneficio.
Estudios Clínicos
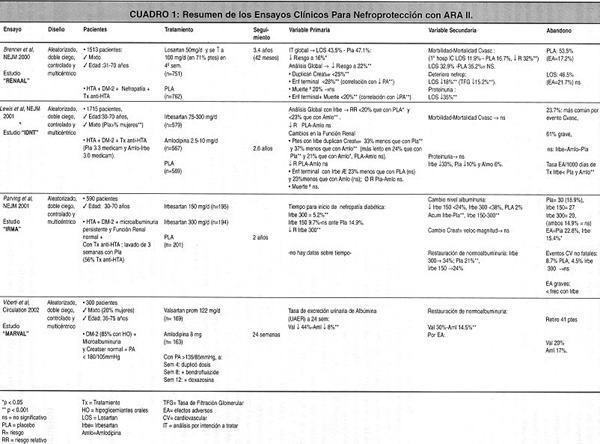
Varios estudios evalúan la actividad beneficiosa de los ARA II sobre la función renal, tal como se muestra en el cuadro 1 . No obstante, el beneficio tipificado como nefroprotección tiene diferentes significados entre los ensayos clínicos disponibles, por lo que para su comparación y análisis se debe tener una idea clara de la definición empleada en cada estudio.
* Estudio RENAAL 5 : Ensayo aleatorizado, a doble ciego, multicéntrico, comparó el efecto de losartán contra placebo en 1513 pacientes hipertensos, diabéticos tipo 2 y con nefropatía establecida, e hizo un seguimiento durante 3.4 años. Se definió nefropatía cuando, en dos o más muestras de la primera orina de la mañana, se demostraba una relación albúmina/creatinina >0.5 g/día o una tasa de proteina urinaria >300, y un nivel de creatinina sérica entre 1.3 - 3.0 mg/dl (en hombres > 60 Kg creatinina sérica >1.5 mg/dl). El 94.6% de los pacientes que recibieron placebo tenían tratamiento antihipertensivo convencional (no especificado en la metodología) ante un 92.3% Losartan, no se permitió el uso de IECAs u otros ARA II en forma concomitante. Se excluyó a los pacientes con: Diabetes tipo 1, nefropatía NO-diabética, infarto agudo de miocardio (IAM) o "By-pass" coronarlo en los meses previos, accidente vascular cerebral (AVC) o angioplastía percutánea durante los últimos 6 meses, evento isquémico transitorio en menos de 1 año o historia de insuficiencia cardiaca (IC) previa al reclutamiento para el estudio. La dosis diaria de losartán fue de 50 a 100 mg, un 71% de los pacientes recibieron 100 mg/día. La variable primaria para establecer eficacia incluyó la suma de tres aspectos: a) duplicar creatinina sérica respecto al valor basal inicial, b) desarrollar un estadío terminal medido con la necesidad de diálisis prolongada o transplante renal y e) mortalidad. El resultado con losartán fue 43.5% (vs placebo 47.1%), con una disminución significativa del riesgo a un 16% con análisis por intención de tratar (p<0.05) y a un 22% con el análisis global (p<0.001). El examen individual de los componentes de la variable primaria mostraron resultados divergentes, con losartan el riesgo de duplicar creatinina sérica fue de 25% menos (p<0.001) y el riesgo para la progresión hacia la enfermedad terminal fue de 28% menos (p<0.001), pero no se redujo el riesgo de muerte de los pacientes con respecto a placebo. Como la mortalidad no se modificó en forma significativa, un análisis acumulado posterior del riesgo de muerte más la progresión de la enfermedad alcanzó significación estadística. La variable secundaria de eficacia se evaluó mediante tres componentes: a) la morbi-mortalidad cardiovascular: IAM, primera hospitalización por IC o por angina inestable, revascularización coronarla o periférico, o muerte por causas cardiovasculares; b) la tasa de deterioro de la función renal (definido como 1/creatinina sérica) y e) los cambios en los niveles de proteinuria (definido como tasa albúmina urinaria/creatinina > 300). Con losartan, la tasa del deterioro de la función renal se redujo significativamente en un 18% y la proteinuria disminuyó significativamente en un 35%. La morbi-mortalidad cardiovascular no presentó diferencias estadísticamente significativas entre ambos grupos. Además, las diferencias de presión arterial y frecuencia cardiaca entre ambos grupos a través del tiempo no son estadística ni clínicamente significativas. Cabe señalar que en este estudio se registró un abandono elevado, un 53.5% con placebo y un 46.5 % con losartan.
* Estudio IDNT 6 : Ensayo aleatorizado, a doble ciego, multicéntrico, con tres brazos de tratamiento, comparó los efectos entre irbesartan (75-300mg/d), amlodipina (2.5-10mg/d) y placebo en 1715 pacientes con HTA, DM 2 y con nefropatía establecida, con seguimiento durante 2.5 años. Los pacientes tenían su tratamiento antihipertensivo convencional pero no se permitió el uso de IECAS, otros antagonistas de calcio ni ARA II. Para la inclusión, se definió como nefropatía cuando se documentó proteinuria > 900mg/24 horas y creatinina sérica en mujeres 1.0-3.0 mg/d y hombres 1.2-3.0mg/dl. No aparecen citados los criterios de exclusión. La variable primaria para establecer eficacia incluyó tres aspectos: a) el tiempo en que ocurte la duplicación del nivel de creatinina basal, b) el desarrollo de un estado ESRD (tiempo para inicio de diálisis-requerimiento de transplante o creatinina sérica > 6mg/dl) y e) muerte por cualquier causa. El resultado con irbesartán mostró un riesgo relativo (RR) de un 20% menos que los pacientes que recibieron placebo y un 23% menos que los pacientes que recibieron amlodipina (p<0.001). La evaluación individualizada de un aspecto de la variable primaria (duplicación de creatinina basal) mostró una respuesta diferencial significativa de 37% con amlidipina frente a < 33% con placebo; el resto de componentes individuales de la variable primaria no se diferenciaron significativamente. Todo lo anterior es independiente de la reducción de la presión arterial. La variable secundaria de eficacia evaluó: a) la morbimortalidad cardiovascular (IAM no fatal, hospitalización por IC, déficit neurológico por evento cerebral, amputación sobre rodilla) y b) el nivel de proteinuria. No se evidenció diferencia significativa entre los tres grupos respecto a la variable secundaria.
* Estudio IRMA II 7 : Ensayo aleatorizado, a doble ciego, multicéntrico, comparó el efecto de irbesartán contra placebo en 590 pacientes con HTA, DM 2, microalbuminuria persistente y función renal normal; los siguió durante 2 años. Se definió como microalbuminuria persistente a la presencia de 20-200ug/min de albúmina en 2 de 3 muestras nocturnas de orina y función renal normal como el nivel de creatinina sérica <1.5 mg/dl en hombres y <1.1 mg/dl en mujeres. Los pacientes tenían su tratamiento convencional pero no se permitió el uso de IECAs u otros ARA II. Se excluyó del estudio a los pacientes con: nefropatía no diabética, cáncer, enfermedades terminales con pronóstico de muerte menor a 2 años y aquellos con indicación para tratamiento con IECAs o ARA 2. Se utilizó 3 brazos de tratamiento: irbesartan 150 mg/d, irbesartan 300 mg/d y placebo. La variable primaria para establecer eficacia se definió como la progresión hacia la nefropatía abierta (definida como albuminuria persistente en muestras nocturnas con excreción > 200 ug/min y > al 30% sobre el nivel basal). El resultado con irbesartán 300mg/d fue de 5.2%, significativamente menor (p<0.001) que irbesartan 150mg/d (9.7%) y placebo (14.9%). La variable secundaria de eficacia evaluó 3 aspectos: a) aclaramiento endógeno de creatinina, b) cambios en los niveles de albuminuria y c) restauración de la normoalbuminuria (definida como albúmina urinaria <20 ug/min en la última visita). El aclaramiento endógeno de creatinina y los cambios en los niveles de albuminuria no mostraron diferencias estadísticamente significativas entre los tres brazos. El porcentaje de pacientes que presentó restauración de normoalbuminuria con irbesartan 300 mg fue de 34 %, mientras que con placebo fue de 21%, mostrando una diferencia estadísticamente significativa (p<0.001). Entre los eventos adversos graves se documentó, con la combinación de ambos grupos que recibieron irbesartan, una aparición de eventos significativamente menor (15.4%, p=0.02) frente a placebo (22.8%).
* Estudio NURVAL 8 : Ensayo clínico aleatorizado, a doble ciego, multicéntrico evaluó el efecto de valsartan versus amlodipina en 300 pacientes DM 2 con microproteinuria, creatinina sérica normal y presión arterial <180/<105 mm Hg; se hizo seguimiento durante 24 semanas. Se definió microproteinuria como 20-200ug/min de proteínas en 3 muestras nocturnas de orina durante 5 semanas previas al estudio. A los pacientes se les cambió su tratamiento antihipertensivo por los medicamentos del estudio antes de la randomización. Se excluyó del estudio a los pacientes con: diabetes tipo 1, utilización de IECAS, ARA Il y otros calcio-antagonistas durante las 5 semanas previas a la randomización, riesgo de embarazo, IAM, AVC en los 3 meses previos, insuficiencia cardiaca en los 6 meses previos y que requirieron de un IECA, neuropatía diabética severa, historia de encefalopatía hipertensiva o hepática, y enfermedad hepática. La dosis diaria de valsartan fue de 80 mg y la de amlodipina 5 mg. La variable primaria para establecer eficacia fue la excreción de albúmina urinaria. Con valsartan se presentó una reducción en un 43% comparado, con amlodipina, que se redujo en un 8.5% (p<0.001). La variable secundaria de eficacia establecía la normalización de la albuminuria (definida como albúmina urinaria <20ug/min en la última visita), la cual se logró en 29.9% de los pacientes que recibieron valsartán y en 14.5% de los que recibieron amlodipina, con una diferencia estadísticamente significativa (p<0.001). Todo lo anterior fue independiente de la reducción de la presión arterial.
Existen otros ensayos clínicos con ARA II que discuten aspectos relacionados con la función renal y la posible nefroprotección. 9 Sin embargo estos no se evalúan como variables de eficacia primaria, por lo que no se describen en esta revisión.
Discusión
Se ha procedido a revisar cada uno de los estudios que de una u otra forma contribuyen a establecer un papel beneficioso de los ARA II para los pacientes DM 2 y una de sus complicaciones más frecuentes: la insuficiencia renal.
La información sugiere que se tienen elementos favorables al respecto pero menos contundentes que con los IECAS. Es posible que nuevos estudios terminen de aclarar el panorama de la nefroprotección farmacológica.
No cabe duda de que los ensayos se realizaron de forma cuidadosa y brindan insumos para la valoración de la información científica bajo los criterios de la medicina basada en evidencia. Sin embargo, no es posible omitir una reflexión que surge al examinar los estudios. En el ensayo REENAL solo el 94.6% de los pacientes hipertensos, diabéticos y nefrópatas con placebo tenían tratamiento convencional para su HTA, esto deja a un 5.4% de las personas incluidas en el estudio sin tratamiento farmacológico real para su patología cardiovascular, lo cual es clínica y éticamente discutible. En el ensayo MARVAL se definió un límite para los valores de presión arterial que permitió la inclusión de pacientes normotensos y HTA con presiones <180/<105 mm Hg; lo cual sugiere que la presión arterial no constituye un factor fundamental en el papel de la nefroprotección de los ARA II.
Por otra parte, los IECAs se mantienen como los medicamentos de primera elección para el manejo de la HTA que necesita, además, un efecto cardio y nefroprotector. Basados en la información disponible, los ARA II podrían estar indicados como alternativa terapéutica a los IECAs por problemas de tolerabilidad, especialmente por la tos que inducen. Sin embargo, no se puede esperar los mismos efectos nefroprotectores de ellos, debido a que ningún ARA II ha demostrado ser eficaz para disminuir la mortalidad de los pacientes hipertensos, cardiópatas y con nefropatía diabética tipo 2.
Entre los ARA II disponibles en nuestro país, los únicos que han demostrado algún tipo de efecto "nefroprotector", con la salvedad de las diferentes definiciones operativas, en los pacientes con DM 2 y en su mayoría con HTA son : Losartán, lrbesartán y Valsartán; al parecer, como un efecto independiente de la reducción de la presión arterial.
El efecto nefroprotector atribuido a los ARA II se refiere específicamente a los cambios en la morbilidad de la nefropatía y a "enlentecer", en algunos casos, la progresión de la enfermedad en los pacientes con DM 2; pero no se cuenta con elementos para asegurar la generalización de esa cualidad a todos los fármacos del grupo, ni la prevención de la insuficiencia renal en pacientes con HTA, con DM 2 o ambas condiciones.
Finalmente, la combinación de un IECA + un betabloqueador + un ARA II no se recomienda debido a que aumenta la mortalidad.
Abstract
The angiotensin receptor antagonists (ARA II) represent the latest group of drugs in the treatment of hypertension and an alternative against angiotensin-converting-enzyme (ACE) inhibitors in patients with type 2 diabetes. Because its relevance and polemic role, we reviewed severas clinical trials to identify any renoprotective effect in patients with type 2 diabetes with or without hypertension. We analized the results of REENAL, IDNT, IRMA II and MARVAL trials.In conclusion, the renoprotective effect of the ARA II drugs is related especifically to changes in nephropathy morbility and to a delay in the progression of nephropathy in diabetic patients. We do not have data to generalize these properties to all the drugs of this group. Nevertheless, they might be indicated as an alternative to ACE inhibitors when side effects are present. lt is not reasonable to expect the same renoprotective effect of ACE inhibitors because none of the ARA II drugs has diminished the mortality in patients with nephropathy due to type 2 diabetes and hypertension.
Agradecimientos
A la Dra. Zahira Tinoco Mora por su revisión y oportunas observaciones para realzar la calidad del presente manuscrito.
1. Boyd S, King D. Angiotensin U inhibition: Expanding the roles of ACE inhibitors and ARBS. Drug Topics.com Jun 3 2002. [ Links ]
2. Burnier M, Brunner H R. Angiotensin II receptor antagonists. Lancet 2000; 355:637-45. [ Links ]
3. The Sixth Report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure. Arch Intern Med 1997; 157:2413-2445. [ Links ]
4. www.eudra.org/humandocs/Humans/EPAR/Aprovel/Aprovel.htm All Summary of Product Characteristics. Oct 18 2002. [ Links ]
5. Brenner B, Cooper M, et al. Effects of Losartan on Renal and Cardiovascular Outcomes in Patients with Type 2 Diabetes and Nephropathy. N Engl J Med. 2001; 345:861-869. [ Links ]
6. Lewis E, Hunsicker L, et al. Renoprotective Effect af the Angiotensin-Receptor Antagonist lrbesartan in Patients with Nephrophaty Due to Type 2 Diabetes. N Engl J Med. 2001; 345:851-860. [ Links ]
7. Parving H, Lehnert H, et al. The Effect of lrbesartan on the Development of Diabetic Nephropathy in Patients with Type 2 Diabetes. N Engl J Med. 2001; 345:870-878. [ Links ]
8. Viberti G, Wheeldon N, et al. Microalbuminuria Reduction With Valsartan in Patients With Type 2 Diabetes Mellitus. Circulation 2002; 106:672-678. [ Links ]
9. Hannedouche Th, Chanard J, et al. Evaluation of the safety and efficacy of telmisartan and enalapril, with the potencial addition of frusemide, in moderate-renal failure patients with mild-to-moderate hypertension. JRAAS 2001;2:246-54. [ Links ]
10. Toto R, MD. Angiotensin II Subtype 1 Receptor Blockers and Renal Function. Arch Intem Med 200 1; 161:1492-99. [ Links ]
1 Departamento de Farmacoterapia, CCSS
2 Departamento de Farmacoterapia, CCSS; Escuela de Medicina, UCR; proyecto EUM UCR CCSS: V1422-AO-138.
Correspondencia: Dra. M. Blanco, Dpto Farmacoterapia, piso 12 oficinas centrales CCSS, San José.