Introducción
La pandemia producto de la enfermedad del coronavirus 2019 (COVID-19) debido al virus Sars-CoV-2 (por sus siglas en inglés) ha provocado un crecimiento exponencial de casos produciendo 46.643.798 personas infectadas y 1.202.081 de fallecidas en todo el mundo al 2 de noviembre de 2020. Esto está causando una grave afectación en la salud pública y en la economía en todo el mundo (1,2). Además, ha llevado a las naciones a implementar gran variedad de medidas y políticas con el fin de mitigar el aumento de los contagios y que han tenido un gran impacto en la sociedad actual (2). Una de las principales medidas ha sido la cuarentena y el aislamiento social, dado que esto potencialmente previene y disminuye el impacto del contagio (3).
La ausencia de intervenciones médicas efectivas contra la enfermedad y por lo tanto para detener el rápido aumento de la tasa de transmisión, ha provocado un consenso a nivel científico en cuanto a la recomendación de asilamiento como medida inmediata y necesaria (2). Los gobiernos han implementado políticas de acatamiento obligatorio para que los ciudadanos se mantengan en sus hogares, trasladando actividades laborales, de estudio y ocio al espacio físico circunscrito por sus propiedades (4). Sin embargo, esta estrategia ha demostrado tener potenciales repercusiones físicas, psicológicas, conductuales y clínicas (3).
Existe una preocupación de que el aislamiento se relacione con la disminución de la actividad física y el consecuente aumento del peso corporal, cambio en los hábitos alimenticios y disminución de la capacidad cardiorrespiratoria (4,5).
Se ha evidenciado un descenso en la práctica de la actividad física entre un 7% y 38% (2). Lo cual afecta de manera similar a pacientes con enfermedades cardiovasculares (ECV), debido a que la pandemia relacionada al COVID-19 está dificultando el poder realizar la los programas de rehabilitación cardíaca tradicional (RCT) ambulatorios en hospitales o en centros especializados (6,7).
El difícil acceso y suspensión de servicios de RCT en pacientes con ECV puede incrementar el riesgo de sufrir eventos adversos a corto y largo plazo por la disminución del ejercicio físico (6,8). Principalmente, porque se asocia con una reducción en la mejoría de la aptitud cardiorrespiratoria y un menor control de los factores de riesgo coronarios (5). Además, se podrían presentar complicaciones como el incremento de la disfunción endotelial, estrés oxidativo, inflamación vascular, vasoconstricción de micro y macro vasos, oxidación de la lipoproteína de baja densidad (LDL, por sus siglas en inglés), acumulación de células espumosas y una reducción de los niveles de óxido nítrico, lo cual incrementaría el riesgo de un infarto agudo al miocardio (IAM) o evento cardiovascular (3,9,10).
Ante esta situación y considerando el potencial aumento en el sedentarismo producto de la pandemia actual, es vital buscar alternativas efectivas para que el ejercicio físico se realice de manera regular, dado que estas prácticas sedentarias pueden incrementar el riesgo de la mortalidad (11). Por lo cual, las intervenciones a distancia como la telerehabilitación pueden ser una herramienta útil para disminuir este riesgo al ser una alternativa tecnológica que ha facilitado la aplicación, monitorización y seguimiento de la programación de ejercicio físico (2,5), este tipo de intervenciones son denominadas rehabilitación cardíaca domiciliaria (RCD). Ha diferencia de lo esperado, esta modalidad ha presentado efectos beneficiosos y similares a la RCT en pacientes con ECV (5,12,13).
Tecnologías como tabletas inteligentes, sensores de movimiento, dispositivos de realidad virtual entre otros, han sido utilizados recientemente (14). De esta manera, se ha evidenciado una asociación entre el uso domiciliar de estas tecnologías con niveles moderados a altos de participación en RCD y satisfacción del paciente con esta modalidad (15).
Adicionalmente, se han presentado beneficios similares en la mejora de la salud cardiovascular y psicológica (16), lo que sugiere que la RCD con apoyo tecnológico es una opción viable para dar seguimiento e incluso incrementar la participación en el proceso de RC (15,16).
No obstante, la RCD puede traer consigo una menor supervisión médica, control de las sesiones de ejercicio físico con telemetría y monitoreo, seguridad e interacción social, pero es una alternativa para lograr un mantenimiento de los niveles de actividad física de los pacientes con ECV en este tiempo de pandemia por el COVID-19 (5). Incluso se recomienda la RCD en pacientes de alto riesgo, dado que los beneficios cardiovasculares y psicológicos que pueden adquirir al realizar ejercicio físico de bajo impacto en los hogares es superior al riesgo relativo de un evento adverso (8).
Considerando lo anterior, es necesaria una exploración en relación a los beneficios, perjuicios y contraindicaciones de la RCD comparada con la RCT. Lo anterior podría dar luz en cuanto a las recomendaciones al prescribir, dosificar y monitorizar los procesos de RCD durante el COVID-19 y en futuras situaciones similares. Por lo tanto, el propósito de la presente revisión sistemática de literatura es analizar la evidencia científica sobre RCD y RCT en la seguridad del paciente y su eficacia en la mejora del volumen de oxígeno máximo (VO2máx) y capacidad funcional en pacientes con ECV.
Metodología
El desarrollo de esta revisión sistemática de literatura está basado en los acuerdos para los ítems de informes preferidos para revisiones sistemáticas y meta-análisis (PRISMA, por sus siglas en inglés) (17).
Criterios de Elegibilidad
Estos criterios fueron determinados por el autor principal (JT) y siguen la normativa PICOS. Se tomaron en cuenta estudios que cumplieran con los siguientes criterios: a) estudios controlados y aleatorios; b) pacientes con diagnóstico de ECV, c) pacientes adultos, mayores de 18 años y de ambos sexos, d) estudios de efecto crónico que hayan comparado RC tradicional contra RC domiciliaria, e) estudios con reporte de medición de pre y post y que contengan la media y desviación estándar; f) estudios publicados en inglés, español o portugués.
Búsqueda de literatura
Las bases de datos utilizadas para la búsqueda fueron: “PubMed”, “ScienceDirect”, “Academic Search Ultimate” y “SportDiscus”. Se utilizaron los siguientes términos de búsqueda o frase booleana: (“heart disease” OR “cardiac diseases” OR “coronary artery disease” OR “heart failure”) AND (“cardiac rehabilitation” OR “center based” OR “exercise” OR “training”) AND (“home based” OR “home training” OR “home exercise”) NOT (“animal”) .
Se revisó las referencias bibliográficas de los artículos seleccionados para identificar posibles estudios a incluir. Se accedió al texto completo por medio de las mismas bases de datos o por las plataformas virtuales como ResearchGate, Cross Ref, entre otras. Adicionalmente, en algunos casos los textos completos fueron solicitados a los autores por vía de correo electrónico. Las búsquedas fueron realizadas entre agosto y septiembre de 2020.
Selección de estudios y codificación de la información
La selección y extracción de los estudios elegibles fue realizada por un investigador (JT), mientras que la codificación fue realizada por cuatro autores diferentes (JT, ME, AA y MM). Los estudios fueron analizados en primera instancia por el título y resumen, para posteriormente codificar el texto completo y analizar si cumplían con los criterios de elegibilidad. Además, se evaluó la calidad metodológica de los estudios mediante el uso de la Escala PEDro. Para la extracción de los datos se confeccionó una hoja de codificación de datos utilizando el programa Excel (Excel 2016; Microsoft, California, Estados Unidos).
Análisis estadístico
Estudio de análisis descriptivo utilizando el promedio y la desviación estándar para calcular el delta de cambio (%Δ).
Además, para evidenciar la seguridad de las modalidades de RC se utilizó las técnicas epidemiológicas de razón y prevalencia.
Estos análisis fueron procesados con el programa estadístico de libre acceso “Working in Epidemiology” (WinEpi, Universidad de Zaragoza, España) en su versión en español.
Se estableció un nivel de confiabilidad al 95%.
Resultados
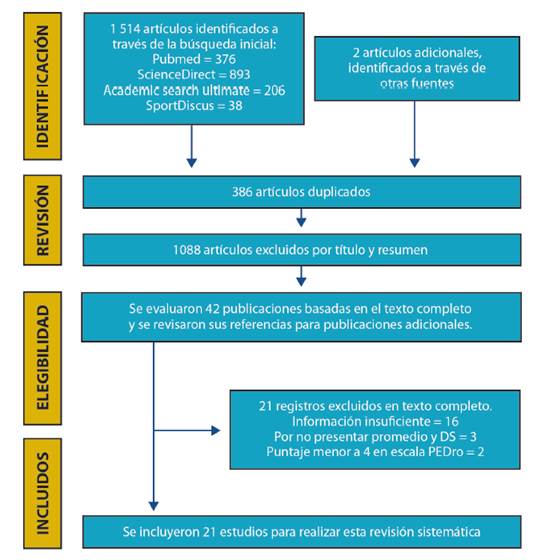
Posterior a la revisión y análisis de la evidencia científica de un total de 1516 estudios se incluyeron 21 artículos experimentales que cumplieron con los criterios de elegibilidad (ver Figura 1). El rango de los años de publicación de los estudios estuvo comprendido entre el 2002 y 2020. Se analizaron un total de 1316 pacientes con ECV, de los cuales 854 pacientes presentaban un diagnóstico de enfermedad arterial coronaria (EAC), 651 de insuficiencia cardíaca (IC) y11 de cardiopatía congénita cianótica (CCC). Participaron 837 pacientes de la RCD, 453 realizaron RCT y 26 hicieron una RC híbrida (combinación de RCT y RCD).
Se encontró un predominio del género masculino entre las personas participantes de los estudios incluidos, dado que representan el 81.4% de la muestra total. La edad promedio de los pacientes fue de 58.5 ± 9.9 años. En cuanto a la extensión temporal, los programas de RC promediaron 15.2 ± 6.5 semanas, en la RCD se realizaron 41.8 ± 27.7 sesiones, mientras que la RCT hicieron 36.9 ± 18.3 sesiones en promedio.
Son pocos los estudios que realizaron el reporte de casos adversos provocados por las intervenciones de la RC (ver tabla 1 y 2). Se evidenció que existe una razón de 0.87, sin ser estadísticamente significativo (IC del 95%= 0.34 - 2.23). Esto indica que por cada 87 eventos sucedidos en RCT se puede presentar 1 en RCD. Además, existe una prevalencia de eventos adversos de 3.8% en la RCD y de 4.3% en RCT. Cabe destacar que los estudios relacionados con la RCD fueron diseñados principalmente con pacientes de bajo o moderado riesgo.
Se encontraron mejorías significativas en el VO2máx entre 4.1% a 39.6% con la RCD (18-22) y entre 4.0% a 54.1% con RCT (22-26), como se muestra en la tabla 1. La mayoría de los estudios consultados no evidenciaron una superioridad en cuanto a eficacia de la RCT ante la RCD, demostrando que los beneficios son similares en ambas modalidades (18,21,26-28).
Con respecto a la capacidad funcional se evidenció un aumento significativo de la distancia recorrida en la prueba de caminata de 6 minutos (PC6M) entre 3.0% a 11.7% con RCD (26,29-31) , mientras que con la RCT se observaron mejorías entre un 4.9% y 11.8% (16,28,32), como se muestra en la tabla 2. La mayoría de los estudios no muestran diferencias significativas entre ambas modalidades (16,26,28,32).
Ambas modalidades presentan beneficios similares en la mejoría de los pacientes con ECV y fueron superiores a aquellas intervenciones sin el componente de ejercicio físico, dado que se observó que estos grupos control no presentan efectos significativos en el VO2máx (20,21) ni en la capacidad funcional (29,31).
Discusión
El objetivo de este estudio fue analizar la evidencia científica sobre RCD y RCT en la seguridad del paciente y su eficacia en la mejora del VO2máx y capacidad funcional en pacientes con ECV. En esta investigación se evidenció una menor prevalencia de eventos adversos en la RCD. Estudios previos han demostrado que la aplicación de protocolos de entrenamiento en el hogar es seguro y factible para los pacientes con ECV de bajo y moderado riesgo (37-40).
No existe una diferencia significativa en el riesgo relativo de mortalidad entre ambas modalidades de RC (RR: 0.79; IC del 95%: 0.43 a 1.47) (12). Los eventos cardíacos más comunes asociados a la RCD son mareos y palpitaciones en casa, pero no presentan hipotensión, síncope, arritmia o angina, ni la necesidad de ser hospitalizados (23).
También, se ha demostrado que los ejercicios de caminata en la casa son seguros y no presenta episodios de descargas en el implante de desfibrilador automático asociadas al ejercicio en pacientes con falla cardíaca (41).
La estratificación de riesgo del paciente juega un papel muy importante para la toma de decisión de realizar RCD, siendo el riesgo bajo y moderado los que presentan mayor evidencia científica para su aplicación (42). Sin embargo, en tiempos de pandemia por COVID-19 donde el acceso a RCT es limitado, no se debe discriminar la aplicación de RCD a los pacientes de alto riesgo (8). Los beneficios que se obtendrán serán mayores al riesgo relativo de no realizar ningún tipo de actividad física. Sin embargo, se debe adecuar el entrenamiento a baja intensidad.
La inseguridad de la RC en cualquier modalidad radica en el manejo inapropiado de la intensidad o duración del ejercicio físico, principalmente cuando estos se realizan a extremos de los parámetros de entrenamiento, ya sea alta intensidad o larga duración (24).
Este estudio observó efectos similares en el aumento del VO2máx entre ambas modalidades de RC, siendo superiores a los grupos control sin ejercicio físico. Se evidenció una mejoría del VO2máx de 3.1 ± 3.0 ml/kg/min con la RCD y de 2.0 ± 4.1 ml/kg/min con la RCT. Estos resultados son congruentes con un meta-análisis que comparó la RCD contra RC híbrida y encontraron un aumento significativo de 2.39 ml/kg/min (ICdel 95%= 0.28 - 4.49) con la RCD, pero no fue diferente a la RC híbrida, donde el incremento fue de 9.72 ml/kg/min (IC del 95%= 5.12 - 14.33) (13).
La capacidad funcional aumentó con la RCD 33.7 ± 17.3 metros recorridos en la PC6M, siendo mayor en la RCT con un incremento de 40.9 ± 15.4 metros. No obstante, estudios previos han demostrado que no existen diferencias significativas entre ambas modalidades 24,26,28,32).
Tabla 1 Resumen de las características y resultados de los estudios incluidos que analizaron la variable de consumo máximo de oxígeno (VO2máx).
| Estudio | Patología | Tipo de RC | n | Edad (años) | Eventos adversos | #Ses | Volumen (min, series, rep) | Intensidad (%VO2 o FC reserva, RM) | %Δ | p |
|---|---|---|---|---|---|---|---|---|---|---|
| Arthur et al 2002 (33) | EAC | Domiciliaria | 120 | 64±9 | 0 | 120 | EA: 42-47 | EA: 60-70 | 13.0 | < .050 |
| Tradicional | 122 | 63±9 | 0 | 72 | EA: 40-50 | EA: 60-70 | 21.5 | < .001 | ||
| Avila et al 2018 (18) | EAC | Domiciliaria | 28 | 57±13 | NI | 72 | EA: 20-25 | EA: 70-80 | 4.1 | < .050 |
| Tradicional | 30 | 62±7 | NI | 36 | EA: 35 | EA: 70-80 | 5.1 | < .050 | ||
| Bhasipol et al 2018 (23) | CCC | Domiciliaria | 11 | 31±10 | 2 | 12 | EA: NI | EA: 40-70 | 2.3 | = .700 |
| Bravo et al 2017 (24) | EAC | Domiciliaria | 13 | 56±6 | NI | 24 | EA: 40-60 | EA: 70-80 | 16.5 | < .050 |
| Tradicional | 14 | 55±11 | NI | 24 | EA: 40-60 | EA: 50-70 | -5.9 | < .050 | ||
| Chen et al 2018 (25) | EAC | Domiciliaria | 36 | 56±8 | NI | 36 | EA: 50 | EA: RPE 11-13 | -2.0 | < .050 |
| Karapolat et al 2009 (26) | IC | Domiciliaria Tradicional | 32 32 | 45±13 45±13 | 0 0 | 24 24 | EA: 30 | EA: 60-70%, RPE: 13-15 | 8.9 4.0 | < .050 < .050 |
| Moholdt et al 2012 (27) | EAC | Domiciliaria Tradicional | 12 14 | 61±8 63±7 | 2 2 | 72 48-144 | EA: 40-60 | EA: RPE: 11-15 | 16.4 18.0 | < .050 < .050 |
| Oerklid et al 2011 (19) | EAC | Domiciliaria | 36 | 74±6 | NI | 24 | EA: 60 | EA: RPE 11-13 | 8.0 | < .050 |
| Tradicional | 39 | 75±6 | NI | 72 | EA: 30 | EA: RPE 11-13 | 2.8 | = .460 | ||
| Okwose et al 2019 (34) | IC | Domiciliaria | 17 | 68±7 | 1 | 84 | 2000 pasos | NI | 4.8 | = .540 |
| Piotrowicz et al 2010 (28) | EAC + IC | Domiciliaria | 75 | 56±10 | NI | 24 | EA: 10-30 | EA: 40-70 | 10.7 | < .050 |
| Tradicional | 56 | 60±8 | NI | 24 | EA: 10-30 (intervalos) | EA: 40-70 | 6.1 | < .050 | ||
| Sandberg et al 2018 (20) | EAC | Domiciliaria | 13 | 31±8 | NI | 36 | EA: intervalos de 12 a 15 min. | EA: 75-85 | 15.0 | = .019 |
| Servantes et al 2012 (21) | IC | Domiciliaria | 17 | 51±9 | 1 | 36 | EA: 30-45 | UV2 | 33.8 | < .001 |
| Domiciliaria | 17 | 51±9 | 1 | 36 | EA: 30-45 EC: 1 serie de 12-16 rep | EA: UV2 EC: 30-40 | 34.0 | < .001 | ||
| Skobel et al 2017 (35) | EAC | Domiciliaria | 55 | 60±8 | NI | 48-144 | EA: 20-60 (intervalos) | EA: RPE 11-13 EC: | 1.9 | = .420 |
| Smolis-Bąk et al 2015 (36) | EAC + IC | Híbrido | 26 | 60±8 | NI | 40 | NI | NI | 32.3 | < .050 |
| Wu et al 2006 (22) | EAC | Domiciliaria | 18 | 61±8 | NI | 36 | 30-60 | 60-85 | 39.6 | < .050 |
| Tradicional | 18 | 63±7 | NI | 36 | 30-60 | 60-85 | 54.1 | < .050 |
Abreviaciones: EAC= enfermedad arterial coronaria; IC= insuficiencia cardíaca; CCC= cardiopatía congénita cianótica; RC= rehabilitación cardíaca; híbrido= combinación de RC domiciliaria y tradicional; n= participantes por grupo; #Ses= número de sesiones totales de la intervención; min= minutos; rep= repeticiones; RM= repetición máxima; EA= ejercicio aeróbico; EC= ejercicio de contra resistencia; RPE= escala de esfuerzo percibido; UV2= umbral ventilatorio 2; NI= no indica; %Δ= porcentaje de cambio; p= significancia.
Estos resultados son similares con lo reportado en un meta-análisis de larga data y desarrollado con solo 5 estudios, donde se reportó que con la RCD se aumentó significativamente la distancia recorrida en la PC6M en 41 metros (IC del 95%= 19.0 - 63.0) (43).
Tabla 2 Resumen de las características y resultados de los estudios incluidos que analizaron la variable capacidad funcional (distancia recorrida en la PC6M).
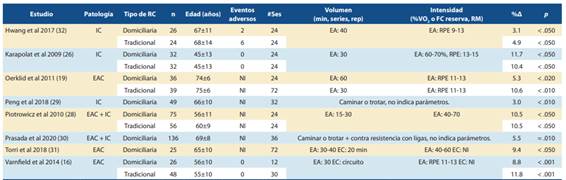
Abreviaciones: EAC= enfermedad arterial coronaria; IC= insuficiencia cardíaca; RC= rehabilitación cardíaca; n= participantes por grupo; #Ses= número de sesiones totales de la intervención; min= minutos; rep= repeticiones; RM= repetición máxima; EA= ejercicio aeróbico; EC= ejercicio de contra resistencia; RPE= escala de esfuerzo percibido; UV2= umbral ventilatorio 2; NI= no indica; %Δ= porcentaje de cambio; p= significancia.
Adicionalmente, se ha asociado a estas mejorías físicas con un incremento de la calidad de vida de pacientes con ECV que entrenan en casa, presentando un efecto de 25.1% en promedio 21,22,27,28). Un meta-análisis encontró un incremento en la calidad de vida de los pacientes con IC solo en la RCD en comparación con una RC (13). Sin embargo, en otro estudio se encontraron resultados similares en la calidad de vida de los pacientes con IC y EAC que realizaron RCT 12).
Implicaciones prácticas
En tiempos de una pandemia es adecuado la aplicación de RCD en cualquier nivel de estratificación de riesgo. Sin embargo, en pacientes con un alto riesgo se debe realizar una valoración por el médico tratante y luego adecuar la prescripción de ejercicio físico a una intensidad entre el 40% y 50% de la frecuencia cardíaca (FC) o VO2 reserva, con una escala de esfuerzo percibido (RPE) entre 8 y 10 (Borg 6-20) (44). El volumen de entrenamiento debe estar entre 20 a 30 minutos de manera continua o intermitente. Se podría incorporar entrenamiento de flexibilidad y movilidad que no involucren cambios de posición bruscos o inseguridad para el paciente.
En el caso de los pacientes de riesgo bajo o moderado la intensidad de ejercicio puede ser moderada entre el 50% y 70% de FC o VO2 reserva, con una RPE entre 11 y 13 y con una duración entre 30 y 60 minutos. Se podría combinar con ejercicios contra resistencia de las zonas musculares principales, utilizando su propio peso corporal o con mancuernas, ligas u otro material que genera un esfuerzo ligero a moderado, manteniendo una RPE entre 9 y 11.
Siempre debe prevalecer un calentamiento y vuelta a la calma entre 5 y 10 minutos. La frecuencia de entrenamiento dependerá del paciente, pero se recomienda de 3 a 4 veces por semana, con 48 horas de descanso entre cada entrenamiento.
Es importante que se mantenga un seguimiento adecuado de al menos una vez por semana por parte del personal del centro de RC, el cual puede ser realizado por medio de llamadas telefónicas, video conferencias, aplicaciones u otra herramienta tecnológica virtual. Para su éxito, es fundamental en toda modalidad de RC y sobre todo en RCD, un proceso paulatino y apropiado de sensibilización y educación en relaciónal ejercicio físico y sus posibles efectos adversos.
Conclusiones
Los programas de RCD son seguros y efectivos como los programas de RCT, presentando efectos similares en el incremento del VO2máx y de la capacidad funcional. La aplicación de estos programas de RCD en tiempos de pandemia son adecuados en pacientes con ECV, siempre y cuando tengan una supervisión por parte del personal de salud de un centro de RC. Los pacientes con alto riesgo deberían tener una valoración por parte de su médico tratante previo a comenzar un programa de RCD.
Estos resultados resaltan el potencial de la RCD como una nueva alternativa para implementar, monitorizar y dar seguimiento a procesos de RC en situaciones en las cuales se dificulta el acceso a centros, clínicas y laboratorios. La tecnología juega un rol fundamental en este tipo de intervenciones y representa una herramienta fundamental para el éxito de esta modalidad.