Introducción
La frecuencia de las alteraciones benignas y malignas de la próstata aumenta con el envejecimiento. Las autopsias de varones en el octavo decenio de la vida indican la presencia de alteraciones cancerosas en más del 70% de los individuos. La prevalencia elevada de estas enfermedades entre personas de edad avanzada, quienes a menudo tienen diferentes causas de morbimortalidad, obligan a un diagnóstico y tratamiento adaptados al riesgo; esto puede lograrse al considerar estas enfermedades como una serie de estados, donde cada estado representa un punto de referencia clínico diferente.1
La necesidad de establecer el diagnóstico de cáncer prostático se basa en los síntomas, en un tacto rectal anormal o de manera más típica, en el cambio o elevación de las concentraciones de antígeno prostático específico. El diagnóstico de cáncer se establece mediante una biopsia con aguja guiada por imágenes. Cuando el cáncer de próstata se diagnostica, se asigna una medición de la agresividad histológica utilizando el sistema de gradación de Gleason.1
Más del 95% de los tumores malignos de próstata son adenocarcinomas que surgen del epitelio acinar y ductal proximal.
Estos suelen ser multifocales y heterogéneos, y siguen un patrón papilar, cribiforme, acinar o de comedocarcinoma.2
Escala de Gleason
A pesar de que existen numerosos sistemas de gradación para la evaluación del adenocarcinoma de próstata, el sistema de Gleason es el más aceptado. Este fue desarrollado en los años sesentas y continúa siendo el predictor más fuerte del desenlace en pacientes diagnosticados con este tipo de cáncer.3 Mediante esta escala, el Dr. Donald Gleason detalló y resumió los patrones histológicos de crecimiento del adenocarcinoma prostático y su correlación con información clínica como la estadificación del tumor y su pronóstico.4
La escala de Gleason se basa en el patrón glandular del tumor, identificado con relativamente bajo aumento. Las características citológicas no desempeñan ningún papel en el grado del tumor. Los patrones arquitectónicos primario (predominante) y secundario (el segundo en cuanto a prevalencia) son identificados y se les asigna un grado de 1 a 5, siendo 1 el más diferenciado. Como los patrones primario y secundario influyen en el pronóstico, existe una suma o puntuación de Gleason que se obtiene por la adición de ambos grados. Si un tumor tiene solo un patrón histológico, por razones de uniformidad a los patrones primario y secundario se les asigna el mismo grado. Las puntuaciones de Gleason van desde 2 (1+1=2), que representa tumores de composición uniforme con patrón 1 de Gleason, hasta 10 (5+5=10), que representa a tumores totalmente indiferenciados.5
Sistema clásico de puntuación de Gleason
El sistema clásico de Gleason define cinco patrones de crecimiento histológico:
-Patrón 1: caracterizado por una lesión nodular bien circunscrita compuesta por glándulas bien diferenciadas de tamaño moderado, compactas y discretas. Este patrón es extremadamente raro, si no inexistente. La mayoría de los que fueron descritos por el Dr. Gleason en su estudio original pueden ser realmente lesiones que imitan estas características como la adenosis o la hiperplasia adenomatosa atípica, más que un cáncer en sí.4
-Patrón 2: puede mostrar variaciones en el tamaño de las glándulas neoplásicas, con un incremento ligero del estroma entre las glándulas y leve irregularidad en la periferia del nódulo. También es considerado como un patrón muy raro.4
-Patrón 3: parece ser el más común, es representado por glándulas neoplásicas discretas y distintas, agrupadas o individuales, típicamente pequeñas pero es frecuente que sus tamaños sean variables e infiltren en el estroma entre las glándulas benignas. Este patrón originalmente incluye estructuras cribiformes, algunas con contornos irregulares y algunas dentro de espacios glandulares redondeados, pequeños y suaves o una formación de ¨glándula en glándula¨.4
-Patrón 4: glándulas fusionadas, que ya no se encuentran de manera individual o distintiva, sino que forman un patrón cribiforme, fusionado e irregular. Una variante es el patrón hipernefromatoide con capas de células con abundante citoplasma claro.4
-Patrón 5: cuando la necrosis se involucra en el contexto de estas estructuras (tipo comedocarcinoma), que también involucra crecimiento sólido o infiltración por células individuales del tumor con cualquier trazo de formación glandular.4
Sistema de puntuación de Gleason modificado
Desde su descubrimiento, la escala de Gleason ha sido extensamente utilizada en la práctica clínica y la investigación y se le ha categorizado como la clasificación global y estándar para el cáncer de próstata por numerosas organizaciones, incluyendo la Organización Mundial de la Salud (OMS) y la Unión Internacional contra el Cáncer (UICC).6
Este sistema ha tenido diferentes ajustes y modificaciones de su clasificación, las mismas desde 1974 y 1977 cuando la serie de casos examinados aumentó desde sus estudios originales de 270 pacientes a más de mil.3
· Modificación en el 2005:
Posterior a esto, posiblemente el avance más importante en relación con este sistema de puntuación se dio con el resultado de la Conferencia sobre el Consenso realizado por la Sociedad Internacional de Patología Urológica (ISUP) en el 2005. En este consenso se aclararon los patrones histológicos para cada gradación en conjunto con las regla prácticas de aplicación y cómo debe ser utilizado el sistema de manera adecuada para catalogar las biopsias. Se reunió evidencia suficiente para confirmar que los patrones de Gleason 1 y 2 no deben ser asignados en los reportes de biopsia por aguja fina en especímenes de próstata, sino que estos patrones poco comunes se deben restringir a tumores ocasionales usualmente originados en la zona de transición y que solamente son diagnosticados mediante una resección transuretral de próstata o prostatectomía radical. Además, se decidió que todas las áreas cribiformes del tumor son mejor catalogadas en un patrón 4 de Gleason, no así en un 3 como se venía realizando hasta ese momento. Como consecuencia de estas decisiones, las puntuaciones y la suma de los patrones primario y secundario ya no abarcan de 2-10, sino que se limitan a una puntuación de 6-10, lo que coloca a la puntuación de Gleason 6 como la categoría más favorable de carcinoma prostático en términos de pronóstico, y deja de ser por tanto un nivel intermedio de tumor. Adicionalmente, se sugirió renombrar el Gleason 6 como: lesión indolente de origen epitelial. 3
· Modificación en el 2014:
Debido a detalles no resueltos en el consenso realizado en el 2005, la ISUP convocó a una segunda reunión en el 2014 para profundizar en ciertos detalles de la gradación del cáncer de próstata, basados en la evidencia generada desde el 2005. En esta reunión se acordó que todo patrón cribiforme y glomerular se debe clasificar como Gleason 4 y se aceptó que la gradación para los tumores mucinosos se debe basar en el patrón arquitectónico subyacente y no ser influenciado por el componente mucinoso. Por otro lado, el carcinoma intraductal de próstata que se ha destacado como un importante factor pronóstico adverso en la última década, no debe ser calificado sino que únicamente se le asignará una escala de Gleason al componente invasivo asociado.6
En este nuevo consenso, además, se refinó y aprobó un sistema de agrupamiento pronóstico (Sistema de gradación de la Sociedad Internacional de Patología Urológica o Gradación ISUP) el cual había sido propuesto desde el 2012. El elemento más significativo de este nuevo sistema es la agrupación de todas las puntuaciones de Gleason menores o iguales a 6 como grado 1. La identificación de esta categoría de muy bajo riesgo ayuda a dar alivio a la preocupación del paciente de tener una gradación 6 o intermedia en la escala anterior que abarcaba puntuaciones de 2-10. La reclasificación del grado 1 de la escala de clasificación de ISUP se enfoca en su naturaleza indolente.6
A continuación se presenta un resumen comparativo de ambas clasificaciones:
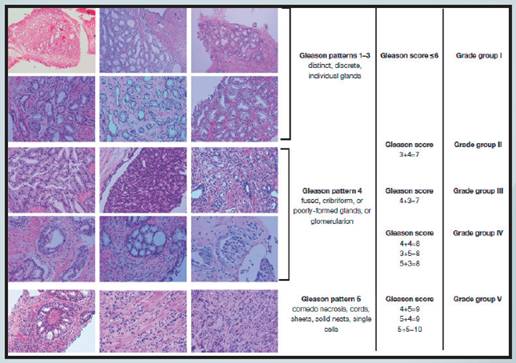
Figura 1 Patrones de la escala de Gleason modificada, tomado de Chen, N., & Zhou, Q. (2016). The evolving Gleason grading system.
Tabla 1 Sistema Gleason modificado de ISUP, adaptado de Srigley, J., Delahunt, B., Egevad, L., Samaratunga, H., Yaxley, J., & Evans, A. (2016). One is the new six: The International Society of Urological Pathology (ISUP) patient-focused approach to Gleason grading.

Cabe destacar que la tasa de concordancia de las muestras patológicas de próstata con la escala modificada de Gleason es mayor si se elabora por patólogos urólogos que si es realizada por patólogos generales, como lo describe Nakai, et al en su estudio del 2015.7
· Avances en el 2016:
Según las recomendaciones previas de la ISUP en combinación con el libro azul de la OMS del 2016 se reitera el uso del sistema de gradación para el cáncer de próstata en cinco niveles (del 1 al 5) en el cual se dividen las puntuaciones de Gleason en ≤6, 3+4, 4+3, 8 y >8 respectivamente.8
Trabajos recientes sugieren que cada uno de estos grados se asocia con un riesgo bioquímico diferente de presentar recurrencia por cáncer de próstata y se está estudiando su correlación genómica. Según Rubin, Girelli & Demichelis se ha observado una frecuencia incrementada de amplificaciones, deleciones y mutuaciones puntuales no sinónimas a medida que se eleva el grupo de riesgo; y de manera interesante, según el estudio, el grado 1 (bajo riesgo) fue enteramente haploide, mientras que los grados 2-5 mostraron incremento en la frecuencia poliploide. Además se demostró que las gradaciones 1-2-3 presentan perfiles genómicos distintos y que los niveles 4-5 exhiben una genómica similar. Estas observaciones de la genómica del cáncer proveen soporte a la hipótesis de que a mayor puntuación mayor alteración genómica. Este estudio ha sido el primero en correlacionar la genómica de la gradación del cáncer de próstata.9
Resultado tras las modificaciones
Las modificaciones realizadas a la escala de Gleason y el sistema de gradación ISUP representan un avance significativo en cuanto a la patología de la próstata y permiten categorizar a los pacientes de una manera más precisa según los hallazgos histopatológicos del tumor y su pronóstico; sin embargo, se debe continuar estudiando esta escala de manera más detallada para que la misma sea un reflejo del comportamiento tumoral.6
Limitaciones de las modificaciones
La complejidad de la nueva versión del sistema de gradación de Gleason puede prestarse para confusiones entre los patólogos, los urólogos y el mismo paciente en cuestión. Por ejemplo, la puntuación 6 de Gleason es el menor grado recomendado para asignar en el reporte de una biopsia; sin embargo, esto se presta para que el paciente incorrectamente asuma que su tumor tiene una agresividad intermedia. Otra consecuencia de estas modificaciones fue la expansión del patrón de Gleason 4 el cual ahora involucra un rango más amplio de arquitecturas histológicas en el que incluso en imágenes finamente seleccionadas en las que se piense que son mejores candidatas para un patrón cribiforme 3, estas se encajan de inmediato en el patrón 4 por ser cribiformes lo que podría llevar a una opción de tratamiento más drástica aún en pacientes con menor riesgo y tendría consecuencias en la categorización de su pronóstico. Lo mismo con la clasificación pronóstica de las puntuaciones 6 y 7.3, 10
Conclusiones
El cáncer de próstata es una enfermedad que aumenta su frecuencia con la edad y su adecuado diagnóstico permite orientar el tratamiento y enfocar el pronóstico del paciente.
La escala de Gleason es el sistema de gradación más aceptado para la evaluación del adenocarcinoma de próstata.
El sistema de puntuación de Gleason ha variado con el paso de los años, sus dos mayores modificaciones se realizaron en el 2005 con el consenso de la Sociedad Internacional de Patología Urológica y en el 2014 en su segunda convocatoria.
Las modificaciones de mayor importancia realizadas a la escala fueron la eliminación de los patrones 1 y 2 de Gleason y la inclusión de todo patrón cribiforme en la categoría de Gleason 4.
Existen estudios recientes orientados en correlacionar la genómica del cáncer de próstata y su sistema de gradación.
Las modificaciones en la escala de Gleason permiten categorizar a los pacientes de una manera más precisa según los hallazgos histopatológicos del tumor.
El sistema modificado de Gleason tiene sus limitaciones y hasta cierto punto se puede prestar para confusiones entre los patólogos, los urólogos y el mismo paciente.














