Según la Organización Mundial de la Salud (OMS), la osteoporosis es una enfermedad ósea metabólica, sistémica y degenerativa padecida por más de 75 millones de personas en el mundo.
Consiste en una disminución de la masa ósea y una alteración de la microarquitectura ósea que dejan al hueso susceptible de sufrir fracturas.1
En mujeres en la etapa de la menopausia, y debido a los cambios hormonales presentados, hay un aumento de la actividad de resorción osteoclástica y una disminución de la actividad osteoblástica; esto provoca que la mujer posmenopáusica represente al grupo de personas más vulnerable de padecer esta enfermedad.2
Por ende, también están en mayor riesgo de sufrir fracturas por fragilidad ósea, presentación clínica más común, en su mayoría acompañada de una mala adherencia a los tratamientos preventivos.3
El diagnóstico de la osteoporosis se realiza mediante la densitometría ósea en las categorías creadas por la OMS. De cada zona anatómica estudiada, se obtendrá un valor denominado T-score; con base en este número se establece un diagnóstico de condición normal (≥ -1), uno de osteopenia (si el valor está entre < -1 y > -2.5), uno de osteoporosis (si es ≤ -2.5) o uno de osteoporosis severa o establecida (si el valor es <-2.5 y se acompaña de una fractura por fragilidad).4
El estudio densitométrico estándar se debería componer de un análisis dual, del fémur proximal y de la columna lumbar debido a que son las regiones con mayor reducción de la densidad ósea5,6 y epidemiológicamente más relevantes en incidencia de fracturas por debilidad ósea.6,7
Existen muchos factores que pueden considerarse de riesgo para la osteopenia y osteoporosis. La densitometría ósea y un conjunto de minuciosos estudios clínicos de los factores de riesgo son una combinación esencial para obtener un diagnóstico y realizar un abordaje terapéutico adecuado.8
Aunque existen diversos estudios que señalan las diferencias genéticas5,6, étnicas2 y de estilo de vida7,8 relacionadas con el desarrollo de la enfermedad, no existe aún un estudio llevado a cabo en el país que permita identificar los factores de riesgo de interés en el diagnóstico de nuestra población. La International Osteoporosis Foundation (IOF) recomienda reformar la investigación epidemiológica acerca de la osteoporosis para Costa Rica con el objetivo de mejorar el abordaje de esta enfermedad 9 Anteriormente, el único estudio similar realizado en Costa Rica fue desarrollado por la Asociación Costarricense de Climaterio, Menopausia y Osteoporosis (ACCMYO).9
El objetivo de la presente investigación es determinar la prevalencia de la osteoporosis en mujeres costarricenses posmenopáusicas, atendidas como pacientes del Hospital San Juan de Dios (HSJD) de la Caja Costarricense del Seguro Social (CCSS) y analizar su relación con características clínicas y de estilo de vida, tales como la edad, el índice de masa corporal (IMC) y otros reconocidos factores de riesgo.
Materiales y Métodos
Población y diseño del estudio: Se realizó un estudio descriptivo y transversal; de forma retrospectiva se documentó la información de todas las mujeres posmenopáusicas que se realizaron una densitometría ósea entre los meses de julio, agosto y setiembre de 2018 y que fue indicada por su edad, antecedentes familiares, fracturas o por control o cribado; se dispuso de un registro total de 1572 estudios. Como criterios de inclusión, se consideraron: ser costarricense, de sexo femenino, tener una edad de entre 45 y 80 años, encontrarse en etapa posmenopáusica y contar con un valor de T-score obtenido por densitometría ósea para columna lumbar y cadera. Se fijó ese rango de edad porque, con el equipo utilizado, los valores de referencia para el cálculo del valor T-score no son representativos para una población mayor de 80 años. Se excluyó a todas las pacientes cuya densitometría ósea se había realizado con un protocolo distinto al de columna lumbar y cadera, así como a las pacientes con hallazgos de osteofitos o escoliosis de columna lumbar que pusieran en duda el resultado de la densitometría. También se recolectaron otras variables relacionadas con factores de riesgo de la enfermedad, como edad cronológica, de menarquia y de inicio de la menopausia, años de posmenopausia, índice de masa corporal (IMC), antecedente familiar de fractura de cadera, tabaquismo, alcoholismo, actividad física y consumo de lácteos. Estos factores fueron estudiados en la población seleccionada para determinar si existe o no riesgo para desarrollar la osteopenia y osteoporosis.
Este protocolo de investigación fue aprobado por el Comité Ético Científico de la Universidad de Costa Rica (CEC-514-2019) y del Hospital San Juan de Dios (HSJD-026-CEC-2020).
Obtención de datos de la densitometría ósea: Todos los datos requeridos para el desarrollo de la investigación fueron obtenidos de la base de datos del densitómetro localizado en el HSJD, marca Hologic®, software DiscoveryTM DXA System (Hologic, Inc. Marlborough, Massachusetts). Allí se almacena, de forma digital, un cuestionario completado por la paciente, en conjunto con el personal de enfermería, previo al estudio y en el cual se indican datos personales, factores de riesgo, antecedentes clínicos e información general. De esta misma base de datos se accede al documento de resultados generado por el equipo, en el que se indican los valores de T-score para cada zona anatómica escaneada.
Análisis de datos: Se agrupó en la categoría de enfermas a aquellas pacientes cuyas densitometrías resultaron en diagnóstico global por densitometría ósea de osteopenia y osteoporosis y, como sanas, a aquellas cuyas densitometrías óseas resultaron en diagnóstico global normal. También, a partir de la edad de la menarquia y de la edad de la menopausia, se calcularon los años de posmenopausia para conocer la cantidad tiempo la persona sin tener exposición hormonal; en tanto que para el IMC, se utilizó la clasificación clásica de la OMS (normales, sobrepeso, obesidad y obesidad extrema). A las variables cuantitativas (edad cronológica, edad de la menarquía y de la menopausia, años posmenopausia e IMC) se les aplicó la prueba de normalidad Kolmogorov-Smirnov.
Al no cumplirse el supuesto de normalidad, se utilizó la prueba de suma de rangos de Wilcoxon (test de Mann-Whitney) para poder establecer una diferencia entre las mujeres enfermas y las sanas. En el caso del IMC, se realizó un ANOVA 4x2 en rangos.
En cuanto a las variables cualitativas dicotómicas, se usó una prueba de contingencia de 3x2 con chi al cuadrado (χ2) para conocer las diferencias entre las pacientes sanas y las enfermas (con osteopenia u osteoporosis). Todas las pruebas estadísticas se realizaron con Stata/SE 12 (StataCorp, Texas) y los gráficos se realizaron con Prism 8 (GraphPad Software Inc., California). Se consideró un valor de p < 0.05 como significancia estadística. Los datos en el texto se muestran como media (intervalo de confianza al 95%).
Resultados
En concordancia con los criterios de selección, se incluyeron en este análisis n=923, que correspondía a mujeres posmenopáusicas entre los 45 y los 80 años de edad, para una edad media de 62.86 años (62.36, 63.36). Según los resultados de T-score, la mayoría de las mujeres mostraban un diagnóstico de osteopenia en cualquiera de las dos regiones de estudio: 55% con osteopenia en cuello femoral o 44% en columna lumbar. Así, de manera global, 47% de las mujeres presentan osteopenia.
Por su parte, la osteoporosis fue diagnosticada en un 39% de las mujeres y solamente un 14% tuvo un registro normal en el índice global (Cuadro 1).
Cuadro 1 Distribución de los resultados de las densitometrías distribuidos por categoría diagnóstica y región de estudio, n=923, julio-setiembre 2018, Hospital San Juan de Dios, Caja Costarricense del Seguro Social, Costa Rica
| Diagnóstico, según categorías de la OMS | Columna lumbar n (%) | Cadera n (%) | Global* n (%) |
| Normal | 210 (23%) | 235 (25%) | 134 (14%) |
| Osteopenia | 411 (44%) | 507 (55%) | 433 (47%) |
| Osteoporosis | 302 (33%) | 181 (20%) | 356 (39%) |
*La categoría de global refiere al diagnóstico general del paciente dado por el resultado de la densitometría ósea.
Las diversas variables en relación con los grupos estudiados (osteoporosis, osteopenia y normal) mostró diversos resultados. La edad promedio de las pacientes al momento del estudio resultó ser significativamente mayor en aquellas con diagnóstico de osteoporosis (64.4 años) que en aquellas con osteopenia (62.6 años) o con diagnóstico normal (59.6 años) (p<0.001).
La cantidad de años de la posmenopausia fue ser significativamente mayor en aquellas mujeres con diagnóstico de osteoporosis (18.4 años) que en aquellas con osteopenia (16.3 años) o con diagnóstico normal (12.4 años) (p<0.001) (Cuadro 2). Además, en este mismo sentido, se diferenció significativamente las variables de edad de la menarquia (p=0.001) y del IMC (p<0.001) (Cuadro 3). Las edades de las pacientes en las diferentes clasificaciones descritas y sus diferencias estadísticas calculadas entre los grupos de pacientes sanas (resultado normal) y pacientes enfermas (resultado de osteopenia u osteoporosis) se muestran en la Figura 1.
Cuadro 2 Distribución del promedio de edad, edad de menopausia y edad de menarquia al momento de la realización de la densitometría y los años postmenopausia según categoría diagnóstica, n= 923, julio-setiembre 2018, Hospital San Juan de Dios, Caja Costarricense del Seguro Social, Costa Rica
| Edad (años) | Normal | Osteopenia | Osteoporosis |
| Edad | 59.6 (58.3, 60.9) | 62.6 (61.9, 63.4) | 64.4 (63.6, 65.2) |
| Edad de menopausia | 47.3 (46.2, 48.4) | 46.3 (45.7, 46.9) | 45.9 (45.3, 46.6) |
| Edad de menarquia | 12.8 (12.5, 13.2) | 13.3 (13.1, 13.5) | 13.6 (13.4, 13.8) |
| Años postmenopausia | 12.4 (11.4, 13.3) | 16.3 (15.4, 17.2) | 18.4 (17.4, 19.4) |
Los datos se muestran como promedio (intervalo de confianza al 95%).
Cuadro 3 Relación de las variables con el análisis estadístico según el diagnóstico de sano o enfermo obtenido mediante la densitometría ósea, n= 923, julio-setiembre 2018, Hospital San Juan de Dios, Caja Costarricense del Seguro Social, Costa Rica
| Variable | Total (n=923) | Sano (n=134) | Enfermo (n=789) | Valor p |
| Edad | 923 | 59.62 (58.31, 6093) | 063,41 (62.87, 63.95) | <0.001 |
| Edad de menarquia | 923 | 12.85 (12.53, 13.17) 0 | 13,44 (12.93, 13.07) | 0.001 |
| Edad de menopausia | 923 | 47.26 (46.17, 48.35) | 046,17 (45.72, 46.62) | 0.083 |
| Años postmenopausia | 923 | 12.56 (11.10, 14.02) | 017,26 (16.58, 17.94) | <0.001 |
| IMC | 923 | 32 (31,15-32,85) | 28 (27,65-28,35) | <0.001 |
| Bajo peso | 2 (0,2%) | 0 (0,00) | 02 (0,2%) | |
| Normal | 236 (26%) | 9 (0,07) | 227 (29%) | 0.01 |
| Sobrepeso | 382 (41%) | 52 (0,38) | 330 (42%) | 0.18 |
| Obesidad | 277 (30%) | 63 (0,47) | 214 (27%) | 0.005 |
| Obesidad extrema | 026 (3%) | 10 (0,08) | 16 (2%) | 0.002 |
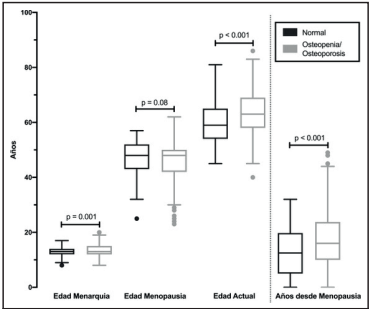
Figura 1 Distribución de las edades de las personas al momento de la menarquia, al momento de la menopausia y la edad al momento del estudio según el resultado de la densitometría como normal (sanos) y con osteopenia u osteoporosis (enfermos), n= 923, julio setiembre 2018, Hospital San Juan de Dios, Caja Costarricense del Seguro Social, Costa Rica.
Con respecto al IMC, al agrupar de forma dual la población analizada se calculó una media de 32 (31.15, 32.85) en aquellas pacientes sanas y una media de 28 (27.65, 28.35) en las pacientes enfermas; también, se encontró que las mujeres con obesidad extrema (IMC > 35 kg/m2) con osteopenia u osteoporosis tienen menor IMC que las mujeres con diagnóstico normal dentro de esta misma clasificación (p = 0.002). Este patrón se repite también en las personas con IMC normal (IMC entre 18.5 y 24.9 kg/m2) (p = 0.01) e IMC de obesidad (IMC entre 30 y 34.9 kg/m2) (p=0.005) por lo cual se aprecia que el IMC de las personas con diagnóstico de osteopenia u osteoporosis es menor (Figura 2).
Para las variables relacionadas con los antecedentes familiares y estilos de vida con factores de riesgo o protectores, entre los distintos grupos de las categorías diagnósticas de la densitometría ósea, solo se encontró una diferencia estadísticamente significativa en el antecedente familiar de fractura de cadera (p = 0.01) (Cuadro 4).
Cuadro 4 Análisis sobre los antecedentes familiares de fractura de cadera y estilos de vida
| Variable | Total (n=923) | Normal (n=134) | Osteopenia (n=433) | Osteoporosis (n=356) | Valor p |
| Antecedente familiar de fractura de cadera | 134 (14%) | 4 033 (47%) | 356 (39%) | 0,01 | |
| Sí | 161 (17%) | 13 (8%) | 85 (53%) | 63 (39%) | |
| No | 762 (83%) | 121 (16%) | 348 (46%) | 293 (38%) | |
| Tabaquismo | 134 (14%) | 433 (47%) | 356 (39%) | 0,89 | |
| Sí | 126 (14%) | 17 (14)% | 60 (48%) | 49 (38%) | |
| No | 797 (86%) | 117 (15%) | 373 (47%) | 307 (38%) | |
| Alcoholismo | 134 (14%) | 433 (47%) | 356 (39%) | 0,61 | |
| Sí | 8 (1%) | 0 (0%) | 6 (75%) | 2 (25%) | |
| No | 915 (99%) | 134 (14%) | 427 (47%) | 354 (39%) | |
| Actividad física | 134 (14%) | 433 (47%) | 356 (39%) | 0,85 | |
| Sí | 349 (38%) | 49 (14%) | 176 (50%) | 124 (36%) | |
| No | 574 (62%) | 85 (15%) | 257 (45%) | 232 (40%) | |
| Consumo de lácteos | 134 (14%) | 433 (47%) | 356 (39%) | 0,24 | |
| Sí | 680 (74%) | 104 (15%) | 318 (47%) | 258 (38%) | |
| No | 243 (26%) | 30 (13%) | 115 (47%) | 098 (40%) |
Datos se presentan como n (%).
Discusión
Del total de n=923 casos de pacientes analizados, un 47% resultó con diagnóstico de osteopenia, un 39% con osteoporosis y tan solo un 14% obtuvo un resultado negativo para enfermedad.
Además, algunos de los factores de riesgo estudiados demostraron ser estadísticamente significativos y, por ende, se pueden asociar con el desarrollo de osteopenia u osteoporosis.
Sin embargo, la osteoporosis tiene distintos orígenes, por lo que es muy difícil estimar la influencia de los factores de riesgo estudiados, sin tomar en cuenta otros como los factores genéticos5 y el uso de ciertos fármacos.10 La edad es conocida como un importante factor de riesgo para padecer osteoporosis debido a la naturaleza crónica degenerativa de la enfermedad.11 Lo anterior coincide con los hallazgos de esta investigación, dado que la edad presentó diferencias estadísticamente significativas entre los grupos normal y osteopenia u osteoporosis. En este sentido, al analizar la frecuencia relativa de pacientes enfermas (osteopenia u osteoporosis) con la edad, las pacientes menores de 50 años de edad obtuvieron una frecuencia relativa de 0.66, mientras que para edades superiores (más de 76 años) este valor aumentó hasta 0.96. La ocurrencia de osteopenia y osteoporosis analizada por grupos de edad reflejó un aumento considerablemente en las pacientes de mayor edad.
Por otra parte, la edad de menarquia también se destacó significativamente en este estudio. Esto significa que entre más tardía ocurrió la menarquia, más enfermaron las pacientes. Teóricamente, se conoce una menarquia tardía como un factor de riesgo a la osteoporosis por la disminución en el tiempo de exposición a hormonas sexuales que hay en una menarquia tardía y también se relaciona con el bajo consumo de calcio durante el crecimiento.12 Ya ha sido reportado que la deficiencia de estrógenos es una de las principales causas de osteoporosis y que puede ser revertida con el uso de terapia de reemplazo hormonal.13
En esta investigación, se obtuvo una frecuencia relativa de 1 en aquellas mujeres con menarquia a los 18 años o superior. Todas estas mujeres tuvieron diagnóstico de osteopenia u osteoporosis. Por el contrario, enfermaron menos quienes tuvieron una menarquia antes de los 10 años, para quienes la frecuencia relativa fue de 0.76. Se determinó que la cantidad de años transcurridos desde la menopausia es un factor de riesgo significativo y por tanto, importante. Como este valor representa la cantidad de años que la mujer ha estado sin exposición a las hormonas sexuales debido al cese de la menstruación, ya sea de forma natural, secundaria a una histerectomía o a alguna otra causa; se genera una pérdida neta de hueso a causa de los complejos sistemas de formación y resorción que se ven afectados por la influencia de los estrógenos.14
El tiempo transcurrido desde la menopausia es importante porque podría haber mujeres jóvenes, pero con muchos años postmenopausia debido a una menopausia de inicio temprana o provocada, lo cual les aumenta el riesgo a desarrollar osteoporosis, a pesar de no tener una edad tan avanzada.
Como el factor genético fue estudiado mediante el antecedente familiar de fractura de cadera en el padre o la madre y se encontraron diferencias estadísticamente significativas, se destaca que la presencia de familiares de primera línea que hayan padecido osteoporosis o fracturas por fragilidad puede causar un aumento en la probabilidad de desarrollar la enfermedad.15
Por otra parte, dado que el análisis del IMC que resultó mayor en aquellas pacientes sanas y que en las pacientes enfermas; se ha planteado que un IMC bajo favorece el desarrollo de osteopenia u osteoporosis, debido a que se altera la composición corporal, genera disminución de la masa muscular encargada de dar soporte al hueso y podría acompañarse de déficit nutricional.15,16 En oposición a esto, un alto IMC podrían ser un factor protector debido al aumento en la relación entre masa magra y masa grasa y los mecanismos de acción de una hormona del tejido adiposo llamada leptina, la cual tiene funciones similares a los estrógenos.17,18
De acuerdo con el análisis individual de cada categoría de IMC (Figuras 2 y 3), se puede reconocer que hay un aumento de pacientes con diagnóstico normal a medida que aumenta la categoría de IMC y más pacientes con diagnóstico de osteopenia u osteoporosis a medida que baja la categoría de IMC; lo que sugiere que la nutrición jugaría un papel importante en el desarrollo de la enfermedad, por lo que podría ser de interés propiciar más investigaciones en este campo.
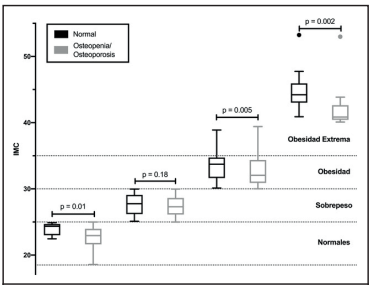
Figura 2 Distribución de los resultados del IMC de las personas según el resultado de la densitometría como normal (sanos) y con osteopenia u osteoporosis (enfermos), n= 923, julio-setiembre 2018, Hospital San Juan de Dios, Caja Costarricense del Seguro Social, Costa Rica.
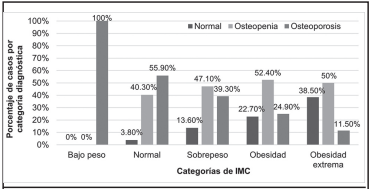
Figura 3 Porcentajes de pacientes para cada categoría diagnóstica por densitometría ósea, según las categorías de IMC.
Por último, las variables de edad de menopausia, consumo de lácteos, actividad física, alcoholismo y tabaquismo, no alcanzaron valores de significancia estadística. Esto a pesar de ser conocidos como factores de riesgo. Se conoce que el tabaquismo puede afectar negativamente el hueso al reducir la exposición al estrógeno, lo que acelera la pérdida ósea.19 Sin embargo, por el poco control que se tiene sobre estas variables en nuestra población, sería mejor establecer la relación a partir de estudios controlados y no descartarlos de todo como factores de riesgo.
Finalmente, se demostró una prevalencia de 47% para osteopenia y de 39% para osteoporosis en la población estudiada. Conforme aumentaba la edad de las pacientes, también aumentaba la prevalencia por grupo de edad. Asimismo, la edad de la menarquia, la cantidad de años trascurridos tras la menopausia, IMC bajo y el antecedente familiar de fractura de cadera fueron factores de riesgo significativamente detectados. Las pacientes que tuvieron una menarquia tardía (a una edad ≥ 16 años), tuvieron en general, una prevalencia mayor de osteopenia y osteoporosis.
Entonces, entre más años hayan transcurrido desde que se presentó la menopausia, mayor fue la prevalencia de osteoporosis y osteopenia. Además, poseer un IMC muy alto (obesidad y obesidad extrema) representó un factor protector ante la osteoporosis para la población en estudio. Por último, no se logró establecer una relación en las variables de estilo de vida: tabaquismo, alcoholismo, actividad física, consumo de lácteos.