La radioterapia es parte de la terapia angular en el tratamiento del cáncer pediátrico. Los tumores en niños que más se someten a esta terapia son los del sistema nervioso central (SNC), los sarcomas óseos, el neuroblastoma, el tumor de Wilms y el linfoma de Hodgkin.1
Las técnicas de radioterapia han avanzado y mejorado notablemente, aunque la radiación externa clásica sigue siendo la más utilizada. Por la precisión topográfica que estas técnicas requieren, mantener la misma posición e inmovilidad durante los procedimientos es imperativo.2
Para realizar los procedimientos de la radioterapia pediátrica, uno de los retos logísticos más grandes es la exposición del paciente a la sedación o anestesia repetitiva. Se estima que un 40-50% de los niños va a requerir sedación consciente o anestesia, sobre todo los menores de 3 años.3,4
Los agentes anestésicos ideales para el uso en radioterapia deben mostrar un inicio de acción rápida, con sedación, hipnosis y amnesia, tener corta duración del efecto, mostrar un perfil de seguridad con la administración repetitiva junto con un bajo riesgo de taquifilaxis, mínimos efectos adversos y buena relación de costo-efectividad; de manera que se facilita una administración indolora del anestésico, para lograr entonces la inmovilización y con ello mantener en una sola posición al paciente, así como el aseguramiento de una vía aérea permeable en la variedad de posiciones según cada caso, todo eso con el propósito de que esta intervención conlleve una mínima interferencia con la actividad diaria.5 Según la práctica en los diversos centros y las características de los pacientes, se puede optar por una sedación moderada o profunda, o inclusive por anestesia general para realizar la sesión de radioterapia.6
Por otra parte, entre las variables que pueden influir en las complicaciones de la sedación o anestesia para radioterapia se menciona el tipo de tumor, la localización, la quimioterapia, el tipo de agente sedante o anestésico, la duración del procedimiento, la postura corporal, el uso de un inmovilizador, las condiciones médicas propias del paciente y la lejanía con la que se trabaja del paciente.4,7-9
En concordancia con lo previamente expuesto, en la actualidad el uso del propofol ha ganado popularidad por sus convenientes características para una inducción rápida y predecible, una fácil titulación de la profundidad de la anestesia y una rápida recuperación, lo que permite las anestesias casi diarias.7 Múltiples estudios han confirmado la seguridad de este medicamento, en el ámbito pediátrico, y aumenta su confiable utilización por especialistas del campo de la anestesia y de otras especialidades.4,7,9-16 Esta facilidad para la sedación o anestesia acompaña una modificación en los protocolos de manejo de vía aérea en el ámbito de la radioterapia pediátrica; por tanto, se cita que la mayoría de centros opta por mantener una respiración espontánea con oxígeno por nasocánula, ventilación con presión positiva o dispositivos supraglóticos y anestesia intravenosa.4
No obstante, entre la gran diversidad de los pacientes que reciben sedación o anestesia para procedimientos fuera de la sala de operaciones, la población pediátrica es la más vulnerable y con mayor riesgo de complicaciones, más aún al ser expuestos a radioterapia en un contexto de morbilidad hemato-oncológica.4,5,7-9
En la actualidad, a nivel nacional o regional no se ha encontrado el reporte de investigaciones previas relacionadas con este tema, de ahí su importancia y relevancia; por lo que con este estudio se pretenden perfilar las características clínicas y epidemiológicas de los pacientes pediátricos oncológicos, atendidos en el Departamento de Hemato-oncología del Hospital Nacional de Niños (HNN), de la Caja Costarricense de Seguro Social (CCSS), que recibieron sedación o anestesia durante su tratamiento con radioterapia.
Métodos
Este estudio es de tipo descriptivo, observacional y basado en revisión retrospectiva de expedientes clínicos. Para seleccionar la población de estudio, se aplicaron los siguientes criterios de inclusión: edad menor de 13 años, con diagnóstico de cáncer, que recibieron sedación o anestesia para el procedimiento de radioterapia externa, ambos géneros, sin restricción de etnia y tratados entre enero del 2016 y junio del 2019. Se excluyeron a 15 pacientes por datos incompletos en los expedientes (casos con menos del 50% de la información requerida).
Los datos se obtuvieron de los expedientes clínicos de cada paciente y fueron integrados a la hoja electrónica, para realizar posteriormente el procesamiento de la información y el análisis estadístico descriptivo de las variables del estudio.
Se utilizaron diversas técnicas estadísticas descriptivas para el análisis de la información; para las variables cualitativas se dispusieron las tablas de frecuencia simple y las tablas de asociación o contingencia; para las variables cuantitativas, se aplicaron estadígrados descriptores de tendencia central o posición (mínimo, promedio, máximo, cuartiles) y de variabilidad (desviación estándar, DE). El software utilizado para el análisis estadístico de los datos fueron Stata 14 y Microsoft Excel 2007.
Este estudio fue aprobado por el Comité Ético Científico del Hospital Nacional de Niños “Dr. Carlos Sáenz Herrera”, de la CCSS el 14 de julio del 2017, con el número de protocolo asignado CEC-HNN-036-2018.
Resultados
Durante el periodo analizado y a partir de un registro de 184 pacientes con edades de entre 0 a 13 años, quienes tenían diagnóstico oncológico y recibieron radioterapia como parte de su manejo terapéutico, se confirmó que 76 pacientes (41,3%) recibieron su tratamiento de radioterapia bajo sedación o anestesia y de éstos, se excluyó a 15 pacientes por información incompleta.
La población total para este estudio alcanzó los 61 pacientes. El 96,7% (59 pacientes) tenían nacionalidad costarricense y 3,3% (2 pacientes) nacionalidad nicaragüense. Además, un 41% (25 pacientes) residían en la provincia de San José. Distribuidos por sexo, 35 pacientes (57,4%) fueron hombres, en tanto que se identificaron 26 mujeres (42,6%).
De los 61 pacientes estudiados, un 11,4% (7 pacientes) recibieron sedación o anestesia en 5 o menos sesiones de radioterapia, logrando completar su tratamiento sin requerir de esta intervención debido a que con el tiempo se familiarizaron al procedimiento y al personal que los atiende; todos los pacientes tenían edades mayores a los 3 años, y un 71,4% (5 pacientes) edad superior a los 5 años.
El promedio ± DE de la edad de los pacientes en estudio fue 3,5 ± 1,8 años, con un rango de entre 1,0 y 11,0 años; un 75% de los pacientes tenía 4,0 años o menos. Separados por sexo, la edad de las pacientes mujeres era de 3,2 ± 1,0 años con un rango entre 1,0 y 6,0 años, aunque el 75% tenían 3,2 años o menos; por su parte, la edad promedio de los pacientes hombres alcanzó 3,7 ± 2,1 años con un rango entre 1,0 y 11,0 años, con el 75% extendido a 5,0 años o menos.
Las histologías tumorales más frecuentes en la población de estudio fueron las asociadas con neoplasias del SNC, las leucemias y el neuroblastoma. La localización anatómica más frecuente del tumor fue en SNC, que ocurrió en el 85,3% (52 pacientes). Además, se documentó que el 45,8% (28 pacientes) se encontraba en estadio IV de su enfermedad.
En relación con las intervenciones recibidas por los 61 pacientes, un 56,5% (35 pacientes) recibió quimioterapia junto con cirugía y radioterapia como parte de su manejo terapéutico multidisciplinario; mientras que un 14,5% (9 pacientes) recibió la radioterapia como tratamiento único. La gran mayoría (98,4%) de estos pacientes pediátricos, recibió radioterapia externa conformacional en 3 dimensiones y solamente 1 paciente recibió tratamiento con la técnica de arcoterapia volumétrica de intensidad modulada. Además, de previo al inicio de su tratamiento con radioterapia, un 80% de los pacientes participó en una sesión de simulación y un 20% (11 pacientes) estuvieron en 2 simulaciones.
Al agrupar según la localización anatómica del tumor, el número promedio de sesiones de radioterapia en los pacientes con tumor en el SNC fue 22,1 ± 13,1 sesiones, el 75% de los pacientes recibió 30,0 sesiones o menos; alternativamente, en los pacientes con tumor en la parte abdominal fue 16,2 ± 9,1 sesiones, el 75% de los pacientes recibió 27,3 sesiones o menos (Cuadro 1).
Cuadro 1 Distribución de los pacientes con diagnóstico oncológico según el sitio anatómico de la neoplasia y el número de sesiones de radioterapia que recibieron, enero del 2016 a junio del 2019. Departamento de Hemato-oncología, Hospital Nacional de Niños “Dr. Carlos Sáenz Herrera”, CCSS.
| Sitio anatómico | Pacientes | Número de sesiones de radioterapia | |
| Promedio | Desviación Estándar | ||
| SNC | 38 | 22,1 | 13,1 |
| Abdominal | 14 | 16,2 | 9,1 |
| Ocular | 4 | 19,3 | 12,2 |
| Otro | 5 | 24,0 | 12,0 |
| Total | 61 | 20,7 | 12,2 |
En todos los casos, los pacientes fueron colocados y mantuvieron la posición en decúbito supino durante los procedimientos; en el 96,7% (57 pacientes) se utilizó algún tipo de inmovilizador para mantener la posición durante las sesiones de tratamiento.
En relación con la sedación o anestesia, el promedio de las sesiones realizadas (tratamiento y simulación) bajo sedación o anestesia fue 20,7 ± 12,2 sesiones/paciente, el 75% de los pacientes tuvieron 30,0 sesiones o menos. En el 90,2% (55 pacientes), la edad del paciente fue el motivo principal para el uso de un agente sedante o anestésico durante las sesiones de radioterapia; otras razones registradas fueron los trastornos neurocognitivos o del comportamiento, en los 6 pacientes restantes.
En todos los casos y para todas las ocasiones, la sedación o anestesia fue administrada por un médico especialista en Anestesiología, sin subespecialización pediátrica; con monitoreo no invasivo, oximetría de pulso y aporte de oxígeno por nasocánula como parte del protocolo del Servicio. Asimismo, el propofol parenteral fue el agente administrado al 100,0% de los pacientes. Sin embargo, se documentó que al 83,6% (51 pacientes) se les suministró adicionalmente, en al menos una sesión, otro tipo de agente sedante o anestésico (figura 1). En el 49,3% (39 pacientes) el agente fue una benzodiacepina, en 34,9% (30 pacientes) fue la ketamina y, solo en un 3,5% (3 pacientes) se agregó un opioide. Además, en el 32,3% de los pacientes se suministró, al menos en una misma sesión, la combinación de los 3 fármacos: propofol, ketamina y benzodiacepina.
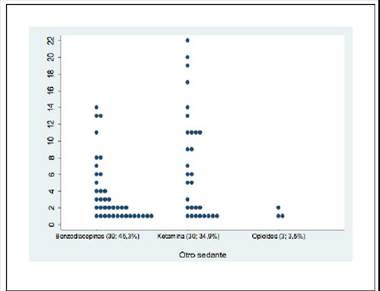
Figura 1 Distribucion de los pacientes con diagnostico oncologico que recibieron sedacion /anestesia según el agente (número de pacientes, porcentaje) adicionado al Propofol y el número de sesiones de radioterapia, durante enero 2016 a junio 2019. Departamento de Hemato-oncologia, Hospital Nacional de Niños “Dr. Carlos Saenz Herrera “, CCSS.
El tiempo promedio de sedación o anestesia fue 67,9 ± 28,2 minutos, con un rango que se extendió entre 30,0 y 135,0 minutos; el 75% de los pacientes tuvieron 82,0 minutos o menos en promedio (figura 2). En los pacientes con edad entre 1 a 2 años, el tiempo promedio de sedación o anestesia fue de 68,6 minutos, en tanto que los de entre 5 a 11 años duraban en promedio 58,3 minutos. En el subgrupo de los pacientes con tumores localizados en el SNC, se registró un tiempo promedio de sedación o anestesia de 73,7 minutos, mientras que aquellos con localización abdominal de 59,4 minutos.
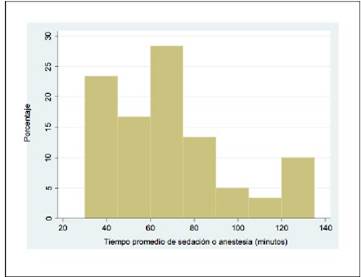
Figura 2 distribución relativa de los pacientes con diagnósticos oncológicos que recibieron tratamiento con radioterapia según el tiempo promedio de sedacion o anestesia (minutos), durante enero 2016 a junio 2019. Departamento de hemato-oncologia, Hospital Nacional de Niños *Dr. Carlos Saenz Herrera*, CCSS.
En relación con las complicaciones atribuibles a la aplicación de la sedación o anestesia, éstas fueron registradas en un 34,4% (21 pacientes), se presentaron en al menos una sesión y se describieron como complicaciones respiratorias 19,0% (4 pacientes) y cardiovasculares 14,3% (3 pacientes); asimismo, en 14 pacientes (66,7%) se presentaron ambos tipos de complicaciones. Las complicaciones respiratorias registradas fueron la desaturación de O2, la sospecha de broncoaspiración y la apnea; mientras que las complicaciones cardiovasculares reportadas eran la bradicardia, la arritmia y la hipertensión arterial.
De acuerdo con el manejo terapéutico recibido en relación con el cáncer, las complicaciones se documentaron en un 52,4% (11 pacientes) del grupo que recibió quimioterapia y cirugía además de la radioterapia; de manera específica, 7 pacientes presentaron desaturación de O2 y bradicardia, en 2 pacientes hubo sospecha de broncoaspiración, también se tuvo 1 paciente con sospecha de broncoaspiración con apnea y 1 paciente con bradicardia. Por otra parte, en el 23,8% (5 pacientes) que se aplicó quimioterapia y radioterapia, se registró que 3 pacientes presentaron desaturación de O2 y bradicardia, 1 paciente con desaturación de O2 y otro más con hipertensión arterial; en tanto que en el otro 23,8% (5 pacientes) del grupo tratados con radioterapia exclusiva, 4 pacientes presentaron desaturación de O2 y bradicardia y 1 paciente exhibió una arritmia.
Al acumular un registro total de 1305 sesiones de radioterapia para 61 pacientes, las complicaciones se documentaron en un 4,1% (54 sesiones); de las cuales la mayoría, un 57,4 %, fueron complicaciones asociadas con problemas respiratorios (desaturación de O2 en 28 sesiones, 3 sospechas de broncoaspiración y una apnea), predominantes en los pacientes con tumores de localización en SNC; mientras que hubo 42,6% con problemas cardiovasculares (episodios de bradicardia en 20 sesiones, un evento arrítmico y una sesión con hipertensión arterial).
Además, en relación con las complicaciones según los agentes usados para la sedación o anestesia, ningún paciente con propofol como único medicamento asoció complicaciones; sin embargo, cuando se les suministró adicionalmente otro tipo de agente sedante o anestésico, se registró al menos una complicación en alguna sesión de tratamiento, predominaron las que afectaban el aparato respiratorio, sin poder determinar el agente causante específico dada la combinación de los varios fármacos presentes y que podrían haber influido en dichas complicaciones; en todos los casos, se pudo documentar que los pacientes mostraron recuperación completa.
El tiempo promedio de sedación o anestesia de los pacientes quienes asociaron complicaciones cardiovasculares fue de 89,7 min, el 75% tuvo 62,0 minutos o más en promedio; mientras que el tiempo promedio de los pacientes con complicaciones respiratorias fue 70,5 ± 27,1 minutos, en el 75% de los pacientes duró 50,8 minutos o más en promedio.
Discusión
Durante el periodo de este estudio, se tuvo el registro de un total de 184 pacientes con cáncer atendidos en el HNN quienes recibieron radioterapia, de los cuales 76 pacientes (41,3%) recibieron sedación consciente o anestesia; sin embargo, por suficiente disponibilidad de la información clínica, solamente se incluyeron 61 casos para el presente estudio. Según la bibliografía internacional, un estimado entre el 24 y 50% de los niños que ameritan radioterapia van a requerir sedación consciente o anestesia para este tratamiento. 3-5,16 Sin que se diferencie por género, tal como mostró este estudio y concuerda con lo descrito previamente por otros autores.7,16
Las histologías tumorales más prevalentes fueron las asociadas con tumores del SNC, neuroblastoma y leucemias; la gran mayoría de los pacientes se sometieron a intervenciones múltiples con cirugía y quimioterapéuticos además de la radiación, tal como es esperable ante estos diagnósticos. 1,5
Se describe en la bibliografía, que el uso de la sedación o anestesia para la radioterapia pediátrica va primordialmente en función de la edad del paciente, se informa que casi un 100% de los pacientes menores de 3 años la ameritan, y que, de los niños de 4 años al menos un 49% termina requiriéndola, similar a los resultados de este estudio.5,16 Entonces, aquí se reporta la media de edad entre los 3 y 4 años con promedio de edad de 3,5 años, muy comparable con la bibliografía internacional mencionada.3,15,16
Los estudios internacionales han demostrado que, a mayor edad, menor uso de anestésicos. En esta investigación, se documentó que sólo un paciente mayor ameritó anestesia, concordante con otros estudios que reportan el uso de este recurso en menos de un 1% para niños de más de 10 años.16
En esta investigación, un pequeño número de pacientes recibió sedación o anestesia solo en las primeras sesiones de radioterapia pues algunos niños parecen acostumbrarse con el tiempo al procedimiento y al personal que los atiende, desestimando la necesidad del uso de medicación para continuar el tratamiento. Sin embargo, es pertinente mencionar que el requerimiento de una posición precisa de los pacientes y el uso de inmovilizadores para la radioterapia en la población pediátrica es, muchas veces, lo que acarrea consigo la necesidad de sedantes o anestésicos.3,12
Uno de los estudios más relevantes sobre la evaluación de la seguridad en radioterapia bajo anestesia fue llevado a cabo en el St. Jude Children’s Research Hospital.7 Los autores reportaron que la posición de los pacientes durante el procedimiento de radioterapia bajo anestesia no se asoció como un factor de riesgo para mayores complicaciones, éstas ocurrieron en el 1,0% de los pacientes en posición prona versus el 1,5% en decúbito supino; además, el 100% de los pacientes tenían mascarilla facial, mascarilla laríngea o intubación orotraqueal para los procedimientos. 7 En tanto que aquí, todos los pacientes se manejaron con aporte de oxígeno por nasocánula y en decúbito supino, por lo cual no es comparable.
Propiamente relacionado con la aplicación de la sedación o anestesia, ésta les fue suministrada a todos los pacientes por anestesiólogos con experiencia, pero sin subespecialización en el campo pediátrico. En otros hospitales fuera de nuestro país, estos procedimientos son llevados a cabo por anestesiólogos con especialización pediátrica, apoyados por técnicos en anestesia y enfermeras preparadas.1,12 Sin embargo, en la bibliografía revisada otros especialistas también describen la sedación o anestesia, quienes deben contar tanto con el equipo como con las capacidades necesarias para responder a cualquier situación de urgencia durante los procedimientos. 9,11,17
El tiempo promedio de sedación o anestesia en este estudio fue de 67,9 min, sin diferencias observadas por los factores edad, tratamiento previo recibido, localización anatómica o histología tumoral. Este hallazgo muestra gran diferencia ante la bibliografía, la cual reporta tiempos promedios de anestesia entre 20 y 50 min.8,12,18
La importancia de los tiempos de anestesia radica también en el riesgo de complicaciones asociadas. El estudio llevado a cabo por Anghelescu et al 7 encontró diferencias estadísticamente significativas en el riesgo de complicaciones con exposiciones mayores a 60 minutos de sedación o anestesia; resultaba 3.28 veces mayor el riesgo de complicaciones que con las exposiciones de 31 a 60 minutos y 8.85 veces mayor ante las exposiciones menores a 30 minutos. En nuestro estudio, el tiempo promedio de sedación o anestesia fue superior a los 60 min en todos los pacientes que presentaron complicaciones.
En esta serie de casos, se encontraron complicaciones en el 4,1% de las sesiones de radioterapia, un poco mayor a lo reportado en la bibliografía que refiere menos del 3%, con predominancia de las complicaciones respiratorias sobre las demás.7,9,11 Tampoco se registraron variaciones destacables con respecto a los fármacos utilizados para sedación o anestesia en este estudio con respecto a otros estudios, destacó el propofol por excelencia como el fármaco utilizado. A pesar de no ser específico para el contexto de la radioterapia, se ha reportado una tasa de complicaciones de 1,2% y 2,6% con uso de propofol en monoterapia o en combinación, informados de diversos escenarios fuera de una sala de operaciones. 7.9.11.12
Asimismo, no se encontró que el número de sesiones bajo sedación o anestesia fuera importante para asociar con mayores complicaciones. Sin embargo, se observó que las complicaciones se presentaron principalmente en pacientes con tumor primario de SNC, lo cual podría deberse a la posición corporal y a la necesidad de máscaras faciales termoplásticas que podrían comprometer la vía aérea. En otros estudios, también se reportan más complicaciones en procedimientos que ameritan inmovilizador de cabeza o cuello.3 Además, las complicaciones se presentaron con mayor frecuencia en los pacientes que recibieron quimioterapia y cirugía además de la radioterapia, como es documentado en la literatura.7
En el estudio antes mencionado por Anghelescu et al7 que incluyó más del doble de pacientes que el presente estudio, encontraron cuatro factores de riesgo para complicaciones por anestesia en radioterapia: la duración del procedimiento, la dosis total de propofol, la anestesia con propofol más algún adyuvante y la realización de simulaciones. Los hallazgos de este análisis están acordes con esa información, en cuanto a que la anestesia con propofol más algún adyuvante se asoció con la observación de más complicaciones.
La limitante del estudio es inherente al diseño, la recolección retrospectiva de la información de los registros puso en evidencia la falta de datos en los expedientes que, sin embargo, llevó a excluir a un pequeño número de potenciales participantes. Por otra parte, hace falta la realización de estudios con un mayor número de niños para determinar la efectividad y seguridad de la sedación en radioterapia.
En conclusión, los resultados de este estudio muestran que la sedación o anestesia para radioterapia pediátrica es un procedimiento requerido principalmente en niños de corta edad con diagnóstico de cáncer y que, con una moderada frecuencia, las complicaciones son transitorias y usualmente bien toleradas, sin presentar morbimortalidad; el uso de propofol como monoterapia es seguro; sin embargo, la adición de otros fármacos resultó en eventos adversos, destacó la desaturación transitoria de O2 entre los predominantes eventos respiratorios.














