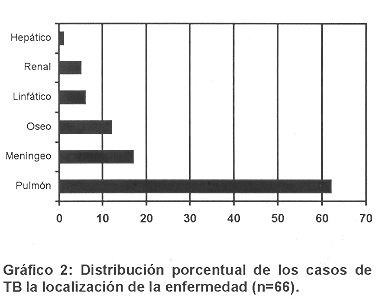
El presente estudio es una revisión retrospectiva de todos los casos de TB en el Hospital Nacional de Niños, San José, Costa Rica, ante el aumento en la aparición de nuevos casos y debido a la ausencia de datos estadísticos actualizados en la población infantil costarricense. Se revisaron un total de 66 expedientes con diagnóstico de egreso de tuberculosis, correspondiendo al período de 1985 a 1995. De los 66 pacientes, correspondieron a TB pulmonar 63.2%, y de éstos TB miliar 35.7%, TB renal 4.5%, linfática 6%, ósea 12%, meníngea 16.6% y un caso de hepatitis y tuberculosis diseminada. De los 66 pacientes solo en 22 se aisló germen y en 2/3 se conluyó el diagnóstico por datos radiológicos, epidemiológicos o respuesta al tratamiento antifímico. Un total de 7 pacientes fallecieron, de los cuales 4 eran indígenas.
Palabras clave
Tuberculosis, BCG: Bacilo Calmette- Guerain, BAAR: bacilo ácido alcohol resistente ]]>
A principios del siglo XIX, Laennec describió los signos físicos de la tuberculosis (TB) y sugirió el concepto de una sola enfermedad, con afección de muchos órganos y sistemas. En 1868, Villemain demostró que la TB se debía a un agente transmisible; y no fue sino hasta 1882 en que Robert Koch aisló el bacilo de la tuberculosis. Posteriormente Róentgen (1895) describió la formación de cavidades en el parénquima pulmonar con los rayos X de tórax e hizo de este hallazgo un elemento diagnóstico utilizado por mucho tiempo. Tuvieron que pasar 62 años a partir de la identificación del agente etiológico para que Waksman (1944) descubriera la primera droga eficaz en el tratamiento de la tuberculosis, la estreptomicina. (1-2) Es así como desde hace mas de un siglo se ha identificado la TB como uno de los mayores problemas de salud mundial particularmente en países en vías de desarrollo, lo que motivó desde entonces y hasta la actualidad a los investigadores a identificar su agente etiológico y buscar un tratamiento apropiado. La Organización Mundial de la Salud reporta 1.3 millones de casos y aproximadamente 450,000 muertes por TB anualmente en niños de países en desarrollo. (3)
En Costa Rica, en 1991 fueron reportados 412 casos de TB pulmonar para una tasa de 13.3 por 100.000 habitantes; lo cual demuestra un incremento considerable de la tasa de incidencia, comparándola con la encontrada en 1989 y 1990, cuyas tasas fueron de 10.6 y 9.3 respectivamente, (4) reafirmándose que Costa Rica no escapa a la tendencia mundial de aumento en la incidencia de TB que se viene observando en los últimos años. En 1995, se reportaron 575 casos alcanzando una tasa de 17 por 100.000 habitantes, los casos nuevos reportados en 1995, se distribuyen en todo el territorio nacional. La incidencia por grupos de edad, mostró que los grupos menos afectado son los menores de 14 años con una incidencia de 6.8, seguido por el grupo de 14 a 44 años, con una incidencia de 20.5. La mayor incidencia la presenta el grupo de 45 años y más, con 38.0. (2-4)
Entre menor sea la edad del niño al momento de la infección mayor será la posibilidad de que la enfermedad se desarrolle como una complicación inmediata de la infección primaria. El riesgo de desarrollar TB en un niño menor de 1 año de edad con una infección tuberculoso no tratada, excede el 40%.(5)
El manejo de la TB se ha convertido en un problema muy complejo debido a la cambiante epidemiología de la enfermedad y a la aparición de mycobacterias resistentes. (6) Es crucial que los pediatras se familiaricen con esta enfermedad y tener conocimiento del cuadro clínico pediátrico, de su adecuado manejo y de las medidas epidemiológicas; así como de establecer programas de quimioprofilaxis.
Se ha anticipado que la TB en niños va a continuar avanzando durante esta década. Se ha observado que hay mas casos de TB en el mundo hoy en día que cuando el bacilo tuberculoso fue identificado por primera vez. El curso clínico, el, patrón de transmisión y la epidemiología de la enfermedad se han visto alteradas por factores biológicos y sociales, pero aún continúa siendo una enfermedad con implicaciones médicas, socioeconómicas, y es sólo con la adecuada educación del personal de salud y medidas de salud pública que la erradicación de la TB se puede llevar a cabo. (7)
A pesar de que la realidad actual demuestra un aumento claro de la incidencia de la TB, como consecuencia del deterioro de las condiciones higiénicas, inmigración de población no vacunada, etc, resulta notable la falta de estudios, revisiones e investigaciones de campo sobre ésta enfermedad, en especial en la población pediátrica en nuestro país. (8-10)
Materiales y métodos ]]>
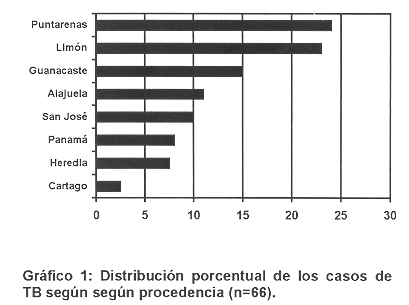
En relación a la procedencia, 6 (9.8%) correspondía a la provincia de San José, 4 (6.55%) a Heredia, 7 (11.4%) Alajuela, 1 (1.6%) Cartago, 15 (24%) Puntarenas, Limón con 14 (22.9%), Guanacaste 9 (14.7%) y pacientes indígenas provenientes de Panamá 5 (8.19%). (Grafico 1.) De un total de 43 pacientes se obtuvo información de contacto con familiares o personas con diagnóstico de TB en 23 pacientes (53.4%). Se documentó la administración previa de vacuna BCG en el 78% de los pacientes.

Los síntomas y signos de ingreso de los pacientes a su llegada al hospital fueron muy variados, predominó la fiebre en 46 (75.4%) y en orden descendente tos 28 (45.9%), hiporexia y pérdida de peso 22 (36%) cada uno, disnea 19 (31%), vómito en 14 (22.9%) pacientes; otros síntomas presentes fueron diarrea, convulsiones, dolor abdominal, cefalea y hemoptisis. Correlacionando los síntomas de ingreso con los hallazgos al examen físico de inicio prevaleció la fiebre en el 52.4%, dificultad respiratoria 33.3%, hepatomegalia en 25.4%, linfadenopatía 20.6%, meningismo 11.1%, cianosis en 7.9%, y esplenomegalia en 4.8%. En la auscultación pulmonar se describen crépitos en 42.9% de los pacientes y sibilancias en 12.7%.
La tuberculina se le colocó a 37 (52.8%) de los pacientes, de los cuales 18 (48.6%) obtuvieron un medición de < 5mm, 4 (10.8%) de 5 a <10mm, 3 (8.1%) de >10 a <15mm, 12 (32.3%) con medición de >15 mm. Se realizaron jugos gástricos a 39 pacientes, cuyo resultado se analiza posteriormente. Aspirado bronquial, se efectuó en 26 pacientes de los cuales 19 estaban alterados, lo cual incluye infiltrado inflamatorio o BAAR +, y 7 normales. De los 32 líquidos cefalorraquídeos 10 mostraron leucocitosis, hiperproteinorraquia o hipoglucorraquia.
| Cultivos realizados | ]]> 44 |
| Cultivos positivos | |
| Aspirado bronquial | |
| Biopsia pulmonar | |
| Jugo gástrico | |
| Líquido cefalorraquídeo | |
| Hueso | |
| Líquido peritoneal | |
| Oído | |
| Ganglio linfático | |
Se realizó ultrasonido de cerebro en 3 pacientes, 2 se reportaron anormales, con edema difuso o atrofia inesfecífica; US de abdomen en 24 pacientes y 18 anormales con hepatoesplenomegalias y aumento de ecogenicidad, tomografía axial computarizada de cerebro se efectuó en 22 pacientes, 16 estaban alterados con edema o atrofia cortical, biopsia hepática se practicó en un paciente y resultó con cambios de hepatitis que luego cultivó el bacilo tuberculoso. Gama óseo en 12 pacientes, 9 anormales con aumento de la captación y 13 médulas óseas, sólo una mostró el bacilo.
Los hallazgos radiológicos se describen en 41 pacientes, 34% con consolidación derecha y 19.5% con izquierda, 41% tenían radiografías con patrones miliares, un 7% mostró derrame pleural y 17% radiografías normales. En cuanto al tratamiento, 59(96%) pacientes recibieron tanto isoniacida como rifampicina, 39(63%) pirazinamida y 20 (32.7%) estreptomicina. Esteroides fueron administrados a 14 (22.9%) pacientes. De los 66 pacientes revisados en 44 se encontraron muestras para cultivo, de los cuales 50% fueron positivos, ver Tabla no. 1. Se cultivó micobacterias atípicas en 2 pacientes, un caso de Mycobacterium fortuitum aislado en el aspirado bronquial y en biopsia pulmonar; y el segundo caso Mycobacterium chelonei cultivado en biopsia pulmonar.
Fallecieron 6 pacientes para una mortalidad del 9%, de los cuales 4 pacientes presentaban tuberculosis meníngea, un paciente hapatitits tuberculoso y un caso de TB miliar. De los pacientes fallecidos 50% eran menores de 1 año y 50% entre 1 y 12 años. Solo un paciente provenía de la provincia de San José, los restantes de Puntarenas y la mayoría de Limón. Cuatro de los fallecidos eran indígenas.
Discusión
El presente estudio demuestra que el mayor pocentaje de pacientes con TB corresponde a TB pulmonar. En la literatura se anota que a pesar que los casos de TB en los Estados Unidos han aumentado en los últimos años, el porcentaje total disminuyó del 82% en 1990 a 78% en 1993. Sin embargo, la enfermedad extrapulmonar ha aumentado, tanto en el total de casos (3,757 casos en 1985 a 4,278 en 1993) y en el porcentaje total (17% en 1985 a 22% en 1993). Este aumento ha ocurrido en niños de todas las edades y es mas notorio en los casos de meningitis tuberculoso, linfadenitis, TB miliar y ósea. (11-12) (Gráfico 2.)
La aparición del HIV ha causado un aumento en el número de nuevos casos de TB. Recientemente, de 14,038 niños seguidos en 70 Institutos Nacionales de la Salud en Estados Unidos de Norteamérica para niños con HIV, 75 tenían TB y 40 tenían prueba de PPD positiva. (13) En nuestro estudio no se puede decir que el número de casos de TB haya aumentado en pacientes con HIV, ya que sólo se encontró este antecedente en 3 pacientes. Sin embargo, debido al aumento de TB en esta población inmunosuprimida, según la literatura, es importante tener en cuenta este antecedente y buscarlo en poblaciones de alto riesgo. Una diferencia significativa entre esta población y la nuestra es la administración de BCG.
El sexo masculino predominó con 61.53%, el femenino constituyó el 38.46%, sin embargo de toda la literatura analizada no se encuentra ningún dato en el cual se determine que el sexo masculino tenga mayor predisposición para desarrollar la enfermedad. ]]>
Es necesario resaltar el mayor número de casos provienen de las zonas rurales de nuestro país, Puntarenas 24% y Limón 22.9% (Gráfico 1). La población indígena tiene un alto porcentaje de casos considerándose que es una población minoritaria, sin embargo es un grupo étnico carente de adecuadas condiciones socioeconómicas y de adecuados sistemas de salud. En relación al grupo étnico, se encontró un 65% de casos en pacientes de raza blanca, 3.33% en la negra y el grupo indígena constituyó el 32.4%. Más de dos terceras partes de los casos de TB ocurren en grupos raciales no blancos. (5) Otros autores anotan que la enfermedad no está confinada a grupos étnicos específicos y a situación socioeconómica baja. Poblaciones con poca resistencia, viviendo en condiciones de hacinamiento y expuestas al bacilo de Koch son susceptibles de adquirir la enfermedad tuberculosa. (14) Correlacionando esta afirmación con los datos de nuestro estudio, es claro que las bajas condiciones socioeconómicas, el hacinamiento y la mayor posibilidad de contacto con Mycobacterium tuberculosis se encuentra en las zonas rurales de nuestro país, donde se debe recordar que la provincia de Puntarenas incluye la zona de Pérez Zeledón donde se ubican centros de refugiados de indígenas y hay una gran cantidad de inmigrantes, situación que se repite en la provincia de Limón, y que poco a poco ha ido aumentando en la provincia de San José.Cabe mencionar que en la mayoría de los pacientes los contactos se trataba de familiares cercanos al niño (padres, abuelos o tíos). Los niños adquieren la TB de adultos infectados con enfermedad pulmonar. Los adultos que en la mayoría de los casos son infectantes, incluyen aquellos con enfermedad pulmonar extensa con tos significativa y producción de esputo que es BAAR positivo. Debido a que un contacto largo y prolongado, es generalmente requisito para la transmisión de la tuberculosis, los niños se infectan de adultos del medio familiar. (14-16) Los niños son rara vez contagiosos ya que la producción de esputo es escasa y su tos no es tan fuerte como para transmitir la bacteria, sin embargo este no es el caso de los adolescentes.(17)
Las manifestaciones clínicas de la TB dependen de la cantidad de bacilos tuberculosos presentes, de la virulencia del organismo, de la edad, inmunocompetencia y de la susceptibilidad del huésped cuando se inicia la infección. La enfermedad diseminada es más frecuente en niños cuyas edades son menores a los 4 años. Las linfadenopatías y la diseminación linfática, así como lesiones calcificadas son más frecuentes en niños que en adultos. Los niños pequeños carecen de sintomatología, aún cuando hay evidencia radiológica o adenopatía hiliar, y a menos que presenten enfermedad endobronquial, rara vez tienen tos con esputo. A pesar de que los niños con TB inicialmente suelen estar asintomáticos, la presencia de tos, sibilancias, disnea, dolor óseo o abdominal, diarrea, anorexia, pérdida de peso y letargia pueden indicar la presencia de la enfermedad tuberculosa. (18-20) En nuestra serie de pacientes los síntomas de ingreso se correlacionan con lo descrito por la Dra lnselman, ya que en orden descendente presentaron: fiebre, hiporexia, pérdida de peso disnea, vómito y debilidad.
Los hallazgos radiológicos de la mayoría de los pacientes fueron descritos por los médicos tratantes. Es muy difícil obtener un diagnóstico exacto de la enfermedad en la niñez debido a la pobre sensibilidad de los métodos diagnósticos. En países desarrollados, la mitad de los niños con TB pulmonar en la radiografía de tórax, no presentan signos clínicos. En lugares donde no hay disponibilidad de rayos X, estos casos se pierden hasta que se presentan mas avanzados y por lo tanto más difíciles de tratar. (21) Por esta razón es necesario la valoración radiológica por parte de un profesional entrenado en este campo, ante la sospecha de TB en un paciente.
Las dificultades más importantes para el adecuado tratamiento de la TB tanto en niños como en adultos son evitar un diagnóstico tardío, evaluar las características del Mycobacterium tuberculosis (resistencia), las defensas del huésped (edad, malnutrición) y el cumplimiento del tratamiento. Este ultimo aspecto es el más difícil de lograr, debido a la duración tan prolongada del tratamiento. En los pacientes de nuestro estudio la mayoría recibieron isoniacida y rifampicina, sin embargo, no se documentó el cumplimiento del tratamiento, lo cual podría ser evaluado en estudios posteriores. La Academia Americana de Pediatría, la Sociedad Torácica Americana y el CDC recomiendan un curso de 6 meses de tratamiento antituberculoso para micobacterias susceptibles. Este régimen consiste en isoniacida, rifampicina y pirazinamida diaria por los primeros 2 meses, seguido por isoniazida y rifampicina ya sea diario o dos veces por semana con terapia de observación directa por los siguientes 4 meses. Si hay sospecha de resistencia a drogas, se debe agregar etambutol o estreptomicina, como una cuarta droga hasta llegar a obtener los resultados de susceptibilidad. También se recomienda el uso de una cuarta droga cuando el niño ha recibido previamente tratamiento antituberculoso, viene de un país con alta prevalencia de resistencia a las drogas, y/o ha sido expuesto a bacilo resistente a drogas. Los niños con adenopatías hiliares pero sin resistencia a drogas pueden tratarse solo con isoniazida y rifampicina por 6 meses. Si la respuesta terapéutica no es satisfactoria, es decir no hay mejoría clínica, radiológica o microbiologica, el tratamiento se debe continuar por 6 meses más. (9)
Las anomalías endobronquiales responden favorablemente al uso de esteroides. De los pacientes revisados el 22.9% recibieron esteroides. Más recientemente, Toppet y colaboradores confirmaron el efecto beneficioso de los esteroides en la compresión bronquial cuando son utilizados conjuntamente con isoniazida, rifampicina y etambutol. (22) También los esteroides son utilizados con las otras drogas antituberculosas en el tratamiento de la meningitis, para disminuir la vasculitis, la inflamación y la presión intracraneana; y en la enfermedad miliar severa para disminuir el bloqueo alveolo capilar. Nunca se deben utilizar sin quimioterapia antituberculosa. (9) Senderovitz et al, sugieren el uso de corticoesteroides en tuberculosis pericárdica, así como casos severos de TB pulmonar, aunque el efecto en algunos casos sea leve, sin embargo no hay duda en cuanto al uso de los mismos en TB meníngea. (16)
El bacilo tuberculoso es un microorganismo de crecimiento muy lento, el cultivo podría tomar hasta 10 semanas por los métodos antiguos o de 2 a 3 semanas por los métodos radiométricos. (6) En este estudio se encontraron 50% de cultivos positivos para Mycobacterium sp. (Tabla No. 1) La literatura habla de que aún con técnicas óptimas de cultivos, este organismo se logra aislar en menos de 50% de los niños con TB pulmonar. Sin embargo la identificación y aislamiento del bacilo se podría lograr más rápido si las pruebas del ADN se combinan con técnicas radiométricas. (6) Los cultivos de aspirado bronquial fueron los que detectaron mayor positividad con 7 cultivos positivos para Mycobacterium sp y 5 con BAAR (+) al frotis con cultivo negativo. Las biopsias en la mayoría de los casos permitió el cultivo del bacilo, y se presentó un caso de una biopsia de hueso que si bien no cultivó la mycobacteria sí determinó el diagnóstico por descripción anatomopatológica. El estudio histológico de tejido caseoso del pulmón, hígado, pleura, nódulos linfáticos y /o hueso son de mucha ayuda para la confirmación del diagnóstico cuando es posible obtenerlos. (6,9)
La baja positividad de los cultivos no sólo en nuestro estudio sino en la literatura en general, se explica ya que el bacilo tuberculoso no se replica bien en lesiones sólidas, caseosas y no licuefactas, debido a que estas zonas mantienen bajas tensiones de oxígeno, tienen un pH ácido y hay ácidos grasos que inhiben la replicación del bacilo. Por ello las lesiones caseosas, tales como las lesiones de la enfermedad de Pott sólo contienen de 102 a 105 bacilos tuberculosos. Solo un 50% de las lesiones caseosas cultivan el bacilo de Koch. El bacilo tuberculoso se multiplica menos en el tejido fibroso y calcificado, creciendo en un 15% de estas lesiones. El bacilo puede vivir en el caseum sólido por años sin tener mayor crecimiento, insensible a la quimioterapia manteniéndose en condición latente. En general, excepto por las lesiones renales tuberculosas, la TB extrapulmonar se caracteriza por un bajo número de bacilos. En particular, los nódulos linfáticos tuberculosos poseen pocos bacilos, reflejado por la baja presión parcial de oxígeno en esta zona. (9)
En un estudio realizado en el Instituto Pasteur-Bruxelles, los autores sugieren que la técnica de PCR es capaz de detectar DNA del bacilo tuberculoso en especímenes que contienen muy pocos microorganismos. Los métodos de PCR son más sensibles que los cultivos y los resultados se obtienen más rápido. El probar varias muestras del mismo individuo aumenta la sensibilidad. A razón de resultados falso positivos ocasionales, el cultivo continúa siendo el principal elemento para establecer el diagnóstico definitivo de enfermedad tuberculoso primaria en niños. (7)
En un análisis de 230 niños chilenos con tuberculosis, 43% se confirmaron por bacteriología o histología, esta perspectiva se redujo un 33% cuando sólo se analizaba la TB pulmonar. (17) A nivel mundial, en la población infantil el tratamiento médico está mas relacionado con el riesgo de contacto de un caso infeccioso que con la confirmación de la positividad del diagnóstico. De acuerdo con Somu et al, del Departamento de neumología pediátrica del Hospital de Niños de Madres, India, concluyó que el lavado gástrico es mejor que el lavado bronquioalveolar para la confirmación bacteriológica de la TB pulmonar en niños. El uso de ambos métodos alcanzó un 34% de aislamiento mientras que el lavado gástrico aislado les mostró un 32% de positividad de los casos. (23) ]]>
No hay duda de que la vacuna de la BCG ha prevenido muchos casos de TB en niños. Basándose en un meta análisis, el más reciente cálculo de protección en niños es de 64% para meningitis y 78% para enfermedad diseminada. El efecto protector para la TB pulmonar es mucho más bajo. Sin embargo, está bien establecido que la BCG no es una vacuna óptima en el control de la enfermedad, debido a que no confiere inmunidad a largo plazo y no previene la infección por la mycobacteria. (20)La vacunación de BCG no es solo un factor importante en el control de la TB. En países con una alta prevalencia, es una medida complementaria para la prevención de los casos severos de TB en niños pequeños. La inmunización debe ser complementada con un programa de control de casos y un eficaz y completo tratamiento, especialmente para aquellos pacientes con esputo con BK positivo. (8)
Estudios de caso-control han evaluado la vacunación de BCG a nivel neonatal, como se utiliza en Costa Rica, y han reportado tasas de protección que van desde 65% a 80%. Muchos factores están involucrados en esta tasa de protección, ya que han reportado tasas de protección muy variadas para las diferentes partes del mundo, muchas de estas diferencias podrían explicarse por la amplia variedad en la metodología, la técnica de inoculación, la cepa del mycobacterium utilizado, etc. Se ha sugerido que al aumentar la cobertura global de la actual de un 81% a un 90%, podría evitar la muerte de 50,000 niños anualmente. (12) Una reacción positiva de tuberculina significa infección primaria por mycobacterium tuberculosis. En la mayoría de los niños la primera reacción de la tuberculina aparece en las primeras 3 a 6 semanas, y ocasionalmente hasta 3 meses, luego de la infección inicial. La positividad de la tuberculina causada por la mycobacteria se mantiene de por vida, incluso luego de que el tratamiento preventivo ha sido administrado. (5) Es importante mencionar que una PPD negativa no excluye una infección tuberculosa. Aproximadamente un 10% de los niños inmunocompetentes con cultivo positivo por mycobacteriun tuberculosis no reaccionan inicialmente a la PPD. Además factores del huésped como la desnutrición, la edad, la inmunosupresión, pueden alterar el resultado. (5,17) La Academia Americana de Pediatría continúa fomentándo el uso de la PPD en niños que se encuentran en alto riesgo de adquirir TB. Sin embargo, niños sin factores de riesgo que viven en regiones con baja prevalencia para TB no requieren de PPD rutinaria. (2)
La incidencia de la infección tuberculosa y la enfermedad en niños se ha incrementado significativamente en la última década. El manejo de la TB se ha complicado debido a la cambiante epidemiología de esta enfermedad y a la aparición de cepas de Mycobacterias sp. resistentes. Muchas recomendaciones sobre el control, adecuado tratamiento y manejo, se publican constantemente. Por lo que es crucial que todo pediatra se familiarice con esta enfermedad, ya que todos los médicos somos responsables de ayudar en el control epidemiológico de la TB y en tratar adecuadamente los contactos.
Se agradece la colaboración y aporte al estudio del Dr Adriano Arquedas, lnfectólogo Pediatra
Abstract
This is a retrospectiva study of all the patients that were diagnosed with TB at the National Children's Hospital, San José, Costa Rica. The purpose is to obtain actualized epidemiologic data of the pediatric population. A total of 66 files with the diagnosis of TB were analyzed betweem 1985 and 1995. lnformation was obtained from 66 files, 63.6% were pulmonary, from this ones 35.7% were milliary tuberculosis, renal 4.5%, 6% lymphatic, 12% from bone, meninghitis 16.6% and one patient with disseminated TB with hepatitis. In 22 patients was possible to isolate the bacteria and in 213 the diagnosis was based on radiology findings, epidemiolgy or response to treatment. A total of 7 patientes died, 4 of which were indians. ]]>
1. Abernathy, R. Tuberculosis : an update. Pediatr in Review. 1997;18:50-8. [ Links ]
2. American Academy of Pediatrics, Committee on lnfectious Diseases. Screening for tuberculosis in infants and children. Pediatrics. 1996 ;97 :282-84. [ Links ]
3. Cantwell, MF, Shehab ZM et al. Tuberculosis. New Engl J Med. 1994;330 :1051. [ Links ]
4. Cantwell MF et al. Epidemiology og tuberculosis in the United States, 1985 through 1992. JAMA. 1994;272 :535-9. [ Links ]
5. Committe on lnfectious Diseases. Screening for tuberculosis in infants and children. Pediatr. 1994;93 :131-34. [ Links ]
6. Commmittee on lnfectious Diseases, American Academy of Pediatrics. 1997 Red Book : report of the commmittee on infectious diseases. 24th edition. [ Links ]
7. Fauville-Dufaux M et al. Contribution of the polymerase chain reaction to the diagnosis of tuberculous infection in children. European J of Pediatr. 1996;155 :106-11. [ Links ]
8. Guerin, N. BCG Policies in Europe. Pediatr Pulm, supplement. 1995;11:18-9. [ Links ]
9. lnselman L. Tuberculosis in Children: an update. Pediatr Pulm. 1996 ;21 :101-120. [ Links ]
10. Koch A. The global tuberculosis situation and the new control strategy og the World Health Organization. Tubercle. 1992;72 :1-6. [ Links ]
11. López, G. Tuberculosis en Costa Rica, una revisión de 1992. Trabajo de presentación para el postgrado de neumología (no publicado) [ Links ]
12. Mallol, J. Efficacy of BCG lnmunization against Tuberculosis in Children. Pediatric Pulmonology. 1995 ; 11 :23. [ Links ]
13. Nahmias AJ et al. Older and Newer callenges of Tuberculosis in children. Pediatr Pulm. 1995;11:28-9. [ Links ]
14. Reinhard C et al. Epidemiology of pediatric tuberculosis in Chicago, 1974 to 1994: a continuing public health problem. Am J Med Scienc.1997 ;313 :336-40. [ Links ]
15. Schaal HS et al. Tuberculosis in infants less than 3 months of age. Arch Dis Child. 1993;69 :371-74. [ Links ]
16. Senderovitz T and Veskum K. Corticoids and Tuberculosis. Resp Med. 1994 ;88:561-5. [ Links ]
17. Sepúlbeda R. Treatment of pulmonary tuberculosis in children :new trends. Pediatr Pulm, supplement. 1995 ;11 :26-7. [ Links ]
18. Shata AM et al. Sputum induction for the diagnosis of tuberculosis. Arch Dis Child. 1996 ;74:535-7. [ Links ]
19. Stamos J and Rowley A. Pediatric Tuberculosis: an update. Cur Probl Pediatr. 1995, April :131-36. [ Links ]
20. Starke, J. Resurence of Tuberculosis in children. Pediatr Pulm, supplement. 1995 ;11:16-7. [ Links ]
21. Toppet M, et al. Tuberculosis and broncoscopy. Arch Dis Child. 1990 ;65:1222-26. [ Links ]
22. Valverde, K et al. Tuberculomas cerebrales y tuberculosis miliar en una niña de 8 meses de edad. Acta Ped Cost. 1996; 10: 65-8. [ Links ]
23. Vijayasekaran D et al. Value of broncoalveolar lavage and gastric lavage in the diagnosis of pulmonary tuberculosis in childre. Tubercle and Lung Dis. 1995 ;76:295-9. [ Links ]
24. Folleto PROGRAMA NACIONAL PARA EL CONTROL DE LA TUBERCULOSIS. INCIENSA, Julio, 1997. [ Links ]
(*) Pediatras, (**) Neumológos Pediatras, Servicios de Medicina 5 y Neumología, Hospital Nacional de Niños "Dr. Carlos Sáenz Herrera", Apartado 1654-1000, San José, Costa Rica. ]]>