Úlcera cutánea crónica en paciente inmunosuprimido
Christian Campos- Fallas1,3, María Paz León- Bratti1,3, Juan Villalobos- Vindas2.
Resumen del caso:
Se discute el caso de un paciente con infección por el virus de inmunodeficiencia humana (VIH) avanzado que se presenta con una úlcera crónica de la rodilla derecha, a quien se le realizaron múltiples estudios de laboratorio y de gabinete, sin lograr aislarse ningún germen específico, sin embargo, un estudio histológico demostró la presencia de bacilos alcohol ácido resistentes. Se manejó médicamente con buena respuesta clínica al tratamiento.
Descriptores: úlcera, inmunosuprimido, micobacterias atípicas.
Key words: ulcer, inmunosuppremed, atypical mycobacterias
Recibido: 8 de noviembre de 2005 Aceptado: 28 de marzo de 2006
Paciente de 46 años de edad, vecino de Sarapiquí, trabajador de una bananera, sin antecedentes heredo familiares de importancia, y con diagnóstico previo en diciembre de 2003 de infección por VIH, estadio C3, según clasificación del Centro de Control de Enfermedades de los Estados Unidos. Su conteo basal de CD4 fue de 201/ mm3. Inició tratamiento antirretroviral con estavudina 40 mg bid, lamivudina 150 mg bid y efavirenz 600 mg /día y profilaxis con trimetoprim sulfametoxasol para Pneumocistis jirovecii, desde el 23 de diciembre de 2003.
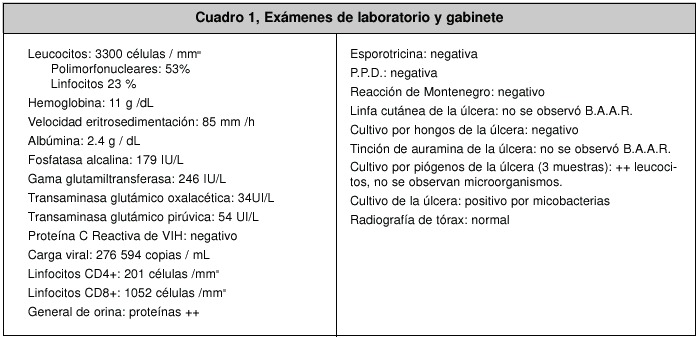
Ingresó con cuadro de un mes de evolución de una lesión infrapatelar derecha, sin antecedente de trauma. Presentaba una placa nodular violáceo - marrón, de 15 x 10 cm. De diámetro, con bordes mal delimitados, abscedada y con trayectos fistulosos y salida de material purulento por estos. Se le inició cobertura antibiótica con penicilina sódica, la cual recibió durante 23 días con discreta mejoría, y luego con ciprofloxaxina VO por 4 días, pero persistió la salida de material purulento. Todos los frotis y cultivos de laboratorio realizados durante ese periodo fueron reportados como negativos, incluso los iniciales, antes de inicio de la terapia antibiótica. Los resultados de los exámenes de laboratorio se muestran en el Cuadro 1.
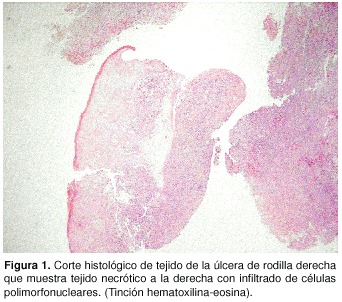
]]>
Se realizaron múltiples biopsias de piel, las cuales fueron reportadas como con inflamación aguda abscedada no específica (Figura 1). La biopsia de piel, del día 19 de internamiento, fue reportada con extensa necrosis de la dermis e inflamación aguda en niveles, no se apreciaron micetomas, las tinciones de Gram, PAS y Grocott fueron negativas y el Fite Faraco mostró gran cantidad de bacilos alcohol ácido resistentes, probablemente tuberculosis o micobacterias atípicas (Figura 2 A-B).

A pesar de que varias muestras fueron enviadas para cultivo e identificación de la micobacteria, todos los resultados fueron negativos.
Discusión
]]> Las infecciones por micobacterias que afectan la piel se han descrito tanto en pacientes inmunosuprimidos como inmunocompetentes, con o sin antecedente en trauma1. En el presente caso se realizó un estudio exhaustivo de una úlcera crónica en un paciente con VIH con conteo bajo de linfocitos T-CD4, cuyos análisis de laboratorio mostraban una anemia normocítica normocrómica con leucopenia y elevación de la velocidad de eritrosedimentación que orientaba a una infección por micobacterias, lo cual se demostró mediante un cultivo y solo un estudio histológico de varios realizados.Un elemento importante fue la localización de la lesión en la rodilla, puesto que generalmente se presentan en las extremidades y producen desde úlceras hasta abscesos, como ocurrió con este paciente. El aislamiento de los gérmenes es siempre difícil de hacer por sus características de crecimiento, lo que motivó la insistencia en los cultivos y las biopsias, aún cuando estas repetidamente mostraban inflamación inespecífica. Otros estudios como la PCR y la secuencia del DNA, aunque útiles, no están disponibles en nuestro medio.
La presencia de bacilos alcohol ácido resistentes en la biopsia obligó a realizar estudios para descartar infección por M tuberculosis, tanto en pulmón como en otros órganos, sin encontrarse evidencia de dicha enfermedad tuberculosa.
Por lo anterior y por los hallazgos de histología sugerentes de micobacterias atípicas, se orientó un tratamiento habitual contra estos patógenos, con el cual el paciente presentó mejoría clínica significativa.
Aún cuando no se pudo tipificar el germen específico causante de la lesión, el tratamiento orientado hacia micobacterias atípicas produjo una adecuada respuesta clínica, observándose mejoría tras el primer mes de inicio del esquema y resolución de las lesiones al cabo de 6 meses de tratamiento.
La recuperación del sistema inmune mediante la introducción de terapia antirretroviral desde el inicio del cuadro constituyó un elemento importante en el manejo, pues de 7 meses tenía un conteo de linfocito CD 4 en 291células/mm3. Es posible que esta recuperación de la respuesta inmune colaborase con la resolución del cuadro, pues las infecciones por micobacterias atípicas suelen curar incluso espontáneamente en individuos sin inmunosupresión.
Conocidas antes como micobacterias atípicas, estos microorganismos se caracterizan por tener cadenas con una cubierta de cera que los hacen resistentes a las tinciones, por lo que una vez teñidas no son decoloradas fácilmente y permanecen como ácido resistentes; se encuentran muy diseminadas en la naturaleza, animales y heces humanas, aguas de piscinas y tanques de peces1. El periodo de incubación suele ser de 2 a 6 semanas y afectan con mayor frecuencia la piel, puesto que requieren de una temperatura de 30º C a 32ºC para su crecimiento; ocurre típicamente en sitios de trauma menor de la piel, como en los dedos y en los codos o las rodillas1. Las micobacterias se unen a las proteínas séricas C3 y C4 del complemento, con el fin de utilizarlas como "puentes" para unirse a los macrófagos y producir en estos cambios de tipo genotípico y enzimático que les permiten subsistir dentro de ellos2.
Las micobacterias M. fortuitum, M. chenolae y M. abscessus son denominadas patogénicas de rápido crecimiento, que afectan generalmente a los pacientes con VIH con menos de 50 células/ mm3, y la incidencia en los de menos de 200 CD4 células /mm3 es del 43% después de 2 años. Otro factor de riesgo constituye el nivel de la carga viral, en particular al sobrepasar las 100000 copias2.
Las micobacterias pueden detectarse mediante tres métodos5: microscopía fluorescente (auramina o rhodamina, tinción de Kinyoun y tinción de Ziehl-Neelsen), métodos sólidos (Löwenstein Jensen , Petragmani y medio de la Sociedad Americana de Trudeau) y métodos líquidos (MGIT y BACTEC 460TB Systems , ESP cultura System II, MB/BacT System), que permiten optimizar el crecimiento de la micobacteria.
Los cultivos se incuban a 35ºC, excepto para las micobacterias de rápido crecimiento y las especies fastidiosas de piel y tejidos blancos (M ulcerans, M haemophilum, M chenolae y M marinum), que se pueden aislar a 37º. Solamente M. xenopi tiene una temperatura óptima a 45 º C, aunque puede crecer a los 37º C.
]]> La reacción de cadena de la polimerasa permite distinguir más del 90% de micobacterias con significado clínico y la secuencia de DNA de genes como el hsp 65, para determinar las distintas regiones del DNA de la micobacteria.Las micobacterias que con más frecuencia afectan la piel y sus principales características se revisan en el Cuadro 24,7.
El tratamiento de las micobacterias atípicas incluye fármacos antifímicos, como la rifampicina, isoniacida, etambutol y estreptomicina, en el caso del complejo por Mycobacterium avium, al igual que en M kansaii, aunque en esta se asocia mejor con macrólidos como la claritromicina. Las tetraciclinas son el tratamiento de elección del M marinum, aunque también se pueden utilizar el trimetopinsulfametoxazole, o la rifampicina junto al etambutol. En el caso de M ulcerans el tratamiento de elección incluye la debridación, junto al tratamiento farmacológico. El tratamiento de M haemophilum no está bien definido, aunque se ha reportado efectiva la combinación de claritromicina y rifabutina. Las micobacterias M fortuitum y M chelonei responden a la amikacina, junto a la cefoxitima, sin embargo, la mayoría de los casos ameritan debridación quirúrgica, al igual que en el paciente con M scrofulaceum, en el que más bien la quimioterapia rara vez está indicada1,4,6.
Abstract
A case of a patient with HIV infection and a chronic ulcer in the right knee is discussed. Several studies were done but none helped identifying the cause of the ulcer. However, histological examination of the ulcer showed acid alcohol resistant bacilli. The patient received medical treatment and had a good response.
Referencias
1. Habif T. Nontuberculous Mycobacteria. Clinical Dermatology. 4thed. Hanover: Mosby. 2004. p.304-306. [ Links ]
2. McGArvey J, Bermudez L. Pathogenesis of nontuberculous mycobacteria infections. Clin Chest Med. 2002; 23: 569-583. [ Links ]
3. Jones D, Havlir D. Nontuberculous mycobacteria in the HIV infected patient. Clin Chest Med. 2002; 23: 665 -674. [ Links ]
4. Freedberg I , Eisen A, Eisen Az, Wolff K, Austen KF, Goldsmith LA, Katz SI, Fitzpatrick TB. Fitzpatricks Dermatology in General Medicine. 5th ed. New York : Mc Graw Hill . 1999. p.2288-2292. [ Links ]
5. Brown-Elliot B, Griffith D, Wallace R. Diagnosis of nontubercuous mycobacterial infections. Clin Lab Med. 2002; 22: 911-25. [ Links ]
6. American Thoracic Society. Diagnosis and treatment of diseases caused by nontuberculous mycobacteria. Am J of Resp Crit Care Med .1997;156: 1-26. [ Links ]
7. Brown-Elliot B, Wallace R. Clinical and taxonomic status of pathogenic non pigmented or late-pigmenting rapidly growing mycobacteria. Clin Microbiol Rev .2002, 15: 716-746. [ Links ]
8. Betts R, Chapman S, Penn R. A practical approach to infectious diseases. 5th ed. Philadelphia: Lippincott Williams & Wilkins. 2003. p.109. [ Links ]
1. Servicio de Medicina Interna
2. Infectología de Hospital México
3. Facultad de Medicina de Universidad de Costa Rica
Abreviaturas: VIH, virus inmunodeficiencia humana; B.A.A.R., bacilo alcohol ácido resistente.
Correspondencia: drcamfall@yahoo.es
]]> Fax: 296-8622 ]]>