Introducción
La Caja Costarricense de Seguro Social reportó que las enfermedades respiratorias ocuparon, en el nivel nacional, el sexto lugar de egresos hospitalarios, según un diagnóstico en el 2016, con 23 864 casos que correspondieron al 67 % de los reportes (CCSS, 2016). Similarmente, en el Hospital Nacional de Geriatría y Gerontología-Caja Costarricense de Seguro Social (HNGG-CCSS), para el mismo año se reportó que el 12.3 % (n = 317) de las causas de egreso fueron asociadas a problemas respiratorios (HNGG, 2016). En relación con las causas de mortalidad, el mismo hospital reportó que, para el 2016, del total de defunciones un 18.5 % (n = 69) correspondió a enfermedades respiratorias. Lo anterior ciertamente refleja el patrón descrito en el Informe Estado de la Nación del 2013, el cual menciona que en el 2011 las enfermedades del sistema respiratorio ocuparon el cuarto lugar de razón de muerte, según grupo de causas (Rayo, 2013).
La literatura ha identificado diversas consecuencias asociadas a las enfermedades pulmonares, incluyendo una disminución en la calidad de vida, la capacidad aeróbica y la masa muscular (Satta et al., 1997; Sivori et al., 2008). Los adultos mayores con problema pulmonar presentan disnea, la cual los lleva a limitar sus actividades físicas, puesto que causa debilidad muscular y deteriora sus funciones; así, la sensación de dificultad respiratoria puede incluso incrementarse (proceso conocido como la espiral de la disnea (AACVPR, 2011). Además, en la enfermedad obstructiva, los músculos inspiratorios trabajan en condiciones mecánicas desfavorables, a mayor velocidad y contra más resistencia elástica, generando disnea y fatiga de estos. En tanto, en la enfermedad restrictiva, se produce una disminución en la distensibilidad y el volumen pulmonares, ocasionando, también, disnea y fatiga (Moore et al., 2016).
Diversos organismos internacionales han recomendado la implementación de programas de rehabilitación pulmonar (RP), la cual, de acuerdo con la Sociedad Americana de Tórax y la Sociedad Respiratoria Europea, se define como una intervención basada en la evaluación del paciente y con tratamientos que incluyen, pero no se limitan a, entrenamiento, educación y cambios de comportamiento, diseñado para mejorar la condición física y psicológica de las personas con enfermedades respiratorias crónicas y promover cambios hacia un estilo de vida saludable a largo plazo (Spruit et al., 2013).
La literatura ha identificado que los programas de RP enfocados en el reacondicionamiento físico poseen múltiples beneficios para la persona. En el impacto positivo de estos programas, se pueden citar: mejora de la capacidad de ejercicio y de la calidad de vida relacionada con la salud; menor percepción de disnea; disminución de ingresos hospitalarios y días de internamientos; decrecimiento de la ansiedad y la depresión asociada a la Enfermedad Pulmonar Crónica (EPC); todos estos beneficios son reportados con un nivel de evidencia A (Sivori et al., 2008; Ries et al., 2007). El entrenamiento físico es el componente principal de la rehabilitación pulmonar (Marco et al., 2016), permite el reacondicionamiento físico. La fragilidad del adulto mayor se caracteriza por del deterioro de sus reservas fisiológicas, manifestado en 5 elementos: pérdida de peso, sarcopenia, fatiga, marcha inestable o lenta y actividad física mínima. Tales condiciones se suman al problema pulmonar que afecta a la población adulta mayor (Morales et al., 2017).
Con respecto a la estructuración de los programas de reacondicionamiento físico, un aspecto fundamental es la evaluación, la cual debe aplicarse al inicio y al final e incluir, como mínimo, valoración del grado de disnea, de la función respiratoria, de la capacidad aeróbica y de la calidad de vida relacionada con salud (Sivori et al., 2008; Marco et al., 2016). De la misma manera, según el nivel con el que se evidencie la eficiencia de la rehabilitación respiratoria, de acuerdo con la Sociedad Americana de Tórax y la Sociedad de Rehabilitación Cardiorrespiratoria, los programas deben incluir: entrenamiento de músculos periféricos (piernas y brazos, con grado de recomendación 1A), trabajos de pesas con los miembros superiores, tareas de resistencia aeróbica con miembros inferiores y ejercicios de músculos respiratorios -con gado de recomendación 1B- (Marco et al., 2016), sin dejar de lado la fisioterapia y la reeducación respiratorias (Miranda et al., 2011; Marco et al., 2016).
En el HNGG-CCSS, se ofrece el Programa de Reacondicionamiento Físico para Adulto Mayor con Enfermedad Pulmonar Crónica (PRFAMEPC), que incluye alteraciones obstructivas y restrictivas. Forma parte de la fase 2 de un Programa de RP implementado en el hospital desde el 2012.
A pesar de que en Costa Rica se está empezando a incursionar en la RP, existe limitada evidencia sobre el impacto de los programas mencionados en la persona adulta mayor con problemas pulmonares. Por ello, el propósito del trabajo fue establecer el efecto de un programa de reacondicionamiento físico para adulto mayor con problema pulmonar crónico sobre la movilidad y la fuerza muscular, con las siguientes hipótesis: H1, la movilidad mejora luego de participar en el PRFAMEPC y H2, la fuerza muscular mejora luego de participar en el PRFAMEPC.
Metodología
Participantes
Para el desarrollo de este trabajo, se utilizó un diseño descriptivo, retrospectivo, con análisis de registros médicos de las personas que participaron en el PRFAMEPC del HNGG-CCSS. El siguiente corresponde al diseño observado en el PRFAMEPC del HNGG-CCSS, en el cual se realiza una evaluación inicial, aplicación del programa y se concluye con una evaluación final.
G = O1 X O2 G = Grupo; O = evaluación; X = tratamiento
Para ingresar al programa, la persona debe ser referida por el médico especialista. De quienes participaron del plan, se seleccionó una muestra de 53 usuarios, mayores de 65 años, sin restricción de género o etnia, los cuales formaron parte del programa entre enero del 2012 y diciembre del 2017. Se identificaron como obstructivos (valores espirométricos con VEF1/CVF menor del 70 % del predicho y CVF menor del 80 % del predicho) o restrictivos (valores espirométricos con VEF1/CVF mayor o igual al 70 % del predicho y CVF menor del 80 % del predicho). Todos los procedimientos de este trabajo fueron aprobados por el Comité Ético Científico del HNGG-CCSS, protocolo HNGG-CEC 04-2018, y se inscribieron en el Consejo Nacional de Investigación en Salud.
Instrumentos
Senior Fitness Test: Es una batería de pruebas que evalúa la capacidad funcional del adulto mayor, entendida como la condición física para realizar actividades de la vida cotidiana. Entre sus variables incluye fuerza muscular (miembros superiores e inferiores), resistencia aeróbica, flexibilidad (miembros superiores e inferiores) y movilidad (Rikli y Jones, 2001).
Para efecto del estudio, se utilizó lo expuesto a continuación:
La prueba de fuerza de miembros inferiores, que consiste en sentarse y levantarse de una silla la mayor cantidad de veces posibles. Es medida por la cantidad de repeticiones y el percentil de movimientos dinámicos en miembros inferiores logrados en 30 segundos. Tiene una correlación, con un goniómetro, de 0.81 para mujeres y 0.76 para hombres (Jones et al., 1998). Se considera que el rango de percentil normal está entre 25 y 75, mientras que el bajo es < 25 y el alto > 75 (Rikli y Jones, 2001).
La prueba de fuerza de miembros superiores, que se trata de realizar la mayor cantidad de flexiones y extensiones del codo (i. e., utilizando 5 libras para mujeres y 8 libras para hombres). Es medida por la cantidad de repeticiones y el percentil de movimientos dinámicos en miembros superiores logrados en 30 segundos. Tiene una validez con un r = 0,82 de correlación, con Cybex Machine Arm Curl Performance (Osness et al., 1996). El rango de percentil normal se encuentra entre 25 y 75, el bajo es < 25 y el alto >75 (Rikli y Jones, 2001).
La prueba de valoración de la movilidad, que envuelve velocidad, coordinación y balance postural. Es medida por el número de segundos requeridos para incorporarse desde una posición sedente, caminar 2.44 metros, girar y regresar hasta sentarse. Estas acciones se valoran en segundos y se clasifican en percentil. A pesar de que no hay una medición de oro contra la cual comparar, esta prueba tiene una relación significativa, con la Berg Balance Scale, de 0.81 y, con el índice de Barthel, de 0.78 (Podsiadlo y Richardson, 1991). El rango de percentil normal está entre 25 y 75, mientras que el bajo se encuentra en < 25 y el alto es > 75 (Rikli y Jones, 2001).
Procedimiento
Se tomaron los resultados pre y post del Senior Fitness Test, sobre los componentes de fuerza muscular de miembros superiores e inferiores, así como la valoración de la movilidad de las personas adultas mayores con enfermedad pulmonar crónica que participaron del PRFAMEPC. Los datos fueron extraídos de los registros médicos, de acuerdo con la selección de las variables de interés, sin incluir información que permita identificar al participante.
El programa se desarrolló en un total de 16 semanas, distribuidas de la siguiente manera: 2 de evaluación inicial, 2 de evaluación final y 12 (24 sesiones) de trabajo específico, que incluyó labor aeróbica de 12 semanas, tareas contrarresistencia (pesas) de 10 semanas, ejercicio funcional de 10 semanas y fisioterapia respiratoria que incorporó la reeducación ventilatoria de 12 semanas. A continuación, en las tablas 1 y 2, se describe la estructura del programa.
Tabla 1 Programa de Reacondicionamiento Físico para Adulto Mayor con Enfermedad Pulmonar Crónica
| - | Trabajo aeróbico | Contrarresistencia (pesas) | Trabajo funcional |
|---|---|---|---|
| Frecuencia | 2 v/s supervisado | 2 v/s supervisado | 1 v/s supervisado, el día del entrenamiento |
| Intensidad | Moderada 40,50-80 % VO2R Progresión: semanal, una semana aumento 5 %; otra, 5 min. | 50-70 % de la evaluación Evaluación: de 8-12 RM. Progresión: semanal, alternado, una semana 5%; otra, 2 repeticiones. | 3-4/10 Borg modificada - |
| Tiempo | 15-30 min, dependiendo de la capacidad funcional y tolerancia al ejercicio de los participantes; trabajo continuo y continuo variable. | Fuerza: 2-3 series de 8 a 12 repeticiones. Resistencia: 1-2 series de 15 a 20 repeticiones. Descanso: 30-120 s entre serie. | 10-15 min - |
| Tipo | Caminadora, cicloergómetro y gradas. | Acondicionamiento muscular, 3-4 ejercicios de tren superior y 3-4 ejercicios del tren inferior. Mancuernas, biomecánicos de movimientos dirigidos con equipos de extensión de rodilla, flexión de rodilla y press de pecho sedente. | Movimientos corporales que impliquen cambios de nivel, tracción, empuje y rotación, con pesos libres o propio peso. |
Min = minutos; RM = repeticiones máximas; s = segundo; VO2R = consumo de oxígeno reserva; v/s = veces por semana.
Tabla 2 Distribución del componente de la fisioterapia respiratoria en el PRFAMEPC
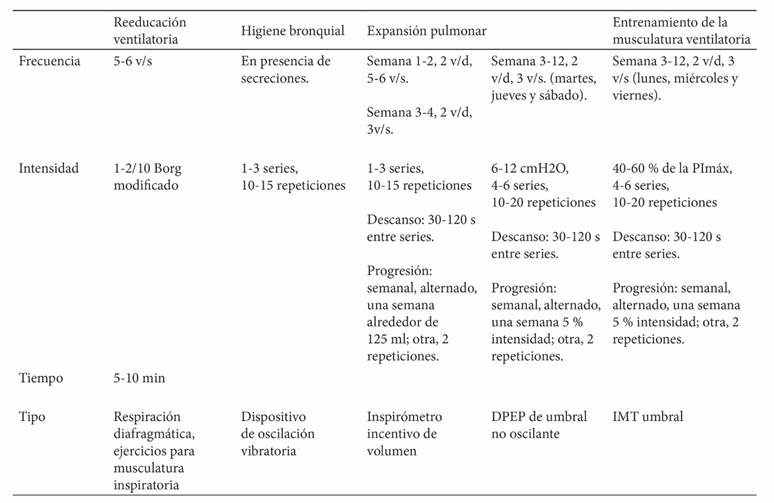
DPEP = dispositivo presión espiratoria positiva; min = minutos; s = segundos; VO2R = consumo de oxígeno reserva; v/d = veces por día; v/s = veces por semana; IMT = entrenador de músculo inspiratorio de umbral; PImáx = presión inspiratoria máxima.
Análisis estadísticos
Todos los datos fueron exportados a SPSS.24.0®. Posteriormente se realizaron los análisis descriptivos, utilizando medidas de tendencia central que incluían estimación de promedio y desviación estándar. Además, se ejecutaron análisis paramétricos con el fin de identificar el efecto del programa, incluyendo pruebas de t-student. Para el manejo de los datos perdidos, se reconocieron en el sistema; luego se revisaron e imputaron. Al repasar estos procesos, se compararon la inclusión y exclusión de los datos perdidos y se comprobó su remoción no influyó en el comportamiento de lo observado.
Resultados
En la tabla 3 se muestran las características de la población.
Tabla 3 Características de la población N = 53
| - | Hombres (n = 33) | Mujeres (n = 20) | Total |
|---|---|---|---|
| Edad (años) | 77.45 ± 6.02 | 77.85 ± 5.50 | 77.60 ± 5.78 |
| Obstructivo | 26 | 19 | 45 |
| Restrictivo | 7 | 1 | 8 |
Nota: Datos son presentados como media y desviación estándar.
Fuerza muscular: De acuerdo con la tabla 4, se encontró que el PRFAMEPC tuvo un efecto significativo sobre la fuerza muscular de miembros inferiores y superiores, evaluada por el Senior Fitness Test, entre las mediciones aplicadas en el grupo de adultos mayores con EPC.
Tabla 4 Efecto del programa en la fuerza muscular
| - | n | Pre ± DE | Post ± DE | Diferencia promedio | t | gl | p |
|---|---|---|---|---|---|---|---|
| FMMI (repeticiones) | 47 | 8.70 ± 3.85 | 11.38 ± 4.01 | -2.68 | -6.97 | 46 | 0.000** |
| FMMI (percentil) | 46 | 23.63 ± 20.97 | 40.35 ± 25.55 | -16.72 | -6.79 | 45 | 0.000** |
| FMMS (repeticiones) | 50 | 10.12 ± 4.30 | 13.02 ± 4.57 | -2.90 | -8.90 | 49 | 0.000** |
| FMMS (percentil) | 49 | 20.57 ± 16.67 | 38.92 ± 23.40 | -18.34 | -7.85 | 48 | 0.000** |
Nota: FMMI = fuerza muscular de miembros inferiores; FMMS = fuerza muscular de miembros superiores. **p = valor < 0.001.
Por lo tanto, se acepta la hipótesis de que la fuerza muscular de una persona adulta mayor con enfermedad pulmonar crónica mejora luego de participar en el PRFAMEPC.
Movilidad: Se encuentran diferencias estadísticamente significativas en la movilidad evaluada por la velocidad, la coordinación y el balance postural del Senior Fitness Test, entre las mediciones aplicadas en el grupo evaluado de adultos mayores con problema pulmonar crónico (tabla 5).
Tabla 5 Efecto del programa en la movilidad
| - | n | Pre ± DE | Post ± DE | Diferencia promedio | t | gl | p |
|---|---|---|---|---|---|---|---|
| VCBP (s) | 47 | 9.00 ± 2.96 | 8.39 ± 4.80 | 0.61 | 1.02 | 46 | 0.312 |
| VCBP (percentil) | 47 | 20.90 ± 20.37 | 32.54 ± 24.26 | -11.64 | -5.58 | 46 | 0.000** |
Nota: VCBP = Velocidad, coordinación y balance postural. **p = valor < 0.001.
Por lo tanto, se acepta la hipótesis de que la movilidad de una persona adulta mayor con enfermedad pulmonar crónica mejora luego de participar en el PRFAMEPC.
Discusión
Este estudio tuvo como objetivo identificar el efecto de un programa de reacondicionamiento físico en personas adultas mayores con EPC, por lo que se analizaron sus consecuencias sobre la fuerza muscular y la movilidad. Se comprobaron las hipótesis, al confirmar que ambas características de las personas adultas mayores con EPC mejoraron luego de participar en el PRFAMEPC.
En la programación del ejercicio, se incluyó un componente específico de contrarresistencia, el cual fue complementario al aeróbico, ya que este tipo de trabajo requiere una menor demanda ventilatoria y provoca una mejora tanto en la fuerza como en la resistencia muscular (AACVPR, 2011; De Brandt et al., 2018; Güell et al., 2014). Con respecto a esta complementariedad en la prescripción del ejercicio, se ha encontrado en la literatura que el efecto en la fuerza de las tareas combinadas aeróbicas y contrarresistencia es mayor que cuando se programa únicamente un tipo de entrenamiento, debido a que se inducen cambios morfológicos (e. g., se contrarresta la atrofia del músculo esquelético) y funcionales (De Brandt et al., 2018). Similarmente, se ha encontrado, de modo consistente, que el ejercicio en la rehabilitación pulmonar aumenta la función muscular y retrasa la fatiga, lo que deriva en una mayor tolerancia al ejercitación (McCarthy, 2015).
Los resultados coinciden con estudios previos, en los cuales se ha encontrado que el entrenamiento de los miembros superiores incrementa la resistencia de los brazos, modula la hiperinflación dinámica y reduce los síntomas tanto de disnea como de fatiga muscular, mientras que el trabajo contrarresistencia de los miembros inferiores mejora la tolerancia al ejercicio (Janaudis-Ferreira, 2011; Marco et al., 2016). Además, la fuerza en los miembros inferiores se acrecienta, debido al entrenamiento de pesas y trabajo aeróbico, lo cual concuerda con Marco et al. (2016).
La medida del percentil de la fuerza muscular de miembros superiores e inferiores, así como la movilidad (i. e., agilidad y equilibrio) pasaron de valores por debajo del promedio a otros dentro de lo normal para la edad, según lo establecido por Rikli y Jones (2001). Se ratifica el incremento de la fuerza y la movilidad observadas en los participantes. Complementariamente, esta mejora en la fuerza de los miembros inferiores podría generar mayor distancia en la caminata de 6 minutos y, por ende, en la movilidad de la persona. El hecho es consistente con las recomendaciones internacionales que sugieren la inclusión de trabajo aeróbico y pesas en los programas de rehabilitación pulmonar, ya que mejoran la deambulación por su efecto en la fuerza y la resistencia muscular (Hindelang et al., 2020).
Se comprobó que la movilidad mejoró después de haber participado en el PRFAMEPC. Este cambio positivo se dio dada una serie de posibles modificaciones en la fuerza, la velocidad, la coordinación y el balance postural de los participantes. Mkacher et al. (2015) concluyeron que las personas adultas mayores aumentaron su equilibrio por un incremento en su fuerza muscular, como resultado de su participación en un programa de entrenamiento físico; a propósito, las mejoras en el equilibrio conllevan progreso en la estabilidad y movilidad, reduciendo posibles caídas, factor importante en el adulto mayor frágil (Mkacher et al., 2015; Ramírez y Coto, 2017).
De la misma manera, se ha documentado en la literatura cómo la mejora en la tolerancia al ejercicio impacta sobre la agilidad, cuando se incluyen trabajos de equilibrio en los programas de entrenamiento (Paz et al., 2014). Similarmente, en este caso, la forma como se diseñó y estructuró el programa contribuyó en la mejora de la movilidad. De manera complementaria, la aplicación de los 4 pilares del movimiento (i. e., cambios de nivel, tracción, empuje y rotación) produce que se mejore el manejo del espacio y la propiocepción, provocando que las personas vivencien un impacto positivo en su capacidad funcional, coordinación y fuerza muscular (De Lima et al., 2019).
Conclusiones
Se desprende de lo indagado que la prescripción efectiva de ejercicio para las personas adultas mayores con enfermedad pulmonar crónica incluye programar tareas aeróbicas, contrarresistencia (pesas), funcionales y fisioterapia respiratoria. Igualmente, el efecto positivo del ejercicio físico en la fuerza muscular y movilidad parece ser el resultado de un manejo adecuado de cargas de trabajo y especificidad, lo que permitió una readaptación al esfuerzo físico y, por ende, una mejora en la tolerancia a este. Sin embargo, se debe realizar más investigación sobre la efectividad de este programa, con el fin de examinar con más detalle su efecto sobre otras variables de interés; además, existen particularidades fisiológicas asociadas a los problemas restrictivos y obstructivos que deben ser revisadas durante la labor evaluativa y prescriptiva.
Es importante mencionar que los hallazgos de este estudio deben ser valorados con cuidado, pues hay algunas limitaciones metodológicas que deben ser reconocidas, incluyendo que los datos fueron recolectados con fines clínicos y no de indagación. Asimismo, se debe considerar que el tamaño muestral es reducido y se realizó un análisis conjunto de información de participantes con enfermedad pulmonar crónica.
Los aportes de este trabajo transcienden el plano investigativo, ya que los resultados podrían considerarse a la hora de diseñar programas de ejercicio enfocados en personas adultas mayores con enfermedad pulmonar crónica, porque ofrecen un insumo sobre la importancia de la combinación efectiva de tareas específicas y cargas.















