Introduction
En Chile, según el último censo 2017 del Instituto Nacional de Estadísticas (INE), la población con 65 años o más, corresponde al 11,4% del total de los chilenos. Esto refleja un claro envejecimiento de sus ciudadanos, al ser comparado con versiones anteriores del censo. Estos cambios demográficos conllevan a un aumento de las patologías osteoarticulares, tendencia que puede apreciarse a nivel global. (Instituto Nacional de Estadísticas (INE), 2017)
La prótesis de cadera, también denominado endoprótesis de cadera, consiste en el reemplazo parcial o total de esa articulación, respecto a sus componentes óseos y articulares. (Hasan et al., 2016)
Dentro de las indicaciones para artroplastía, el principal antecedente lo constituye la artrosis moderada/ severa de cadera. En la minoría de los casos su origen puede ser primario. Si no, puede ser secundario a deformidades y alteraciones del desarrollo. Entre otros motivos para realizar una artroplastia se encuentran: el traumatismo y la artritis séptica del conjunto fémoroacetabular, artritis reumatoidea, osteonecrosis de motivo postraumático o por trastorno metabólico. (Hasan et al., 2016; Sheridan, O’Brien, Masri, Duncan, & Garbuz, 2020)
El reemplazo total de cadera es un procedimiento indicado para la artritis terminal, que causa dolor crónico, limitación de la movilidad y una calidad de vida disminuida. Se reporta que en EE. UU. en el año 2014 hubo un total de 370.770 reemplazos de cadera. (Sloan, Premkumar, & Sheth, 2018)
Dentro de las complicaciones postquirúrgicas de este procedimiento, se encuentran las infecciones de la prótesis articular, que tienen una prevalencia entre el 0.3 al 2 %. Estas ocurren en el perioperatorio o por vía hematológica debido a infecciones a distancia, que, a su vez, representan un tercio de las infecciones protésicas. (Rademacher et al., 2017)
A lo anterior se suma que la bacteremia causada por procedimientos odontológicos se ha esgrimido como un potencial riesgo de infección protésica (IP). Es por ello, que muchos odontólogos indican una profilaxis antibiótica (PA), pese a la falta de evidencia científica de calidad. La literatura científica indica que las infecciones protésicas son causadas principalmente por staphylococcus aureus y debe recalcarse que las bacterias orales encontradas en este tipo de infecciones solamente representan el 10% (Daly, 2017). De modo que, se ha encontrado una baja asociación de las infecciones protésicas de origen oral, en comparación con heridas infectadas o infecciones de piel. Estas últimas podrían ser la fuente la mayoría de las infecciones protésicas. (Little, Miller, & Rhodus, 2017).
Caso clínico
A la clínica odontológica de la Universidad Andrés Bello, acude un paciente de sexo femenino, de 82 años, derivada para realizar exodoncia de caninos inferiores con el fin de iniciar tratamiento protésico. Al realizar la anamnesis remota el paciente relata padecer Diabetes Mellitus tipo 2 (DMII), y haber presentado una HbA1c de 6.5% hace 2 meses. Respecto a los antecedentes quirúrgicos, el paciente relata ser portador de endoprótesis completa de cadera del lado derecho, producto de un trauma sufrido hace 5 meses. Esta artroplastia fue realizada 4 meses atrás y actualmente se encuentra en controles postquirúrgicos, sin presentar complicaciones.
La paciente consume de forma diaria un comprimido de Metformina de 850 mg, desde 3 años atrás y dos comprimidos diarios de Pregabalina de 75mg, desde hace 4 meses.
Dentro de los antecedentes odontológicos, comenta que se realizó una exodoncia de un incisivo central, hace 6 meses sin complicaciones.
Al consignar signos vitales, el paciente se presentó normocárdico, eupneico y una presión arterial de 125/75 mmHg.
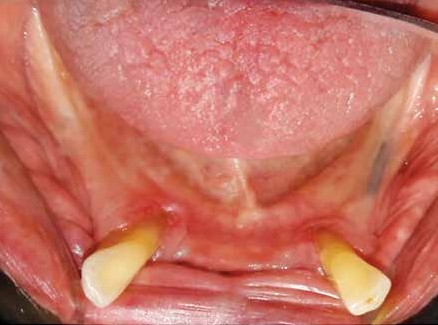
En el examen físico segmentario de cabeza y cuello, no se apreció alteraciones de ningún tipo. En el examen bucal, se pesquisó hiposalivación y signos de xerostomía, un tatuaje de reborde residual mandibular del lado derecho por amalgama. Además, es desdentada total superior y su dentición inferior se encuentra incompleta (Clase I modificación 1 de Kennedy) (Figura 1) Con base al motivo de consulta, los dientes 3.3 y 4.3 se encuentran completamente erupcionados, con movilidad grado II y reabsorción ósea moderada.
El diagnóstico se estableció de la siguiente forma: Paciente género femenino, 82 años, diabética tipo 2, consumo de Metformina 850mg y Pregabalina 75mg. Hiposalivación y xerostomía bucal, tatuaje por amalgama de reborde residual mandibular del lado derecho, desdentada total superior y parcial inferior. Con periodontitis severa generalizada.
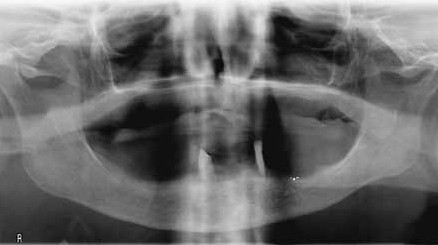
Como examen complementario se solicitó una ortopantomografía (Figura 2), para evaluar la existencia de piezas retenidas y analizar tejido óseo.
Plan de tratamiento
Para el día del procedimiento se solicitó el examen de HbA1c, el cual dio un resultado de 6.7%. También se realizó la medición de la glucemia capilar, que entregó como resultado 122mg/dl.
En el intraoperatorio, se realizó monitorización de signos vitales no invasiva durante toda la intervención. Además, se efectuó antisepsia oral con colutorio de gluconato de clorhexidina 0.12%. Se realizó técnica anestésica local utilizando lidocaína 2% con epinefrina (1:100.000). Para la exodoncia, se utilizó técnica anestésica infiltrativa vestibular y lingual bilateral, aplicando 1.8ml por lado. Seguidamente, se realizó sindemostomía, luxoavulsión con elevador recto mediano, y finalmente el acondicionamiento alveolar y síntesis con seda 3-0 con punto simple.
En cuanto al manejo postoperatorio, se entregaron indicaciones de forma oral y escrita respecto al cuidado postquirúrgico de la exodoncia simple. Para el control del dolor de recetaron 500 mg de Paracetamol cada 8 horas durante 5 días. Se citó para su cita control en un periodo de 7 días con el propósito de retiro de sutura.
Durante la siguiente cita, se apreciaron los lechos quirúrgicos en proceso de cicatrización normal y se realizó el retiro de la sutura y se dio de alta a la paciente.
Discusión
A nivel nacional, las guías ministeriales de Chile (“Guía clínica de urgencias odontológicas”, 2011) no propone algún tipo de abordaje para los pacientes con endoprótesis que requieren de algún trata- miento quirúrgico bucal. (Ministerio de Salud de Chile, 2011)
Durante los años 2003 y 2009, se publicaron guías internacionales que recomendaban la profilaxis antibiótica para aquellos pacientes que fueron sometidos previamente al reemplazo parcial o total de cadera y que requerían procedimientos odontológicos. Esta recomendación, definía que la profilaxis antibiótica debía aplicarse durante los primeros 2 años, posteriores al reemplazo de cadera. La justificación surgía de la creencia de que las probabilidades de perturbar el proceso de epitelización eran altas y que incrementaba el riesgo infectar con staphylococcus aureus, Aerobios Gram-negativo y streptococcus provenientes de los procedimientos dentales. (American Dental & American Academy of Orthopedic, 2003; Napeñas, Lockhart, & Epstein, 2009)
Desde el 2015, la American Academy of Orthopaedic Surgeons (AAOS) en conjunto a la American Dental Association (ADA) presentaron la guía de prácticas clínicas basada en la evidencia denominada “The use of prophylactic antibiotics priorto dental procedures in patients with prosthetic joints”. El documento menciona que, en general para los pacientes portadores de prótesis articulares, no se recomienda el uso de profilaxis antibiótica (PA) previo a los procedimientos dentales. El panel de expertos no encontró una asociación entre estos procedimientos odontológicos e infecciones protésicas, marcando un precedente respecto a la utilización de la profilaxis antibiótica. Por otra parte, esta guía menciona que hay ciertas circunstancias especiales en las cuales se podría considerar la indicación de profilaxis antibiótica. Sin embargo, no las menciona de forma explícita; pero recomienda la discusión con el paciente y el cirujano ortopédico para determinar esas circunstancias especiales. (Sollecito et al., 2015)
La AAOS y la ADA desarrollaron los criterios de uso apropiados (AUC), que fueron publicados el año 2016 con el título de ”Appropriate Use Criteria For the Management of Patients with Orthopaedic Implants Undergoing Dental Procedures”. En esta guía, se continúa considerando que los procedimientos dentales no son un riesgo para desarrollar infecciones protésicas. Adicionalmente, detalla los criterios (Tabla 1) a considerar para determinar si es o no necesario una profilaxis antibiótica. Finalmente, las recomendaciones de uso de antibióticos como profilaxis son para casos particulares y no generales.
La guía menciona también que no hay evidencia de la asociación entre la bacteremia producida por procedimientos dentales e infecciones protésicas. De existir alguna probabilidad, esta es muy baja debido a que la bacteremia oral ocurre por cualquier procedimiento dental, incluyendo actividades diarias como cepillarse los dientes o en la masticación. (American Academy of Orthopaedic Surgeons., 2016)
En febrero del 2017, expertos de la ADA publicaron un complemento para la reciente guía de la AAOS. El propósito era ayudar a los cirujanos ortopédicos y cirujanos dentistas en el entendimiento y aplicación de los criterios de uso apropiados (AUC). Determinaron que estos podrían contribuir a precisar los pacientes de “alto riesgo”, los cuales debían recibir profilaxis antibiótica, y de esta forma reducir la prescripción innecesaria de antibióticos. (Tabla 2)
Respecto al uso de profilaxis antibiótica (PA), ésta debe realizarse con base a una ficha clínica exhaustiva y aplicando en cada paciente los criterios de uso apropiados (AUC). También es necesaria la comunicación entre el paciente, el dentista y el cirujano ortopédico, considerando los riesgos y beneficios potenciales para el uso o no de PA. (Abt et al., 2017)
Tabla 1 Criterios para evaluar para determinar necesidad de profilaxis antibiótica. (American Academy of Orthopaedic Surgeons., 2016)
| Indicación | Clasificación |
| Procedimientos dentales planificados | Procedimientos dentales que no manipulan los tejidos gingivales o periapicales, o perforación de la mucosa oral. |
| Procedimientos dentales que implican la manipulación del tejido gingival o la región periapical de los dientes o la perforación de la mucosa oral. | |
| Estado Inmunocomprometido | Compromiso inmune NO severo |
| Compromiso inmune Severo | |
| Control Glucémico | Sin diagnóstico actual o activo de diabetes |
| Diabético, HbA1c < 8% o glucemia en sangre < 200 mg/dl | |
| Diabético, HbA1c ³ 8% o glucemia en sangre ³ 200 mg/dl | |
| Diabético, sin antecedentes de HbA1c o glucemia en sangre | |
| Antecedentes de infección periprotésica | No |
| o de prótesis articular profunda de cadera o rodilla que requirió una operación. | Sí |
| Tiempo transcurrido desde el | < 1 año |
| procedimiento de reemplazo de articulación de cadera o rodilla | > 1 año |
Cualquier beneficio potencial de la profilaxis antibiótica debe sopesarse contra los riesgos conocidos del uso de esos fármacos, incluyendo: infección por Clostridium difficile, reacción anafiláctica, el desarrollo de resistencia microbiana y el costo financiero para el paciente. Sin embargo, de presentarse el caso en el que el dentista no lo recomiende, pero el cirujano ortopédico indique la profilaxis antibiótica, o el paciente lo prefiera, la prescripción de la profilaxis antibiótica deberá ser proporcionada por el cirujano ortopédico o tratante, quien será responsable de cualquier resultado adverso que pueda resultar por el uso del antibiótico. (Abt et al., 2017; Daly, 2017)
Para aumentar la utilización y la facilidad de uso de estos criterios (AUC), la AAOS creó una herramienta que convierte los AUC en un árbol de decisiones (Figura 1(American Academy of Orthopaedic Surgeons., 2020) Esto debido a que actualmente persisten muchas dudas sobre la utilización de los criterios de uso apropiados.
En este árbol, se considera como punto de inicio a un paciente que será sometido a un procedimiento dental planificado, en donde debe evaluarse si el procedimiento dental será invasivo o no.
Desde el punto de vista sistémico, se considera si el paciente tiene una inmunosupresión severa (CDC, 2014) (Selik et al., 2014) y finalmente, debe determinarse si el paciente tiene un historial de infecciones protésicas que hayan requerido una intervención quirúrgica.
Respecto al uso profilaxis antibiótica, la descripción “probablemente apropiado” hace referencia al hecho de que la indicación puede ser aceptable, pero aún es necesaria mayor investigación para su determinación final.
Pese a que en este árbol de decisiones se deja de lado el control glucémico, la AAOS recomienda el uso de profilaxis antibiótica a los pacientes con inmunosupresión severa, diabéticos no compensados (HbA1c ≥8%, Glucosa en sangre ≥200 mg/dl) y con historial de intervenciones quirúrgicas debido a infecciones protésicas.
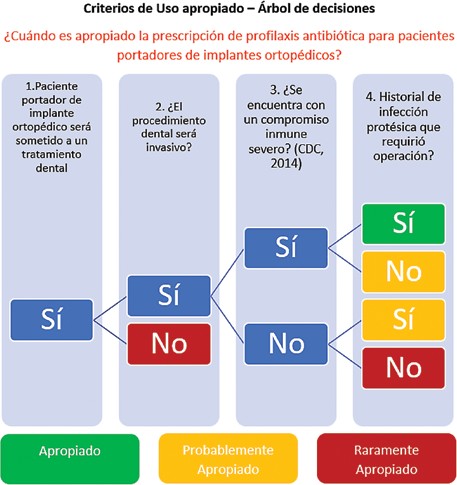
Figura 3: Árbol de decisiones para profilaxis antibiótica de la AAOS - AUC (American Academy of Orthopaedic Surgeons., 2020)
Si bien los AUC no abarcan todos los casos, pero deben utilizarse como complementos en la toma de decisiones clínicas entre los tratantes y el paciente. (American Academy of Orthopaedic Surgeons., 2020).
Conclusión
El uso de profilaxis antibiótica en procedimientos quirúrgicos bucales en pacientes con prótesis corporal, ha sido un tema de debate en los últimos 20 años. Esto es debido a que existe evidencia científica de baja calidad que establezca la relación o el riesgo de infección protésica para un paciente portador de prótesis de cadera, que será sometido a un procedimiento dental, incluso a una cirugía oral.
Según las últimas guías realizada por diversas sociedades del ámbito médico y odontológico, se sugiere el uso de profilaxis antibiótica en el caso de pacientes con patología sistémica descompensada, polimedicados, sistema inmunológico debilitado y/o con antecedentes de infección protésica, con el fin de prevenir una posible infección vía hematógena de la prótesis y sus consecuencias. Entre las más graves debe mencionarse el caso del reemplazo de la prótesis, el cual conlleva gasto en recursos económicos, horas de pabellón y de personal.
Debido a que la población con prótesis corporal ha ido en aumento, es fundamental que el odontólogo tenga conocimiento de su manejo quirúrgico. Adicionalmente, para categorizar correctamente al paciente como candidato de riesgo que necesite profilaxis antibiótica es necesario:
- Realizar una anamnesis exhaustiva,
- Utilizar los criterios AUC
- Trabajo multidisciplinario
- Comunicarse activamente entre los tratantes y el paciente
Actores:
Fonseca D1, Parada F1, Cortés S2
1.- Cirujano Dentista, Universidad Andrés Bello, Santiago de Chile.
2.- Cirujano Maxilofacial, Docente pre y postgrado, Universidad Andrés Bello, Santiago de Chile.
Chile