Introducción
Los endoimplantes también conocidos como implantes endodónticos o estabilizadores endodónticos, se definen como una prolongación metálica de la raíz, que tiene la finalidadde brindar mayor estabilidad a la pieza dental al aumentar su proporción corono-radicular.(Ingle J., Bakland L., 1994), (Rivera M.A., Solano R., 2000).
Los implantes endodónticos a base de vitalium funcionan gracias a la tolerancia ósea del organismo, que se genera de la diferencia de potencial eléctrico del hueso con referencia a la del vitalium; si bien es cierto, no hay una integración ósea, sí ocurre una aceptación de parte del organismo, generando alrededor del implante un tejido fibroso.
La óseointegración es un concepto básico y fundamental en implantología dental e implantes transendodónticos.
Este término fue introducido en la década de los años 60 por Branemark, para referirse a la biocompatibilidad de los implantes de materiales diferentes al hueso, sin que exista rechazo.
Los implantes dentales utilizados por Branemark, fueron inicialmente diseñados para soportar arcos completos, restauraciones fijas implanto soportadas para pacientes edéntulos totales, (Barzuna M., 2005).
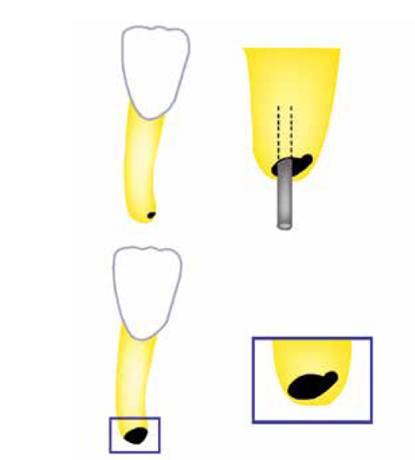
Cuando los implantes endodónticos se comenzaron a utilizar a gran escala, eran a base de cromocobalto molibdeno (vitalium). Sin embargo, los materiales, técnicas de instrumentación e irrigación de la época, provocaron fracasos, atribuyéndose como causa principal el mal selle a nivel apical, debido a que los forámenes no son redondos y los implantes sí lo eran.
Antecedentes
El desarrollo de los endoimplantes se ha descrito desde los años 40, reconociendo como el primer caso de implantes trans-endodónticos el informado por Strock y Strock 1943, el cual se trataba de un elemento metálico dispuesto a lo largo del conducto radicular, sobrepasándolo y anclándose en el hueso perirradicular. Estos autores implementaron un método para fijar los dientes que habían perdido la relación de la corona clínica del diente con la raíz; este se realizaba fijando a través de la raíz, un perno de vitallium (aleación cromocobalto- molibdeno) al hueso. El objetivo de esta terapia era mejorar la relación perdida entre la corona y la raíz dental, protegiendo al diente de las fuerzas traumáticasy prolongando de esta manera su tiempo de permanencia en la boca, (Ingle J., Bakland L., 1994). Orlay en Europa, fue tal vez el primero en utilizar y recomendar los implantes endodónticos (Orlay HG, 1960), a la vez se reconoce a Frank en Estados Unidos, el haber estandarizado la técnica, desarrollando los instrumentos apropiados y hacer previsible el procedimiento (Frank A.L., 1967).
Sin embargo, en América Latina corresponde el honor a De Souza y Bruno, el entregarse de lleno a la investigación y aplicación de dichos implantes, (Bruno, J.A, 1954- Souza, Malaquías, 1954).
La mayoría de los investigadores de esa época llegó a la conclusión de que el mejor material para fabricar los implantes, hasta ese entonces, era el cromo-cobalto-molibdeno mejor conocido como vitallium.
Este es un acero ternario (estelita),de color gris y relativamente liviano, de gran dureza, no soluble y muy resistente a la corrosión y a la oxigenación.
Además, era eléctricamente neutro, condición importante para esa época, cuando se consideraba que el potencial eléctrico del hueso era un factor principal por tomar en cuenta, ya que de esta situación dependía el que fuera aceptado o re- chazado por el organismo. (Ritacco A. A., Ritacco N. C., Maisto, O, 1964).
Actualmente los implantes endodónticos están viviendo un segundo auge, debido en parte a la innovación de materiales (titanio - óxido de zirconio) y técnicas modernas, además del conocimiento sobre regeneración ósea que tiene influencia directa en el pronóstico del caso por tratar. (Parmar, G., Pramodkumar, A. V., 2000, Sumi Y., Mitsudoh K., Ueda M. 1998, Cervantes. A et ál,).
Marco teórico
Según Feldman M. y cols. (1992), las principales indicaciones para la colocación de un endoimplante son:
- Dientes anteriores y posteriores.
- Fracturas radiculares, cuando el segmento apical se pierde por infección.
- Cuando el movimiento ortodóntico provoca resorción radicular externa.
- Dientes temporales, sin sucedáneo.
- Pérdida de dientes con erupción ectópica.
- Dientes con reabsorción radicular.
- Dientes con raíces excesivamente cortas.
- Reabsorción interna que afecta la integridad y fuerza de la raíz
- Enfermedad periodontal.
- Dientes autotrasplantados y reimplantados.
- Cuando es necesaria longitud radicular adicional para ser usada como soporte de prótesis.El tratamiento está contraindicado principalmente por las siguientes causas: (Madison y col., 1988).
- En la cercanía de estructuras anatómicas importantes como el agujero mentoniano, dental inferior, senos maxilares, etc.
- Si se va a realizar un implante en dientes con enfermedad periodontal y los vecinos no sirven de soporte (férula).
- Cuando la inclinación del órgano dental es tal, que el implante se extendería por la placa dento alveolar hacia los tejidos blandos.
- Si existe una bolsa periodontal en estrecho contacto o comunicación con el ápice del diente afectado.
- Historial positivo de diabetes, osteoporosis y sida, extensa radioterapia, infección activa del hueso, enfermedades sistémicas, antecedentes de sangrado prolongado, enfermedad cardiaca reumática, infecciones óseas en la cavidad oral o extremidades.
Y por causas específicas (Feldman M. y cols. 1992)
- Pacientes con bruxismo que no se puedan tratar o controlar.
- Cuando la inclinación del diente es tal, que el implante se prolongaría fuera del hueso vestibular hacia los tejidos blandos.
- Cuando puedan verse afectadas ciertas estructuras anatómicas cercanas al ápice radicular como: el conducto dentario, agujero mentoniano, fosas nasales y seno maxilar.
- En dientes con enfermedad periodontal avanzada y sin posibilidades de recuperación.
- Si el soporte óseo cubre un tercio de la raíz.
Como se menciona anteriormente,la biocompatibilidad de los materiales en la implantología dental, es fundamental para el éxito del tratamiento; se muestran las características de las aleaciones comúnmente utilizadas, así como los resultados de algunos ensayos de citotoxicidad. Se cita el óxido de zirconio como un nuevo material prometedor en los endo implantes (Larios Cervantes A. y cols, febrero 2016).
Tabla 1 Biocompatibilidad de los materiales usados en implantes (Larios Cervantes. A y cols, febrero 2016)
| Aleación | Biocompatibilidad | Citotoxicidad |
|---|---|---|
| Cromo-cobalto | Biocompatibilidad óptima. | Ciertas formas de cromo se han asociado con cáncer pulmonar por exposición industrial; sin embargo, la carcinogénesis relacionada con aparatos médicos y dentales no se ha reportado. |
| Cromo-cobalto-molibdeno | Es considerado inerte y biocompatible para el periodonto. | Su corrosión en el tejido periapical causa respuesta inflamatoria reversible |
| Titanio | Proporciona una respuesta biológica favorable al entrar en contacto con los tejidos vivos. Posee resistencia en ambientes orales. | Reacción galvánica que se produce después de que se pone en contacto con la saliva y fluoruro, también se encontró respuesta inflamatoria y resorción ósea inducidas debido a las partículas de titanio. |
| Óxido de zirconio | Posee potencial para la óseointegración y óseoconductividad. | Las diversas formas de zirconio que han sido probadas en tejidos duros no inducen ninguna reacción adversa. |
Técnica del manejo y colocación de los implantes endodónticos
Dependiendo del caso por tratar, se van a realizar variables a la técnica, pero se podría estandarizar de la siguiente forma (Fagiskos F. y cols,1991, Ritacco A. A., Ritacco N. C.,1967, Barzuna M.,2005, Ichida E., Caputo A.A. 1986, Weine FS. 1993).
Procedimiento
Preparación del paciente: antes de la intervención, se debe recetar profilaxis antibiótica desde 12 horas antes hasta 48 horas después, y antiinflamatorios, una hora antes del procedimiento y posteriormente, según sea la analgesia utilizada.
Anestesia: la técnica anestésica más usada y recomendada para estas ocasiones es la de tipo local, teniendo en cuenta si es con o sin vasoconstrictor y dependiendo de la anamnesis. En ocasiones se recomienda la anestesia general, según sea el caso; un ejemplo es durante la colocación de implantes múltiples en el mismo paciente y que este tenga alguna discapacidad funcional.
Aislamiento del campo operatorio: una de las ventajas de este procedimiento en comparación con los implantes dentales convencionales, radica en la posibilidad de aislar el área donde se lleva a cabo el procedimiento. Por este motivo debemos aprovechar dicha característica y trabajar con un aislamiento absoluto, para evitar la filtración de saliva al conducto.
No se procede así en casos especiales como cuando se coloca un implante interno y se está removiendo el tercio apical con cirugía o se está aprovechando para poner el implante a la vez de facilitar la colocación en el hueso maxilar o en los casos de los implantes transradiculares.
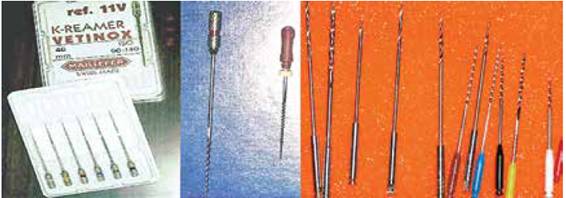
Figuras 2,3 y 4 - Limas de uso veterinario (Vetinox de Mahillefer) - comparación de una lima de 40 mm con una de 25 mm, - limas para contra ángulo que vienen en el set con los implantes. Fuente: M. Barzuna Ulloa.
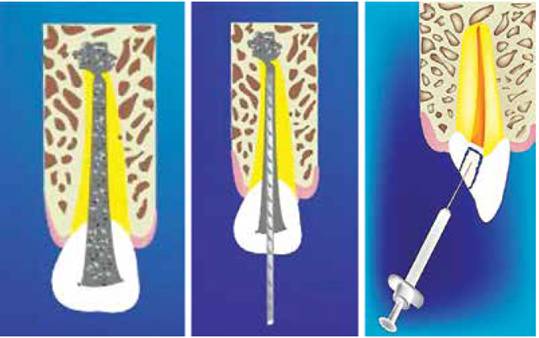
Figuras 5, 6 y 7 - Longitud de trabajo e instrumentación en forma convencional, al igual que la irrigación con hipoclorito de sodio al 2 %. Fuente: M. Barzuna U. y R. Barzuna P.

Figuras 8 y 9 - Se deja medicado el conducto entre cita y cita con hidróxido de calcio o gel de clorhexidina al 2%. Fuente: M. Barzuna Ulloa: ilustración: R. Barzuna P.
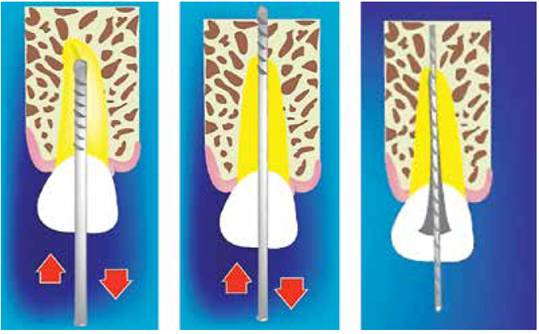
Figuras 10,11 y 12 - Preparación de 4 a 6 mm en hueso del maxilar para posteriormente colocar el implante. Fuente: M. Barzuna U.; ilustración: R. Barzuna P.
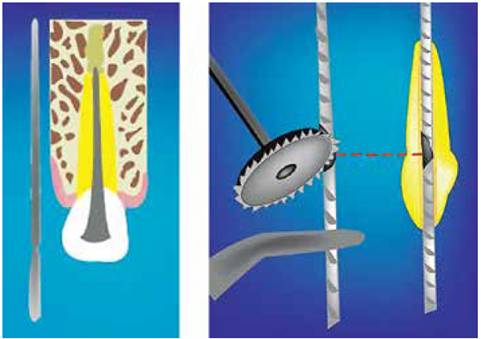
Figuras 13y 14 - Se prueba el implante en la preparación realizada en hueso, posteriormente se le hace una muesca específica dependiendo del tamaño, que facilite a futuro su corte. M. Barzuna U. Ilustración: R. Barzuna P.

Figuras 15 y 16 - Se muestra un cemento sellador, indicando dónde colocar el cemento, calculando que no se vaya al periápice y su correcto mezclado . M. Barzuna U; Ilustración: R. Barzuna P.
4. Instrumental: se deben usar limas manuales (se consiguen las de uso veterinario) y rotatorias (dadas por el fabricante de estabilizadores endodónticos) de larga longitud, aproximadamente de 40 mm.
5. Conductometría e instrumentación: se debe realizar de manera convencional. Es importante recordar la longitud de la conductometría para poder relacionar la cantidad de instrumentación en el hueso para la colocación del endo implante. En la instrumentación dentro del conducto se deben realizar irrigaciones entre cada instrumento con hipoclorito de sodio al 2% o clorhexidina al 2% (Kishen A y cols. 1999, Barzuna. M., 2005) (Es importante mencionar también, que el conducto en todo momento se debe ensanchar a un diámetro mayor que el foramen apical (mínimo con limas #60) para evitar falsas fricciones y lograr la forma circular lo más hermética posible.
6. Medicación entre cita y cita: Sesuele medicar el conducto con hidróxido calcio o clorhexidina en gel al 2% entre cita y cita; dependiendo de la gravedad del caso se dan de tres a seis citas, una cada 2 meses.
7. Instrumentación óseo esponjosa: este proceso se realiza con un ensanchador de un diámetro menor que el de la preparación del conducto, para detectar cualquier cortical ósea con la sensibilidad táctil y no confundir con las paredes del conducto, en caso de usar un diámetro igual o mayor. Cuando hemos ingresado de 4 a 6 mm, se toma la radiografía de osteometría; si se encuentra muy cercano a estructuras peligrosas como la base de la nariz se debe restar 1 o 2 mm y continuar con una longitud nueva. Durante este procedimiento se debe irrigar con clorhexidina al 2% y evitar el uso del hipoclorito de sodio. Además en presenciade sangrado excesivo se irriga con adrenalina al 2% si el estado del paciente no lo contraindica.
Si la osteotomía y la fijación del implante se realiza en varias citas, es posible que el espacio preparado se llene de tejido fibroso, y se encontrará hemorrágico en la siguiente cita, lo que hará más difícil conseguir la hemostasia. En estos casos se debe colocar una punta de papel que tape el foramen apical pero que no sobrepase el hueso para no alterar la formación del coágulo. (Kishen A. y cols. 1999).
8. Selección, prueba y corte del implante: el implante se selecciona de manera que ajuste a 4 mm o 6 mm del último instrumento usado a longitud de trabajo, según lo instrumentado en el maxilar. Por ejemplo, si el diente mide 20 mm y queremos ajustarlo a 6 mm en el hueso, sería 20 + 6 = 26 mm. El estabilizador debe entrar con fricción y salir con retención, si no sucede así, se debe seleccionar otro calibre. He aquí la importancia del éxito del implante porque la retención la da el foramen apical, no el cemento; este solamente evita la filtración. En cuanto hemos ajustado el implante endodóntico, se toma una radiografía de control y se realiza otro cálculo matemático, para determinar dónde se quiere dejar el implante dentro del diente, ya que en este momento, el implante está marcado hasta el borde incisal, 26 mm - 8 mm quedaría a 14 mm; en este punto se realiza una muesca amplia que facilite a futuro su rotura. Es importante que el implante no quede en la cámara pulpar para evitar pigmentaciones futuras, a no ser que sea de óxido de zirconio, (Fagiskos F. y cols. 1991).
9. Inserción y cementado del implante: El implante una vez estéril y sujetado con firmeza es cubierto por cemento, abarcando solamente el área intradentaria y respetando el área ósea. En este momento se inserta, venciendo la resistencia, el foramen y la tabla ósea, hasta la muesca más coronal, indicando que está ingresando hasta la longitud deseada. De inmediato se realizan movimientos de palanca para fracturar el implante a la muesca intradentaria. Si bien es cierto la retención del implante, así como evitar la filtración apical, la da el cemento sellador y el ajuste que este tenga con el foramen apical, se han probado gran cantidad de cementos, teniendo muy buena adaptación los que son a base de ionómero de vidrio, silicona, gutapercha más silicona, y se supone que los más modernos a base de fosfatos tricálcicos.
10. Obturación del conducto: Una vez fijado el implante se va introduciendo el espaciador para dar cabida a puntas accesorias, tratando de dejar una buena cantidad de selle, para posteriormente con calor, cortarlas hasta el nivel amelocementario, con el fin de evitar con esta acción, que pigmente la corona.
11. Ferulización: se indica solamente en casos de movilidad excesiva, donde se procede a la ferulización con alambres de ortodoncia o resina a las estructuras adyacentes, durante un tiempo prudencial de tres a cuatro semanas, aunque otros autores señalan usarla por ocho semanas y hasta permanentemente. (Fagiskos F. y cols. 1991).
12. Alivio de la oclusión: se recomienda hacer un leve desgaste en puntos prematuros de contacto, para no tener un factor irritante postquirúrgico.
13. Control postoperatorio y seguimiento: se puede dar la posibilidad durante los días posteriores a la colocación del implante que el paciente manifieste dolor, por lo que se debe prescribir analgésicos no esteroideos; se recomienda dietas blandas y adecuada higiene oral.
Sin embargo, llama la atención que en los casos de los implantes endodónticos, donde el traumatismo quirúrgico es sensiblemente mayor, con el agregado de sustancias extrañas en contacto con el periodonto y el tejido óseo, la reacción postoperatoria será prácticamente nula, con gran satisfacción del paciente.
La explicación según Maisto, se puede deber a que en el caso de los implantes endodónticos, el periodonto apical y las terminaciones nerviosas de esa zona han sido destruidas durante el tratamiento, conjuntamente con el hueso vecino, que al ser eliminado deja lugar para el implante. El estado inflamatorio postoperatorio, con las mismas características histológicas de un proceso agudo, no provoca dolor intenso, dado que el mayor flujo sanguíneo ocupa los espacios medulares, sin ejercer presión sobre el periodonto y las terminaciones nerviosas del lado de la raíz. (Maisto, O, 1964).
Si la pieza dental con el estabilizador va a funcionar como pilar de prótesis, se recomienda por lo menos control de 6 meses, sin ser sometido a cargas, pero si puede ser restaurada con un provisional. (Kishen A. y cols. 1999).
El control del éxito del implante endodóntico se da si el diente está: asintomático, estable y funcional. Lo contrario, indicaría fracaso. Radiográficamente se observan las estructuras anatómicas normales y se lleva un control periodontal donde se note la adherencia epitelial normal, por medio del espacio del ligamento periodontal.
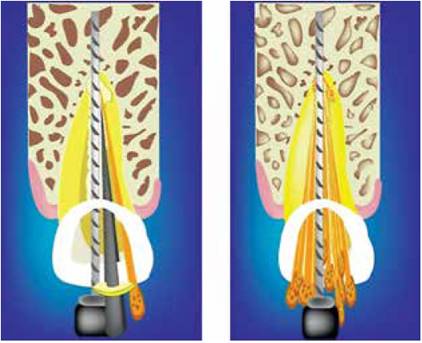
Figuras 17 y 18 - Introducción del espaciador a un lado del implante, en los límites del conducto y su llenado posterior con puntas accesorias de gutapercha y sellador. M. Barzuna U. Ilustración: R. Barzuna P.
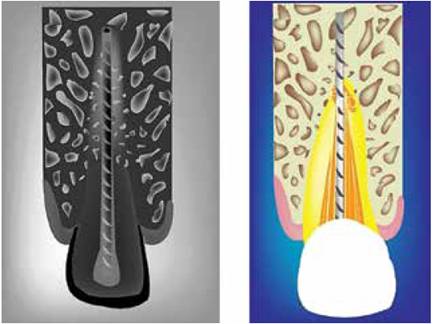
Figuras 19 y 20 - Se recomienda una vez puesto el implante, tomar radiografías de control cada 6 meses durante los primeros 2 años, posteriormente, una cada año. Fuente M. Barzuna U. Ilustración: R. Barzuna.

Figuras 21y 22 - Radiovisografía de diagnóstico. donde se nota la reabsorción periapical e instrumentación en ambas raíces. Fuente M. Barzuna. U.
Si se producen errores técnicos, como desviación de la dirección del estabilizador que determinen su exteriorización con respecto a la raíz, dejándola sin endodoncia, falta de asepsia, incorrecta cementación del implante o desviación de la sección extraapical del perno vulnerando la tabla ósea externa, la reacción tisular que ocurriría, sería la normal a todo proceso inflamatorio subagudo, agudo o crónico después de un acto quirúrgico, que provoque el crecimiento o las exacerbaciones habituales en boca.
Caso clínico
Se presenta a la consulta privada una paciente de sexo femenino de 24 años de edad, para valorar las piezas 1.2 y 1.1, las cuales tienen movilidad clase III, con el antecedente de que tres meses antes le quitaron la ortodoncia, después de 24 meses de estar en tratamiento, con la queja principal de que tienen mucha movilidad en 1.1 y 2.1 A la toma de la radiografía se nota reabsorción apical en dichas piezas (Fig.21), procediendo posteriormente a realizar pruebas de diagnóstico, y ambas piezas se encuentran vitales.
Se procede a realizar la instrumentación endodóntica en la forma acostumbrada, y se llega a la constricción dentino cementaria (CDC) como se observa en la figura.
Posteriormente, se fueron realizando intercambios de hidróxido de calcio puro cada dos meses, durante un año. Transcurrido este tiempo para evitar o detener la reabsorción, se decide colocar los implantes, logrando adaptar un para-post de titanio de la casa Whaldent en la pieza 1.2 y uno de vitalium en la pieza 1.1, Figura 23.
Una vez realizados los ajustes concernientes a una mejor longitud en la pieza 1.1, se cementan los implantes, a nivel del CDC con AH.Plus, teniendo el cuidado de no sobrepasarse a nivel óseo y se complementa la obturación con gutapercha.

Figura 23 -Se muestra la diferencia de materiales: vástago de vitalium (el más grande) y el para-post de titanio (el más pequeño). Fuente: M. Barzuna. U.
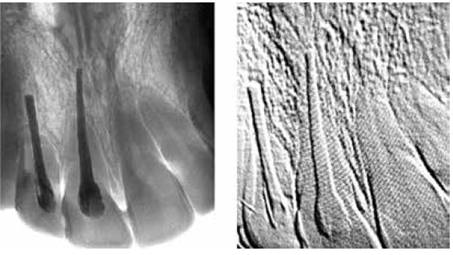
Figura 24- Colocación definitiva de implantes, imágenes en positivo y en repujado. Nótese el anclaje en el hueso del maxilar superior en aproximadamente de 5 a 6 mm. Fuente: M. Barzuna. U.
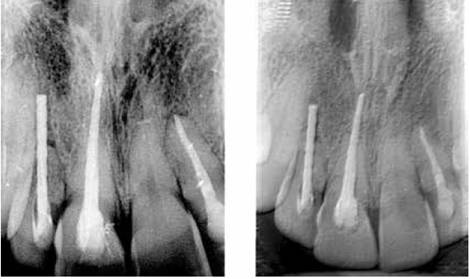
Figuras 25 y 26 - Se observa el éxito de los implantes, no aparecen zonas radiolúcidas. Clínicamente se encuentra asintomática. Fuente: M. Barzuna. U.

Figuras 27 y 28 - Últimas imágenes, 18 años después cuando se toma Rx, se observa el éxito del tratamiento y como única consecuencia se observan levemente amarillentas las piezas dentales 1.1 y 1.2 tratadas con endo-implantes. Fuente: M. Barzuna. U.
Después de 12 y 14 años de iniciado el tratamiento, se valora el caso, y se encuentra asintomática a la paciente, y a la toma de las radiovisiografías, no se observa ningún cambio desde el último control, por lo que se puede decir que el caso es exitoso.
Figuras 25 y 26.
El último control que se le hizo a la paciente fue en el primer trimestre del año 2018, manteniéndose asintomática y con muy buenos resultados radiovisiográficos; su única queja es notárselos levemente amarillentos, indicándole que se realice un blanqueamiento dental. Figuras 27 y 28.
Discusión
En los estabilizadores intraóseos de vitalium, lo normal es que se forme un tejido conjuntivo fibroso en torno a la zona extraapical del implante, sin reacciones tisulares que indiquen intolerancia o rechazo.
A diferencia de los endoimplantes de titanio donde el fenómeno que ocurre es el de óseo-integración, el cual consiste en que el titanio se oxida teniendo una reacción bioquímica en la que los iones de calcio se unen en un enlace covalente con el óxido de titanio, y esto provoca que los osteoblastos depositen laminillas óseas sobre la superficie del implante. Desde el punto de vista clínico, la óseointegración muestra inmovilidad, sonido claro a la percusión y ausencia de síndrome infeccioso doloroso.
Pariera F. y cols en 1996, realizaron un estudio en perros, donde colocaron seis implantes endodónticos de titanio de rosca y los evaluaron postoperatoriamente a los 2 y 6 meses, y encontraron la presencia de tejido conectivo fibroso alrededor de los implantes y ausencia de tejido inflamatorio agudo o crónico, y se concluyó que el titanio es un metal totalmente biocompatible con los tejidos del organismo.
En el proceso reparador -sea con vitalium o titanio- se podría aplicar lo que menciona Bruno. J. (1964) sobre los factores que intervienen para lograr el éxito:
- La biología propia del paciente (características reaccionales, capacidad de neoformación ósea de acuerdo con la edad, dieta, afecciones sistémicas).
- Grado de mineralización del tejido óseo.
-Factores coadyuvantes reparadores que se incorporan al postoperatorio indicados por el operador.
- Se podría agregar un cuarto punto: que exista una buena respuesta inmune del paciente.
A través de los años han existido en la literatura, diversos informes de casos clínicos que han sobrevivido por más de 16 años. El último encontrado en la revisión bibliográfica es del año 2015, y permaneció en boca por 22 años. (Wolff1. J, et ál., 2015).
Es importante recordar que en 1986, el Consejo de Materiales Dentales de la ADA (Asociación Dental Americana) manifestó que: “...con una cuidadosa selección del paciente el uso de los implantes endodónticos es seguro y efectivo”, (Feldman M. y col.,1992).
El hecho de contar en tiempos modernos con instrumental apropiado, materiales que se ha comprobado que son aceptados por el organismo (titanio, diversos selladores, clorhexidina al 2%, inductores óseos, membranas, etc.) y técnicas modernas de colocación de implantes, así como una mejor conciencia y manejo de la cadena aséptica, permite que el futuro de los implantes endodónticos en casos bien escogidos, tenga un éxito a distancia predecible y que dichos procedimientos sirvan para prolongar la vida útil de piezas dentales, que de otra manera, estarían destinadas a perderse a corto plazo.
Conclusiones
Se demuestra con este caso clínico cómo se puede obtener el éxito deseado a distancia (18 años), no importando si los endoimplantes son tanto de titanio como de vitalium, siempre y cuando: se sepa escoger el caso, el paciente idóneo, exista una cadena aséptica extrema, un buen sistema inmune del paciente, una técnica muy depurada de ejecución del endoimplante y un muy buen apoyo tecnológico (biomateriales e imagenología).