Introducción
La electrocirugía se introdujo en la Odontología hace más de cinco décadas; sin embargo, no es ampliamente empleada, lo cual se puede deber al uso del láser y al desconocimiento asociado a la técnica; cabe destacar que este tipo de procedimientos no se suele enseñar en las escuelas o facultades de Odontología. Además, aunado a lo anterior, tanto los oponentes como los defensores de la electrocirugía han presentado estudios e informes clínicos contradictorios, que pueden disuadir al odontólogo a emplear dicha técnica (Gnanasekhar, Al- Duwairi, 1996; Krejci et ál, 1987).
Actualmente, la electrocirugía ha evolucionado con la introducción de nuevas modalidades y conceptos, lo que ha hecho que los métodos clínicos se hayan refinado y modernizado (Williams, 1984). Por lo tanto, el objetivo de este artículo es fomentar el conocimiento y familiarizar al profesional al respecto. De esta forma, los objetivos específicos son: a) Indagar acerca de la electrocirugía en el área odontológica, b) Delinear ventajas, alcances y aplicaciones clínicas de la técnica, c) Estudiar contraindicaciones, limitaciones y desventajas de la electrocirugía, d) Describir la técnica clínica, de acuerdo con las directrices o protocolos sugeridos, y e) Examinar las posibles respuestas de los tejidos periodontales ante este tipo de procedimientos. Asimismo, se ilustra dicha información con un caso clínico. La metodología utilizada fue una detallada investigación de la literatura internacional, tanto en libros como en estudios científicos encontrados en las principales bases de datos (Sciencedirect, Pubmed, Ebsco y Redalyc.org).
Desarrollo
La electrocirugía consiste en la aplicación de corriente de alta frecuencia, completamente rectificada, para incidir, coagular, fulgurar o disecar tejidos (Roby, 1982), en la cual se pueden realizar incisiones estériles mientras se sellan los vasos sanguíneos y linfáticos del tejido (Peter, 2007); existen así dos modalidades electroquirúrgicas de uso común: monopolar y bipolar (Huschak et ál, 2009), donde ambos modos pueden lograr el corte y la coagulación del tejido; sin embargo, el modo monopolar es más eficaz que el bipolar para la acción de corte (Bashetty et ál, 2009). De esta forma, en el área clínica, las aplicaciones de la electrocirugía se dividen en: 1) Electrosección, 2) Electrocoagulación, 3) Electrodesecación y 4) Electrofulguración.
No obstante, en Odontología las formas de mayor uso en la cavidad bucal son: la electrosección y la electrocoagulación. La electrosección, también denominada como electrotomía o acusección, consiste en el efecto de cortar el tejido; mientras la electrocoagulación funciona deshidratando y coagulando las células, inhibiendo o disminuyendo la hemorragia en el área tratada (Young y Malone, 1982).
El equipo o la unidad de electrocirugía ha sufrido cambios con el pasar del tiempo; sin embargo, a rasgos generales consta de cuatro componentes, a saber: (Gnanasekhar, Al-Duwairi, 1996)
1) Generador de corriente, el cual produce la alta frecuencia de onda, que va de 1 a 4 MHz y una potencia de salida, que puede variar de 70 a 100 W, donde las frecuencias más altas suelen ser mejores porque producen menor calor lateral (efecto negativo).
2) Electrodo activo, a través del cual las formas de onda de alta frecuencia entran en el tejido.
De acuerdo con su angulación, los electrodos se pueden catalogar en: de aguja recta, de ángulo agudo, de ángulo obtuso y de ángulo recto. Además, conforme a la forma del alambre, los electrodos también se clasifican en: punta fina o aguja gruesa, forma de lazo y de bola; el operador debe seleccionar el tipo de electrodo activo de acuerdo con el tipo de operación, la localización y la extensión del sitio operatorio (Young y Malone, 1982).
a. Electrodos de un solo hilo (punta fina o gruesa) son para realizar la incisión o escisión del tejido; donde un electrodo delgado y rígido es deseable para evitar presión y proveer de densidad y fuerza de corriente adecuada por cm2 de tejido; asimismo, los electrodos delgados son los más empleados para realizar el corte de los tejidos (Young y Malone, 1982).
b. Electrodos en forma de lazo (bucle), se pueden subclasificar en: largo recto, largo con ángulo, redondo pequeño, redondo grande, romboidal y cuadrangular, los cuales se emplean para remover y contornear los tejidos blandos.
Generalmente, son usados para eliminar grandes porciones de tejido, cepillar o alisar superficies (Vieyra y Carrillo, 2001). Además, los electrodos de bucle y los de bolas también son utilizado para la coagulación.
c. Electrodos de bola (pequeña o grande), son esferas sólidas de metal que se usan para producir coagulación superficial y para la desensibilización de la dentina hipersensible (Vieyra y Carrillo, 2001). De esta forma, se emplean para detener la hemorragia causada por la electrosección al remover el tejido; donde, un electrodo de mayor superficie diluye y difunde mejor la energía con el fin de lograr una efectiva coagulación superficial de los tejidos (Young y Malone, 1982).
3) Electrodo pasivo (placa o brazalete de tierra), el cual tiene un contacto amplio con el cuerpo del paciente, recibe la forma de onda que ha entrado en el cuerpo del paciente, regresándola a la unidad.
4) Interruptor de encendido y apagado, el cual activa o desactiva el equipo y se puede ubicar en un pedal de control o en la pieza de mano. Clínicamente, se prefiere el uso del pedal, porque el operador suele tener dificultades para controlar dicho interruptor en la pieza de mano, aumentado así la probabilidad de accidentes durante el procedimiento.
Desde el punto de vista clínico, la electrocirugía puede ser aplicada rutinariamente en cualquier área odontológica, debido a sus diversos beneficios, tales como: 1. No se requiere protección especial para los ojos del paciente o el profesional, en comparación con los tratamientos de láser (Peter, 2007).
2. El procedimiento proporciona una visión clara del sitio quirúrgico, incrementando el acceso a áreas o zonas consideradas de difícil acceso (Gnanasekhar, Al- Duwairi, 1996; Vieyra y Carrillo, 2001).
3. La técnica es precisa con alto grado de exactitud (Gnanasekhar, Al-Duwairi, 1996).
4. Proporciona un campo de trabajo relativamente libre de sangre, con hemostasia relativa (poco o ningún sangrado) (Williams, 1984; Vieyra y Carrillo, 2001; Harris, 1979; Bashetty et ál, 2009).
5. La técnica no requiere fuerte presión, debido a que se basa en movimientos sutiles y delicados (Williams, 1984; Harris, 1979), lo cual reduce el tiempo y la fatiga del operador (Gnanasekhar, Al- Duwairi, 1996).
6. Se obtiene cicatrización sin escaras por primera intención, cuando se usa correctamente (Williams, 1984; Harris, 1979).
7. La molestia curativa y la formación de cicatriz son mínimas (Peter, 2007; Gnanasekhar, Al-Duwairi, 1996), donde las secuelas postoperatorias generalmente son pocas (Williams, 1984; Harris, 1979).
8. Incisión (o escisión) con poco dolor y eliminación más segura del tejido enfermo con coagulación inmediata (Williams, 1984; Harris, 1979; Peter, 2007).
9. Posibilidad de afeitar gradualmente los tejidos en capas, eliminando la necesidad de hacer grandes cortes irreversibles (Gnanasekhar, Al-Duwairi, 1996; Williams, 1984; Harris, 1979).
10. La rapidez con que se aprende la técnica (Williams, 1984; Harris, 1979). Sin embargo, la electrocirugía requiere experiencia y los operadores inexpertos deben buscar la educación continua antes de usar la electrocirugía para obtener resultados positivos y predecibles (Moore, 1995).
11. En la mayoría de los casos, la electrocirugía no requiere el registro y la aprobación gubernamental, a diferencia de otros procedimientos clínicos (Miles, 2007).
De acuerdo con lo anterior, la electrocirugía es un valioso auxiliar en los tratamientos de varias especialidades odontológicas, donde exista la necesidad de remover porciones de tejido blando y proveer coagulación (Vieyra y Carrillo, 2001; Bashetty et ál, 2009; Sanchez, 2007), a saber: alargamiento de coronas clínicas, exposición de caries ocultas, en dientes cortos (aumento de corona clínica), para facilitar la aplicación de grapas o clamps en el aislamiento absoluto. Asimismo, también se puede emplear en los casos de dientes fracturados, donde sea necesario exponer una porción mayor de corona clínica, al igual que en la eliminación de tuberosidades bulbosas, tejido flácido o algún pequeño fibroma que obstruya la colocación de las bases de dentaduras o prótesis (Williams, 1984; Harris, 1979). De igual forma, en la ortodoncia la electrocirugía puede generar la exposición total o parcial de dientes impactados, proporcionando el acceso para la colocación posterior del soporte ortodóntico (Miles, 2007; Peter, 2007). Además, muchos de los procedimientos de índole periodontal se pueden realizar con la electrocirugía, que ofrece beneficios similares al láser, a un costo menor, como: la gingivectomía, frenectomía, contorneado estético gingival, entre otros (Peter, 2007). Por su parte, Anderman informa el uso de la electrocirugía en odontopediatría y ejemplifica su aplicación en casos de: caries interproximales a escala del tercio gingival, tejido gingival intruido en la cavidad, tejido blando hiperplásico por debajo de aparatos de ortodoncia y pulpotomías. (Anderman, 1976; Anderman, 1982). Asimismo, esta técnica ofrece la oportunidad de conservar aquellos dientes temporales, con destrucción severa de la corona clínica, que serían candidatos a ser extraídos; donde la conservación de estos dientes primarios es altamente significativa, tanto para el paciente infantil como para sus padres (Sánchez, 2007); no obstante, resulta prematuro advertir, de manera imperativa, la utilización de esta técnica como un procedimiento habitual en la población infantil, pues son necesarias más investigaciones al respecto, considerando la repercusión en la erupción de los dientes permanentes (Williams, 1984; Harris, 1979).
Por otra parte, la electrocirugía posee contraindicaciones que el operador debe analizar con las variables de cada caso, para prevenir riesgos y ofrecer un tratamiento seguro; entre ellas: (Vieyra y Carrillo, 2001)
• Evitar en pacientes con marcapasos cardíacos antiguos (Peter, 2007; Miles, 2007), específicamente aquellos que no están protegidos ante interferencias externas (Gnanasekhar, Al- Duwairi, 1996).
• En pacientes con limitaciones sistémicas adicionales para cualquier procedimiento quirúrgico.
• Pacientes en los que el proceso de recuperación tisular está afectado por enfermedades debilitantes (disturbios o alteraciones en el colágeno).
• Limitar su uso en casos de individuos que hayan recibido radiación de cabeza y cuello.
• Evaluar el uso de esta técnica en aquellas situaciones donde la cantidad de encía insertada sea escasa o no exista.
• Evitar su uso prolongado en zonas profundas o cerca de la cresta ósea para prevenir daños irreversibles; aunque la electrocirugía se ha encontrado segura cerca del hueso, es prudente evitar su contacto directo, debido al riesgo de necrosis (Peter, 2007). Además, cabe destacar que el uso incorrecto y descontrolado, con largos periodos de exposición del electrodo activado o el contacto con el hueso desnudo, puede generar necrosis de tejidos blandos, secuestros alveolares y retraso en la proceso de recuperación (Krejci et ál, 1987); por lo cual, se debe seguir una estricta observancia de las directrices clínicas para su uso. Asimismo, se debe alentar el uso de nuevos equipos que tengan la ventaja de una producción mínima de calor lateral (Divyashree et ál, 2014).
• Evitar el uso de la electrocirugía en presencia de combustibles, líquidos o gases explosivos, como: oxígeno y óxido nitroso (Gnanasekhar, Al-Duwairi, 1996).
• No se debe usar ningún instrumento (espejos, puntas de succión, pinzas) o aditamentos metálicos durante el procedimiento. Por lo tanto, los instrumentos utilizados tienen que ser de materiales aislantes, como el plástico, para evitar quemaduras al operador o al paciente (Williams, 1984; Harris, 1979). Asimismo, hay que evitar el contacto del electrodo activo con el metal presente en restauraciones dentales (amalgama, poste, núcleo metálico o implante), debido a que puede causar la transferencia de corriente a dicho metal (Christensen, 2013).
De esta forma, la mayoría de las limitaciones de la electrocirugía se asocian directamente con la impericia al efectuar la técnica y al conocimiento insuficiente de anatomía, patología y biología periodontal; donde, existen cuatro áreas que deben ser tratadas con especial cuidado debido a que son potencialmente peligrosas para la recesión excesiva de la encía, a saber: a) Porción lingual y disto-bucal de molares superiores, b) Porción lingual de molares inferiores, c) Superficie labial de los dientes anteriores, especialmente en la eminencia canina, y d) Porción labial de los primeros premolares y caninos inferiores (Young y Malone, 1982).
A pesar de no existir riesgos mayores para la utilización de la electrocirugía, existen algunos elementos que se podrían considerar como desventajas, entre ellos: la necesidad de colocar anestesia local (Miles, 2007), la selección y compra del equipo electroquirúrgico, la capacitación y el entrenamiento requerido para su correcto uso (Gnanasekhar, Al-Duwairi, 1996). También, se considera una desventaja el hecho de no poder suprimir el mal olor generado por el procedimiento, incluso utilizando alta succión (Williams, 1984; Harris, 1979; Gnanasekhar, Al-Duwairi, 1996). Además, se incluyen los posibles efectos secundarios negativos, como: quemadura e interacción con otros dispositivos eléctricos (Huschak et ál, 2009).
Clínicamente, de acuerdo con las directrices o protocolos de la técnica, la forma más eficiente y segura es manipular el electrodo activo es a mano alzada, sin ejercer presión y con movimientos ligeros, como si se estuviese usando una brocha o pincel. Se sugiere que el electrodo debe tocar ligeramente el tejido, haciendo movimientos de golpeteo o cepillado, completando los movimientos en un lapso de 1 a 1,5 segundos (Young y Malone, 1982); con intervalos de reposo de 10 a 15 segundos, lo cual permite que el calor producido en la herida se pueda disipar y evitar así el sobrecalentamiento de la superficie del tejido antes de la siguiente aplicación del electrodo (Gnanasekhar, Al-Duwairi, 1996). Si la intensidad de la corriente es adecuada, el electrodo correrá a través de los tejidos sin ningún obstáculo, cortando limpiamente, impidiendo que el electrodo permanezca en contacto con los tejidos por largo tiempo (Young y Malone, 1982). De esta forma, el operador es el único que debe activar el pedal del equipo cuando el electrodo esté listo y estable para ser usado (Williams, 1984; Harris, 1979).
Asimismo, se debe evitar el contacto del electrodo activo sobre la superficie radicular donde se desea la reinserción del tejido conectivo. Este fenómeno no es motivo de preocupación si el cemento afectado se encuentra en una ubicación coronal al epitelio de unión (Krejci et ál, 1987). Además, varios autores afirman que la exposición aproximada de 0,4 segundos o más son capaces de iniciar procesos de necrosis pulpar en los tratamientos de pulpotomía (Krejci et ál, 1987).
Resulta importante mencionar que la superficie del tejido por tratar debe estar húmeda para permitir la dispersión del calor. Una superficie de tejido deshidratada provoca el desprendimiento y arrastre del tejido, además de un retraso en la cicatrización. Por lo tanto, es deseable que la superficie del tejido se humedezca con la saliva del paciente, agua o solución salina, además se sugiere el riego constante durante el procedimiento e inmediatamente después de terminado este (Gnanasekhar, Al-Duwairi, 1996).
Por otra parte, clínicamente el electrodo de electrocirugía activado no es un instrumento caliente. Sin embargo, la alta frecuencia emitida a través del electrodo activo produce calor que se acumula dentro de los tejidos, generando respuestas tisulares adversas. Los estudios avierten que el calor lateral se produce en los tejidos adyacentes al lugar donde se realiza la electrocirugía, siendo proporcional a la resistencia y al diámetro del tejido (Huschak et ál, 2009); sin embargo, existen variables capaces de influir y controlar la producción de calor, tales como: la forma de onda, la frecuencia, el tamaño del electrodo, el tiempo de contacto y los periodos de enfriamiento (Krejci et ál, 1987). No obstante, este tratamiento, al igual que el láser, se considera seguro para los tejidos locales en términos de temperatura siempre que se respeten los protocolos establecidos. Por lo tanto, hay pocas razones para preocuparse acerca del incremento de temperatura utilizando correctamente la electrocirugía (Millar et ál, 2006).
La evaluación crítica de estudios clínicos controlados muestra que las respuestas por arte de los tejidos periodontales (encía, hueso y cemento) se relacionan con una producción de calor lateral inherente al procedimiento. En la encía, desde el punto de vista epitelial, puede ocurrir una recesión gingival de una magnitud que no es clínicamente discernible. Sin embargo, el uso indebido de la electrocirugía puede resultar en un aumento de dicha recesión (Krejci et ál, 1987). La respuesta del tejido conectivo es diferente cuando se utiliza la electrocirugía y cuando se emplea el bisturí. Siguiendo cuidadosamente los procedimientos, una pequeña zona siempre se encontrará desnaturalizada adyacente al área tratada, producida por calor el lateral del electrodo. Dicha área no parece interferir con las etapas de curación de la herida y gradualmente desaparece en un período aproximado de 2 semanas (Krejci et ál, 1987). Por su parte, el hueso y el cemento son tejidos orales densos que pueden ser perjudicados por el contacto o la estrecha proximidad del electrodo, donde dichos tejidos tienen menos potencial para disipar el calor en comparación con los tejidos blandos. Por lo tanto, la electrocirugía puede aumentar la destrucción ósea, la actividad osteoclástica, las incidencias de secuestros, la respuesta inflamatoria aguda y la afectación en la curación de las heridas (Divyashree et ál, 2014). De esta forma, si existe duda sobre el nivel del hueso subyacente o la condición de los tejidos, previamente se deben realizar estudios radiológicos del área, sondaje convencional, sondaje a hueso o un colgajo con un bisturí, para corroborar el espesor del tejido blando y la cercanía del tejido óseo (Miles, 2007).
Conclusiones
En la Odontología actual existen tres métodos para cortar tejido blando bucal, a saber: el bisturí, la electrocirugía y el láser. Cada uno de estos métodos funciona; sin embargo, son distintos y difieren en la hemostasia, el tiempo de cicatrización, anchura del corte, anestesia requerida y otras características propias de cada procedimiento (Bashetty et ál, 2009). De esta forma, la electrocirugía tiene un amplio campo de acción, donde las ventajas inherentes a este procedimiento suelen superar a las desventajas del mismo, de ahí la pertinencia de su uso en los casos indicados (Gnanasekhar, Al-Duwairi, 1996). Sin embargo, las aplicaciones de esta técnica dependerán directamente de la habilidad y la destreza del operador, de los conocimientos que se poseen, tanto de los principios del procedimiento como de la estructura y el funcionamiento de los tejidos donde se aplica, pero son importantes los criterios adecuados para saber cuándo se puede recurrir o no al uso de esta medida terapéutica, ya que hay que considerarla como un complemento dentro de la Odontología y no como un método que se pueda aplicar para resolver todos los casos clínicos (Vieyra y Carrillo, 2001).
Caso clínico
Paciente femenino de 53 años de edad acude a la consulta odontológica, y que se refiere a “molestia al frío, al calor y al aire en la zona superior izquierda, entre la encía y el diente”. Además, en su historia médica refiere ser aparentemente sana. Al examen clínico bucal, se observa en dicha zona perdida de sustancia calcificada con cavitación en la superficie proximal distal del canino superior izquierdo (2.3), donde se genera empaquetamiento de alimento. También, se perciben múltiples lesiones similares en diferentes dientes.
Al realizar la anamnesis, la paciente refiere un gran consumo de alimentos con azúcar refinada y pobre higiene bucal. Asimismo, comenta que la caries dental fue la razón de la pérdida de los dientes en el sector posterior (superior e inferior). Por lo tanto, al cotejar la información radiográfica con el examen clínico, se diagnosticó: Caries dental en el 2.3, en superficie proximal (distal), la cual se ubica subgingivalmente. Además, se clasificó a la paciente de alto riesgo a caries. De acuerdo con lo anterior el tratamiento indicado fue: Gingivectomía previa, eliminación de caries y restauración (clase III) de resina compuesta.
Dr. Alejandro J. Amaíz Flores Odontólogo general, Universidad Central de Venezuela (U.C.V), con convalidación de título extranjero en la Universidad de Costa Rica (UCR). Especialista en Odontología Operatoria y Estética, Universidad Central de Venezuela (U.C.V), con convalidación de título extranjero en la Universidad de Costa Rica (UCR). Pasantía de periodoncia en la Universidad de Costa Rica (UCR). Teléfono: (506) 8454 7265 Para correspondencia: alejandro.amaiz@gmail.com
Fotografía 1: Condición inicial, caries interproximal (distal) a escala del tercio gingival en 2.3. Fotografía Alejandro Amaíz Flores.
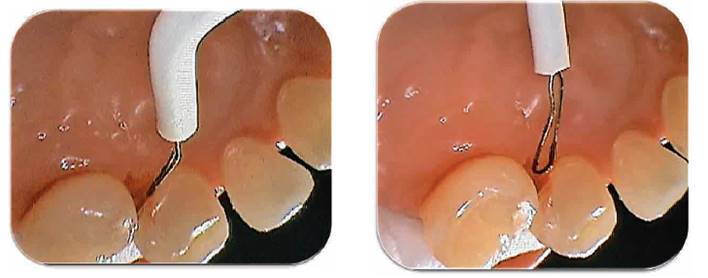
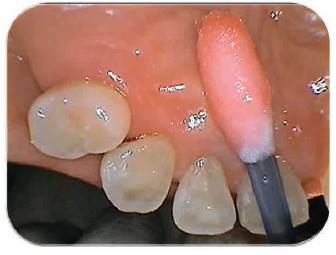
Fotografía 4 y 5: Electrocirugía; el electrodo activo en forma de lazo se aplica con un angulación de 45 ° en el marginal gingival para la escisión de tejido, con la finalidad de exponer y lograr acceso a la lesión cariosa. Fotografía Alejandro Amaíz Flores.
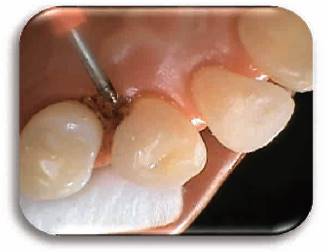
Fotografía 6: Aplicación de electrodo para lograr la coagulación superficial del tejido. Fotografía Alejandro Amaíz Flores.
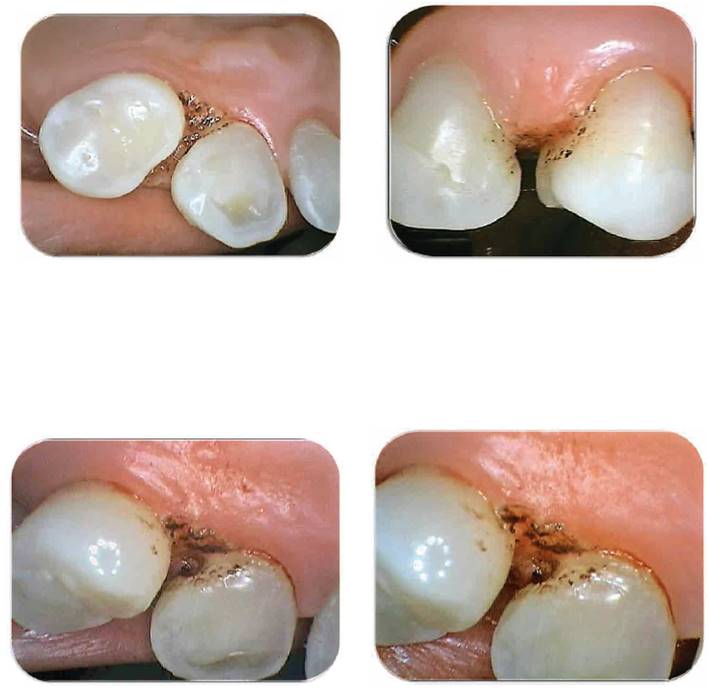
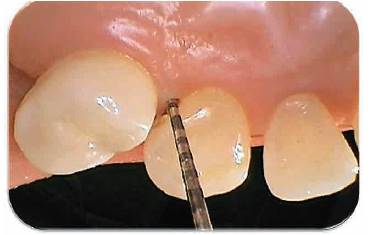
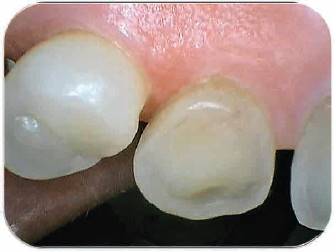
Fotografías 7, 8, 9 y 10: Vista oclusal, vestibular y palatina de los tejidos luego de finalizada la técnica. Fotografía Alejandro Amaíz Flores.
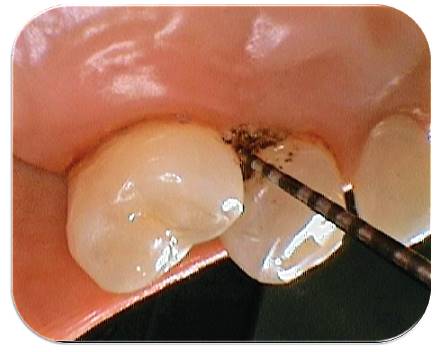
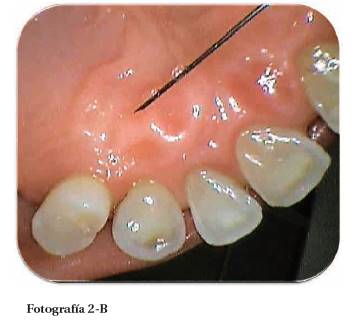
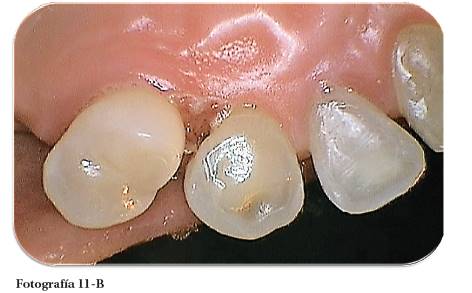
Fotografía 11: Sondaje periodontal después de la electrocirugía (1 mm). Fotografía Alejandro Amaíz Flores.
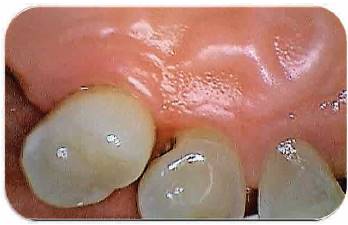
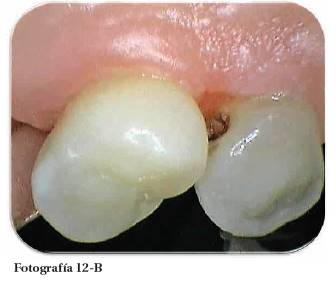
Fotografía 12: Postoperatorio de los tejidos a la segunda semana. Fotografía Alejandro Amaíz Flores.
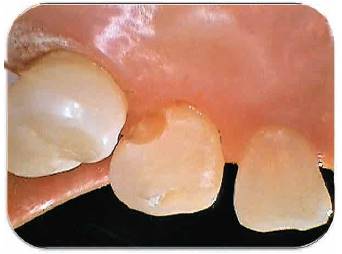
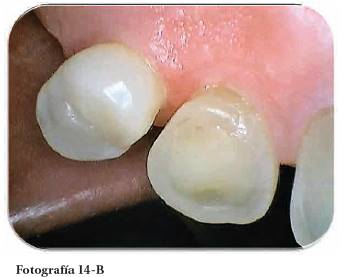
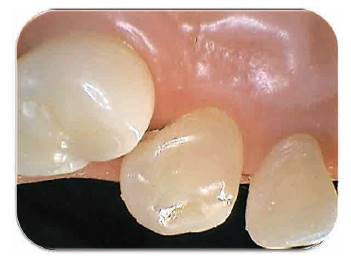
Fotografía 13: Remoción de la caries dental y postoperatorio de los tejidos a la tercera semana. Fotografía Alejandro Amaíz Flores