Introducción
La dentinogénesis imperfecta (DI), es una condición hereditaria, autosómica dominante. Tiene como característica, piezas dentales con esmalte normal pero con dentina defectuosa, por esta razón el esmalte pierde soporte y tiende a fracturarse, esto origina su coloración translúcida de azulado grisáceo a marrón propia de la enfermedad. Radiográficamente presentan coronas bulbosas, constricción cervical, raíces cortas y una progresiva obliteración pulpar. La histopatología muestra túbulos dentinales irregulares, con un mayor diámetro y áreas de matriz descalcificada. (Devaraju et ál., 2014).
Según Bencharit et ál (2014) la Dl puede afectar ambas denticiones, sin embargo normalmente se ve más afectada la dentición temporal.
Reporte del caso
Paciente EDR, femenina, 5 años de edad, costarricense, se presenta a consulta de Medicina Bucal en la clínica Coopesalud de Pavas. Madre refiere preocupación por la coloración de los dientes de la niña, afirma que mantiene ese color desde el nacimiento y que el padre tiene la misma condición dental. Sin antecedentes médicos adicionales relevantes.
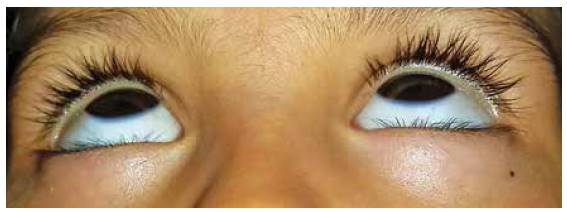
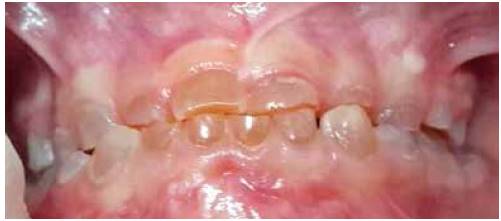
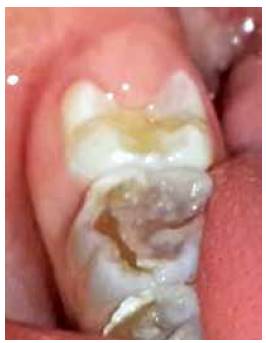
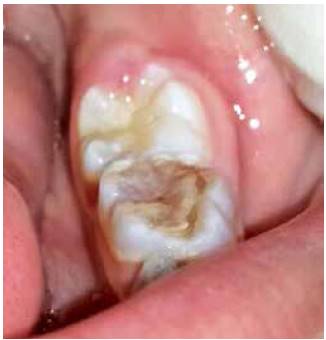
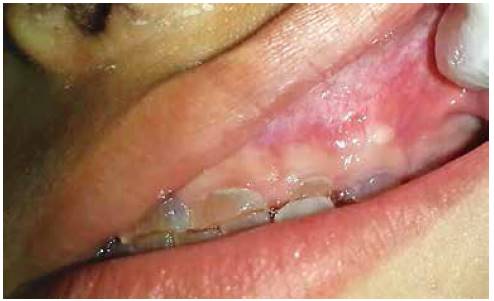
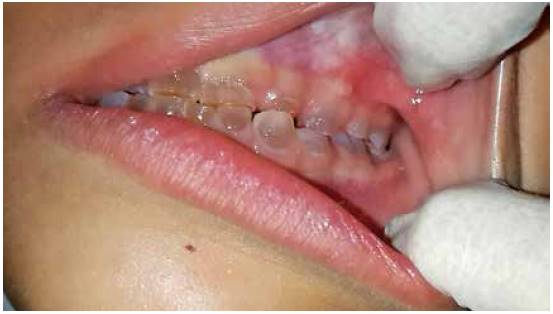
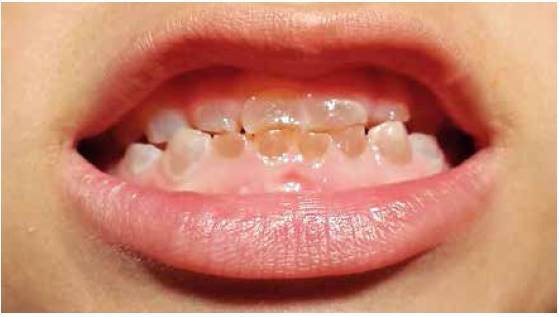
En la valoración extraoral se observa la esclerótica de tintes azulados (Figura 1), así como bajo peso y talla respecto a su edad. En el examen intraoral se encuentran todas las piezas temporales presentes, color marrón-grisáceo, translúcidos (Figura 2). Las piezas dentales superiores e inferiores presentan desgaste incisal y oclusal severo (Figuras 3 y 4); además, se encuentran en proceso de erupción las primeras molares permanentes inferiores, con apariencia clinca de normalidad (Figuras 5 y 6). Hay un párulis activo a nivel de 6.3 (Figura 7), la madre refiere constante aparición de estas lesiones en distintas zonas de la boca que desaparecen por sí solas al paso de los días. A la hora de la revisión radiográfica, se observan dientes anteriores permanentes en proceso de erupción acorde con su edad (Figuras 8 y 9), así como cámaras pulpares obliteradas, marcada constricción cervical, raíces cortas y una lesión radiolúcida asociada a raíz distal de 85. (Figuras 10 y 11).
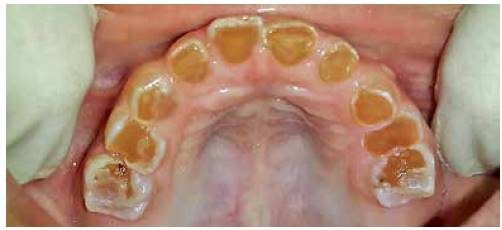
Figura 3 Nótese desgaste incisal y oclusal superior, sin verse afectada totalmente la superficie oclusal de las segundas molares temporales.
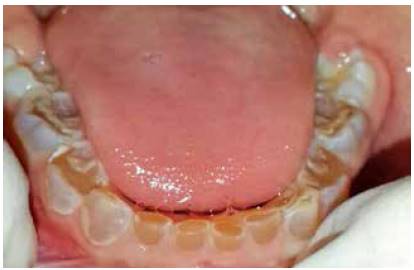
Figura 4 Desgaste incisal y oclusal inferior; asimismo superficies vestibulares del sextante anterior afectadas por el desgaste.
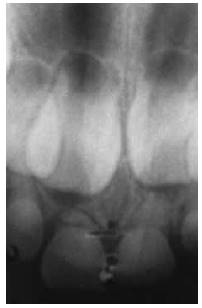
Figura 8 Dientes anteriores superiores permanentes en proceso de apicoformación. Se aprecia además reabsorción radicular de piezas dentales temporales de acuerdo con proceso de exfoliación normal.
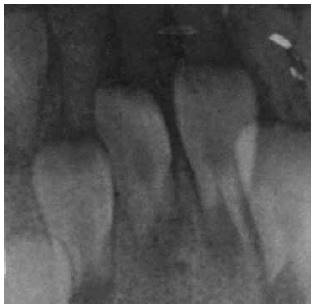
Figura 9 Dientes anteriores inferiores permanentes en proceso de apicoformación, así como reabsorción radicular de piezas dentales temporales de acuerdo con proceso de exfoliación normal.
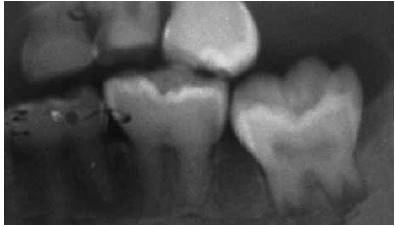
Figura 10 Observar radioopacidad dental compatible con cámaras pulpares y conductos radiculares obliterados, además de raíces cortas y marcada constricción cervical en molares temporales.
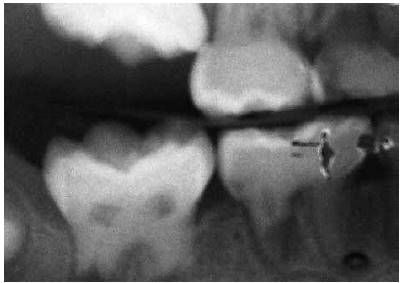
Figura 11 Comparar densidad de esmalte y dentina entre molares permanentes y temporales. Obsérvese lesión radiolúcida periapical asociada a raíz distal de 85.
La progenitora menciona falta de interés anterior en el caso por parte de los odontólogos , los cuales le atribuyen la causalidad al consumo de hierro durante las primeras etapas de vida o en el embarazo.
La paciente es referida al Hospital Nacional de Niños para su manejo clínico, donde se le realizarán las evaluaciones y tratamientos pertinentes.
Discusión
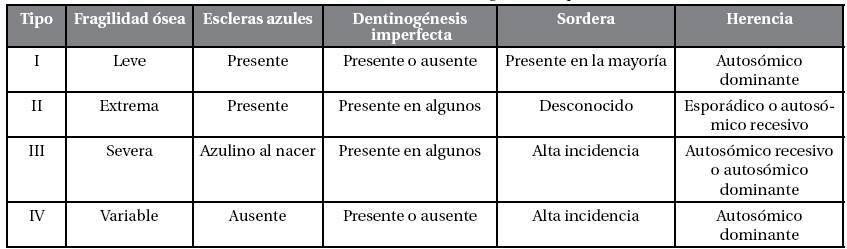
La dentinogénesis imperfecta es una enfermedad que afecta el gen 4q13-21; sin embargo, existen factores que modifican el comportamiento de los genes, los cuales pueden producir diferentes grados en la expresión fenotípica (Bolaños, 2004); según Shields (1973) se subdivide en tres categorías: DI tipo I, la cual está asociada a osteogénesis imperfecta (OI), y puede ser recesiva, la DI tipo II y tipo III, ambas restringidas a la dentina, sin presentar anormalidades óseas relacionadas con osteogénesis imperfecta.
De acuerdo con Millet et ál., en su reporte de caso (2010), la DI tipo II, también conocida como dentina opalescente hereditaria, es un desorden genético que afecta el desarrollo de la dentina, y causa que esta sea más blanda de lo normal, lo cual perjudica la estabilidad de unión al esmalte. La DI tipo III, conocida como Brandywine, es la más rara de las tres categorías; afecta principalmente a una población específica de Maryland, EE.UU., y se encuentra asociada a una atrofia de la dentina, y presenta cámaras pulpares más amplias.
La dentinogénesis imperfecta, como se mencionó anteriormente, puede estar relacionada en algunos casos con osteogénesis imperfecta, conocida como la enfermedad de los huesos de cristal, resultado de una mutación en el gen que codifica el colágeno tipo 1 (COL1A1) y colágeno tipo 2 (COL1A2) (Majorana et ál., 2010).
Los pacientes que padecen OI, según Biria et ál., (2012) en su inmensa mayoría muestran una disminución en su estatura respecto a su edad, así como una relativa macrocefalia debido a su disminui Los pacientes que padecen OI, según Biria et ál., (2012) en su inmensa mayoría muestran una disminución en su estatura respecto a su edad, así como una relativa macrocefalia debido a su disminuido tamaño corporal e hipoplasia maxilar con crecimiento normal de mandíbula, lo que da como resultado una mordida cruzada posterior.
Sin embargo, se puede encontrar esta característica dental similar en pacientes que padecen dentinogénesis imperfecta sin estar relacionados con OI, (Figura 12).
Según Loja et ál (2002) la presencia de escleras azules en pacientes con dentinogénesis imperfecta es debido a una reducción de 50 a 75% en el espesor escleral, junto a la presencia de fibras colágenas inmaduras, con reducción en las estriaciones cruzadas. La úvea pigmentada subyacente se hace visible por medio de la esclerótica adelgazada, y origina dicha coloración.
Está presente de por vida. Los tonos varían de azul oscuro a azul claro. Se encuentra en 70% de los casos. Se puede encontrar escleras azules normalmente en niños menores de seis meses; sin embargo, existen múltiples enfermedades sistémicas que la presentan, por lo que es necesario un examen clínico completo.
La esclera azulada no se presenta en todos los pacientes con OI.
Existen cuatro tipos de OI, basados en la clasificación de Sillence et ál:
- Tipo I: presenta escleras azuladas
- Tipo II: presenta escleras azuladas
- Tipo III: presenta escleras azuladas al nacer, desaparece en la edad adulta
- Tipo IV: ausencia de escleras azuladas
Glorieux (2002) describió el tipo V, que es una nueva forma autosómica dominante de OI no asociada con mutaciones del colágeno tipo I, DI o escleras azules. El mismo autor reporta 8 casos del tipo VI, que es una forma moderada a severa de OI, con DI ausente y escleras blancas o tenuemente azules.
Los tratamientos en pacientes con DI pueden ser muy complejos, dependiendo de la severidad de los casos: fractura de esmalte, atrición y afectación pulpar. Es importante recalcar que los dientes de los pacientes con DI no son más susceptibles a la caries dental en comparación con los dientes normales por su estructura, sino se ven más afectados debido a que poseen una mayor cantidad de áreas de retención de biofilme, lo que tiende a agilizar el progreso de la caries; como resultado, los pacientes con Dl a menudo presentan ausencia de piezas dentales y pérdida de su dimensión vertical, (Figura 13). (Bencharit et ál 2014).
El tratamiento de la DI en el pasado era exclusivo de la dentición permanente, por lo cual en este proceso se perdían los órganos dentales temporales, y se debía realizar prótesis totales al paciente. Sin embargo, hoy en día, como mencionan Biria et ál. (2012) en su estudio, se debe brindar un abordaje interceptivo desde temprana edad, esto con el objetivo de mantener la salud dental, preservar la vitalidad, forma y tamaño de los dientes. Asimismo, se ayuda al paciente tanto estética como funcionalmente: se logra evitar problemas psicológicos, prevenir la pérdida de dimensión vertical, evitar problemas con la secuencia de erupción dental y permitir el crecimiento normal de los huesos faciales y de la articulación témporomandibular.
Tanto Kindelan et ál.,(2003) como varios autores coinciden en la necesidad de brindar un tratamiento multidisciplinario para un adecuado manejo de los pacientes con dentinogénesis imperfecta, incluyendo ortodoncistas, odontopediatras y prostodoncistas.
En cuanto al tratamiento de la dentinogénesis imperfecta, se han realizado múltiples abordajes para la corrección estética y funcional, los cuales van desde tratamientos conservadores como la prevención y el mantener en observación de las piezas dentales, hasta tratamientos más completos como prótesis totales o implantes dentales.
Actualmente, es difícil encontrar estudios de laboratorio sobre adhesión dentinal en dientes con DI; sin embargo, según consulta hecha a especialistas en el tema, existen reportes de casos clínicos donde la rehabilitación con coronas metal porcelana brinda muy buenos resultados.
El uso de carillas o restauraciones de resina compuesta ha sido utilizado; sin embargo, no son de buen pronóstico debido a que los dientes se ven afectados en su totalidad, por lo que esto brindaría una solución meramente estética. Es por esto que las restauraciones con corona de acero cromado son los tratamientos de elección en niños y las coronas de metal porcelana en adultos.
Las restauraciones fijas se utilizan tanto en la dentición temporal con coronas de acero cromado, así como en la dentición permanente, en la que se utilizan coronas de metal porcelana para una mejor protección de la pieza dental y de esta manera evitar tratamiento más completos o una posible exodoncia.
No obstante, a escala de seguridad social, el tratamiento interceptivo es fundamental en niños, con el fin de preservar la integridad del esmalte dental el mayor tiempo posible; mientras la pieza dental no esté afectada por caries o atrición severa se mantiene en observación, sino colocar coronas de acero cromado sería la recomendación.
Cuando el paciente es adulto y presenta sus piezas permanentes afectadas, la extracción de las piezas afectadas es la única opción, seguida por su reposición dental con prótesis removibles, ya que a escala de seguridad social no realizan prótesis fijas.
Para finalizar, tal como menciona Delgado (2008) es de vital importancia un diagnóstico precoz de la enfermedad, dar a conocer las implicaciones de esta tanto en los niños como en adultos. Se debe sensibilizar a la familia acerca de lo trascendente y conveniente que es desarrollar hábitos de higiene oral adecuados a su condición genética dental. Por ello se recomienda utilizar cepillos dentales suaves y no ingerir alimentos muy duros que puedan fracturar con mayor facilidad el esmalte. Del mismo modo, se debe informar a la familia que otros miembros de esta pueden padecer la enfermedad y transmitirla a futuras generaciones, por lo que el asesoramiento genético es importante.
Agradecimientos a: Estudiantes de Odontología de la Universidad de Costa Rica: Marcela Sáenz Alpízar, y Yendry Delgado Arroyo. Y a Dra. Cristina Castro y Dr. David Lafuente por su colaboración y aportes en el presente trabajo.
Dr. Sergio Castro Mora Especialista Patología Oral ; Medicina Oral y Maxilofacial. Dra. Ana Rita Bonilla Cascante Especialista en Odontopediatría