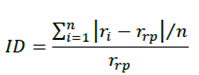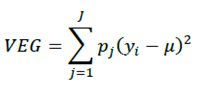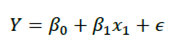Introducción
El término equidad proviene del latín aequitas que significa “igual”. Es un concepto amplio íntimamente ligado a principios de ética y justicia social que se refiere a la virtud de una sociedad o sistema de dar a cada quien “según sus necesidades” y “recibir de los mismos según sus capacidades” (Whitehead, 1992; Sen, 2002; Braveman y Gruskin, 2003). Existen varias teorías que se basan en el principio de justicia y que respaldan el concepto de equidad, así como: la toma de decisiones, la teoría del derecho, la igualitaria, la basada en necesidades y la utilitaria (Daniels, 2001).
La ausencia de equidad representa inequidad (equivalente a la traducción al español de “inequity” = “iniquidad”, aunque esta última hace además referencia a situaciones inicuas, es decir, desleales, vergonzosas e injustas). El término inequidad suele confundirse con el de desigualdad; sin embargo, se han establecido diferencias importantes. De acuerdo a Whitehead (1992), desigualdad se refiere a: “diferencias sistemáticas e inevitables”, mientras que inequidad se refiere a la existencia de brechas “no sólo innecesarias y evitables sino además injustas”. Además, se ha acuñado el término “equidad en salud”, identificándose tres niveles importantes: 1) equidad en el acceso a servicios de salud, 2) equidad en la calidad en la provisión de servicios de salud, y 3) equidad en los resultados en salud.
Para los Sistemas de Salud la equidad es un atributo muy importante y representa la cualidad de brindar igualdad en las oportunidades a la población para tener adecuada accesibilidad a servicios de salud de calidad, independientemente de sus condiciones económicas, raciales, ideológicas o culturales, lo cual se reflejaría en términos finales en una mejor equidad en las condiciones de salud de la población. La equidad es un objetivo de desempeño importante para los Sistemas de Salud tanto a un nivel “macro” (en las dimensiones acceso, calidad y resultados, de acuerdo a Whitehead), como aun nivel “micro”, lo cual está relacionado con los principios de calidad de atención y trato digno a las personas, independientemente de su estatus social, económico o cultural (Frenk, 1985; Murray y Frenk, 2000; Organización Mundial de la Salud [OMS], 2000; Whitehead, 1992).
En el estudio de los factores sociales que pueden generar inequidades en salud entre poblaciones, la Organización Mundial de la Salud (OMS) ha trabajado en el desarrollo de un marco conceptual que ha identificado dichos factores a los que ha llamado Determinantes Sociales de la Salud (DSS), que se refieren a las situaciones macrosociales, políticas, económicas, las estructuras de poder, los factores culturales, biológicos y la susceptibilidad y/o vulnerabilidad a riesgos a las que están sujetas las personas y/o poblaciones, y que determinan sus condiciones de salud. Cabe destacar que dentro de los DSS este marco conceptual incluye las características del Sistema de Salud como un factor que puede subsanar las diferencias en exposición, vulnerabilidad y en las consecuencias de la enfermedad (Solar e Irwin, 2010).
Como en otros países de Latinoamérica, en México la equidad en salud podría estar comprometida debido a la estructura fragmentada del Sistema de Salud, las políticas de descentralización y la debilidad rectora de los Ministerios de Salud. El Sistema de Salud mexicano puede dividirse en dos grupos: el sector privado y el sector público. Dentro del sector público se encuentran las instituciones de seguridad social (como el Instituto Mexicano del Seguro Social, IMSS) que brindan servicios de salud -entre otras prestaciones- a personas con empleo formal; y las instituciones enfocadas a prestar servicios de salud a personas no asalariadas (sin seguridad social), siendo la principal institución que brinda este tipo de servicios la Secretaría de Salud (SSA), a través de los Servicios Estatales de Salud (SESA), que prestan servicios de diferentes niveles de atención, como la atención primaria a través de las Unidades de Atención Primaria (UAP). Cabe destacar que el sistema de prestación de servicios de la SSA se ha favorecido desde el 2003 por la política de Sistema de Protección Social en Salud (“Seguro Popular”), que promueve un mejor financiamiento público para la atención de población sin seguridad social, buscando alcanzar la cobertura universal en salud en el país (Gómez-Dantés et al., 2011; Frenk, González-Pier, Gómez-Dantés, Lezana y Knaul, 2007; Knaul et al., 2012).
Un objetivo intrínseco de los sistemas de salud, relacionado con la equidad en salud, es el trato adecuado en la prestación de servicios de salud. El trato adecuado se refiere a la capacidad de los servicios y sistemas de salud de ofrecer un trato digno a las personas usuarias promoviendo el ejercicio de sus derechos y cumpliendo con sus expectativas no médicas. Murray y Frenk (2000) identificaron dos dimensiones o componentes básicos del trato adecuado: respeto por las personas (que abarca aspectos como la dignidad, confidencialidad y autonomía de los pacientes y sus cuidadores para decidir sobre su salud) y la orientación al cliente (que incluye aspectos como atención oportuna, acceso a redes sociales durante la atención, calidad de amenidades básicas y capacidad de elección de proveedor de servicios) (OMS, 2000).
Se realiza un estudio preliminar de tipo ecológico para analizar las desigualdades en el trato adecuado con que se prestan servicios de atención en las UAP de las entidades federativas de México y su asociación determinantes sociales de salud.
Antecedentes teóricos
Diversos estudios han puesto de manifiesto las desigualdades e iniquidades en salud en México. Se han publicado distintos análisis basados en resultados de encuestas nacionales. En particular, la Encuesta Nacional de Salud y Nutrición (ENSANUT) ha arrojado datos importantes sobre las desigualdades en salud en México (Instituto Nacional de Salud Pública [INSP], 2014). A pesar de que diversos estudios han identificado mejoras importantes en las desigualdades y(o) inequidades en salud desde el 2000 (mejoras asociadas a la política del Sistema de Protección Social en Salud que tiene el componente “Seguro Popular”1), han reportado también la persistencia de estas desigualdades en el acceso, utilización y calidad en la provisión de servicios de salud; tales desigualdades están asociadas a factores como las condiciones laborales, la desigualdad en el ingreso y ciertas condiciones sociales como el pertenecer a grupos vulnerables (Barraza-Lloréns, Panopoulou y Díaz, 2013; Bautista-Arredondo, Serván-Mori, Colchero, Ramírez-Rodríguez y Sosa-Rubí, 2014; Gutiérrez, 2013; Leyva-Flores, Infante-Xibille, Gutiérrez-Reyes y Quintino-Pérez, 2013; Urquieta-Salomón y Villarreal, 2016). Otras encuestas han arrojado resultados similares, como el Estudio sobre la salud del mexicano y las actitudes hacia el proceso de recuperación y el Estudio Nacional sobre Salud y Envejecimiento en México (Brown, Pagán y Rodríguez-Oreggia, 2002; Wong y Díaz, 2007).
Asimismo, estudios basados en diseños ecológicos que han utilizado como unidades de análisis las entidades federativas de México, que han utilizado otras metodologías de recolección, análisis y agregación de datos (como indicadores de calidad técnica, o bien la utilización de la métrica de la cobertura efectiva2), han encontrado hallazgos similares a los identificados a través de encuestas, evidenciando también desigualdades en acceso, utilización y calidad (cobertura efectiva) en la provisión de servicios de salud, relacionadas con factores sociales y económicos (Lozano et al., 2007; Pinzón, Reveiz, Idrovo y Reyes, 2014; Ramírez-Tirado, Tirado-Gómez y López-Cervantes, 2014). También, algunos trabajos han utilizado diseños ecológicos teniendo como unidades de análisis los municipios de las entidades federativas de México; estos estudios han dado con resultados similares (Aguilera, Marrufo y Montesinos, 2006).
Metodología
Para investigar las desigualdades en el trato adecuado en las UAP, se realizó un estudio transversal ecológico siendo la unidad de análisis las entidades federativas (estados) de México. Se construyó una base de datos en el programa STATA 12, en la cual se realizó la determinación de indicadores estatales así como los análisis subsecuentes. Para el análisis de las desigualdades en los Indicadores de Trato Adecuado (ITA) en las entidades federativas de México, así como el análisis de su asociación con determinantes sociales de la salud se calcularon algunos índices sugeridos en la literatura (Tabla 1) (Gakidou, Murray y Frenk, 2000; Pearcy y Keppel, 2002; Schneider et al., 2002; Valentine et al., 2003; Wagstaff, Paci y van Doorslaer, 1991).
Tabla 1 Cálculo de indicadores de desigualdad y del indicador de índice de efecto, sugeridos en la literatura
1La variable dependiente representa el bienestar en salud en sus diferentes dimensiones (acceso, calidad o resultados, de acuerdo a Whitehead) que se deseen asociar a factores sociales o económicos. Esta variable requiere cumplir con los supuestos estadísticos para la regresión simple ( ej. normalidad).
2La variable independiente es el factor social o económico que genera desigualdades en salud.
Fuente: Elaboración propia a partir de: Gakidou et al., 2000; Pearcy y Keppel, 2002; Schneider et al., 2002; Valentine et al., 2003; Wagstaff et al., 1991.
En la Tabla 2 se muestra una descripción de las variables e indicadores incluidos en el estudio y las fuentes de información. El estudio utilizó los resultados de ENSANUT 2012 (INSP, 2014); en particular, de la base de datos de utilizadores de servicios de salud, que consistió en la aplicación de un cuestionario estructurado a personas que declararon haber recibido atención en el sistema de las UAP de la SSA en las dos semanas previas al levantamiento de la encuesta (n=4,550, N= 2,589,092).
Para obtener indicadores de trato adecuado (ITA), se utilizaron los resultados del tiempo de espera (TE) para recibir atención reportados por las personas usuarias, así como sobre su percepción de la calidad de la atención en las UAP. A partir del ítem de TE, se calcularon tres ITA: la media estatal del tiempo de espera (MTE) y las proporciones de pacientes con tiempos de espera menores a dos cortes arbitrarios, que es % estatal de utilizadores con TE<30min (%UTE<30min) y con TE<1h (%UTE<1h). Por su parte, a partir del ítem de percepción de calidad de la atención se obtuvo el ITA porcentaje estatal de utilizadores con percepción de la calidad como “buena” o “muy buena” (%PBMB).
Tabla 2 Operacionalización de variables incluidas en el estudio
| Variable | Indicadores | Abreviación | Fuente de información |
| - | Media estatal de tiempo de espera | MTE (min) | Calculado a partir de ENSANUT 2012 (INSP, 2014) |
| - | % de utilizadores con tiempo de espera menor a 30 min | %UTE<30min | Calculado a partir de ENSANUT 2012 (INSP, 2014) |
| Trato adecuado | % de utilizadores con tiempo de espera menor a 1 h | %UTE<1h | Calculado a partir de ENSANUT 2012 (INSP, 2014) |
| - | % de utilizadores con percepción de calidad como “buena” o “muy buena” | %PBMB | Calculado a partir de ENSANUT 2012 (INSP, 2014) |
| - | Índice de marginación | Imarg | Informe de marginación por entidad federativa 2010 (CONAPO, 2017) |
| Determinantes Sociales de la Salud | PIB per cápita estatal | PIBpc | Reporte basado en fuentes mixtas datos 2012 (INEGI, 2017; SEIEG, 2017) |
| - | Tasa de UAP por 100 mil habitantes sin seguridad social | tUAP | Base de datos “Cubos dinámicos” datos 2012 (Secretaría de Salud, 2017) |
| - | Tasa de médicos por mil habitantes sin seguridad social | tMED | Base de datos “Cubos dinámicos” datos 2012 (Secretaría de Salud, 2017) |
| - | Media de consultas totales diarias por consultorio de las UAP | MCD | Informe Secretaría de Salud 2013 datos 2011 (Secretaría de Salud, 2013) |
Fuente: Elaborado a partir de: INEGI, 2017; INSP, 2014; Secretaría de Salud, 2013, 2017 y SEIEG, 2017
Para el análisis de asociación de los ITA con Indicadores Proxi de Determinantes Sociales de la Salud (IPDSS) se buscaron en la literatura datos a nivel estatal, encontrándose: el índice estatal de marginación (Imarg), reportado por el Consejo Nacional de Población (CONAPO, 2017); el PIB per cápita estatal (PIBpc), que fue obtenido a partir del Servicio Estatal de Información Estadística y Geográfica (SEIEG) y se basó en información del Instituto Nacional de Estadística y Geografía (INEGI) y en proyecciones del CONAPO (SEIEG, 2017; INEGI, 2017); y la tasa estatal de UAP (tUAP) por 100 mil habitantes sin seguridad social, la tasa estatal de médicos (tMED) por mil habitantes sin seguridad social y la media estatal de consultas diarias por consultorio (MCD), que fueron obtenidos a través de bases de datos especiales (cubos dinámicos) de la Secretaría de Salud, así como publicaciones previas en el campo (Secretaría de Salud, 2013, 2017).
Dada la naturaleza de la distribución de las variables, para determinar la asociación entre ITA e IPDSS, se calcularon coeficientes de correlación de Spearman y se realizaron pruebas de hipótesis de significancia estadística de dichas correlaciones. Para la medición de la magnitud de efecto se calculó el índice de efecto cuando se encontró correlación significativa (p<0.05).
Resultados
Análisis de desigualdades en el trato adecuado
En la Figura 1 se muestran los gráficos de caja de las distribuciones de tiempo de espera en las entidades federativas de México, puede observarse que las distribuciones son asimétricas y, además, existe desiguales entre estas unidades de análisis. En la Figura 2 se muestra la distribución del %PBMB donde también se puede observar diferencias o desigualdades en este indicador. En la Tabla 3 se muestra el análisis descriptivo y los resultados del cálculo de índices de desigualdad en los diferentes ITA planteados. En cuanto a la MTE, el CV fue de 19.22%, la disparidad absoluta fue de 52.72 min y la disparidad relativa de 1.95, lo cual significa que la MTE en el Estado de Nayarit es aproximadamente el doble de la del Estado de México. En cuanto a los ITA construidos a partir del TE, se observó un comportamiento similar: la dispersión y disparidad disminuyen conforme el indicador incrementa el corte de tiempo (de 30 min a 1 h). En el %UTE<30 min la disparidad absoluta fue de 32.04 y la disparidad relativa de 2.07, lo que indica que este indicador es aproximadamente el doble en Sonora que en Yucatán. En cuanto al %PBMB, el CV fue de 6.61% que es bajo en comparación con los obtenidos en los demás indicadores; la disparidad absoluta fue de 24.45 y la disparidad relativa de 1.35, lo cual indica que el valor de este indicador es 35% mayor en Nuevo León en comparación con el de Puebla.
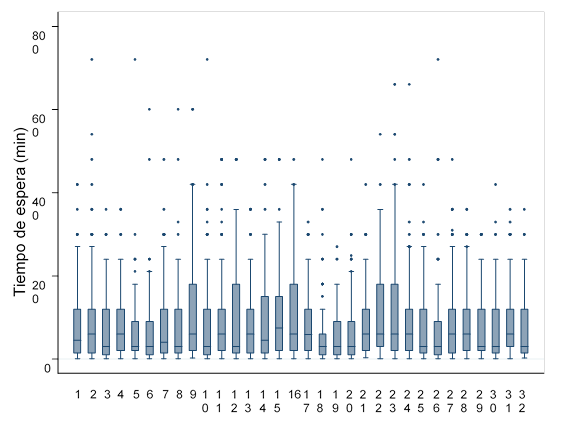
Fuente: Elaboración propia en base a datos provenientes de: INSP, 2014. Entidades federativas: 1. Aguascalientes, 2. Baja California, 3. Baja California Sur, 4. Campeche, 5. Coahuila, 6. Colima, 7. Chiapas, 8. Chihuahua, 9. Distrito Federal, 10. Durango, 11. Guanajuato, 12. Guerrero, 13. Hidalgo, 14. Jalisco, 15. México, 16. Michoacán, 17. Morelos, 18. Nayarit, 19. Nuevo León, 20. Oaxaca, 21. Puebla, 22. Querétaro, 23. Quintana Roo, 24. San Luis Potosí, 25. Sinaloa, 26. Sonora, 27. Tabasco, 28. Tamaulipas, 29. Tlaxcala, 30. Veracruz, 31. Yucatán, 32. Zacatecas
Figura 1 Distribución del tiempo de espera para recibir consulta en las UAP de las entidades federativas de México, 2012.
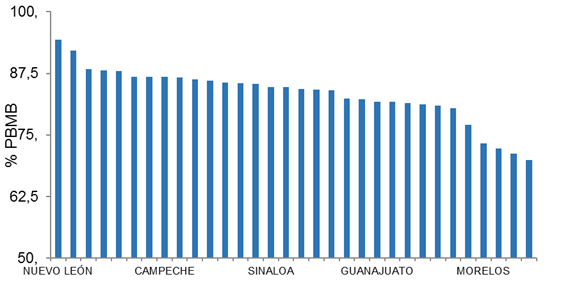
Fuente: Elaboración propia en base a datos provenientes d: INSP, 2014.
Figura 2 Porcentaje estatal de utilizadores que percibieron como “buena” o “muy buena” la atención recibida (% PBMB) en las UAP por entidad federativa en México durante 2012.
Tabla 3 Análisis descriptivo de la distribución de los ITA en las entidades federativas de México y resultados del cálculo de índices de desigualdad (2012)
| Descriptor o índice de disparidad | Indicadores de Trato Adecuado (ITA) | |||
| MTE (min) | %UTE<30min | %UTE<1h | %PBMB | |
| Media | 81.89 | 48.89 | 63.58 | 83.26 |
| Mediana | 78.08 | 48.66 | 63.55 | 84.51 |
| Desviación estándar | 15.74 | 7.63 | 7.40 | 5.51 |
| Varianza | 247.77 | 58.27 | 54.76 | 30.32 |
| CV (%) | 19.22 | 15.61 | 11.64 | 6.61 |
| Máx | 108.22 (Nayarit) | 61.94 (Sonora) | 80.21 (Nayarit) | 94.31 (Nuevo León) |
| Min | 55.50 (Edo de México) | 29.89 (Yucatán) | 49.81 (Edo. México) | 69.86 (Puebla) |
| Disparidad Absoluta (Máx-Min) | 52.72 | 32.04 | 30.40 | 24.45 |
| Disparidad Relativa (Máx/Min) | 1.95 | 2.07 | 1.61 | 1.35 |
| Índice de disparidad a | 1.12 | 0.51 | 0.36 | 0.17 |
| Varianza entre grupos b | 304.43 | 66.26 | 69.02 | 27.32 |
Siglas: MTE= media estatal de tiempo de espera; %UTE= porcentaje estatal de utilizadores con tiempo de espera menor a 30 min o 1h; %PBMB= porcentaje estatal de utilizadores que percibieron la calidad de la atención como buena y muy buena; CV= coeficiente de variación.
Para la MTE, se consideró como valor de referencia (criterio de calidad) 15 min de espera, para los demás indicadores de calidad se consideró como valor de referencia un 100 %.
En todos los casos el valor de referencia es el promedio, como lo sugiere la literatura.
Fuente: Elaboración propia con base en datos provenientes de INSP, 2014.
Asociación de los ITA con IPDSS
El análisis de asociación (correlación) entre ITA e IPDSS se muestra en la Tabla 4. No se encontró correlación significativa entre los IPDSS relacionados con el desarrollo económico estatal (Imarg y PIBpc) y los ITA estudiados. Sin embargo, sí se encontraron correlaciones significativas entre los IPDSS relacionados con las características estructurales de las UAP (tUAP, tMED y MCD) y los ITA estudiados.
Tabla 4 Coeficientes de correlación entre ITA e IPDSS y significancia estadísticaa,b,c (México, 2012)
| Indicadores de trato adecuado (ITA) | |||||
|---|---|---|---|---|---|
| MTE (min) | %UTE<30min | %UTE<1h | %PBMB | ||
| Indicadores proxy de determinantes sociales de la salud (IPDSS) | Imarg | 0.0783 | -0.0112 | 0.0774 | -0.1991 |
| p | 0.6703 | 0.9516 | 0.6739 | 0.2747 | |
| PIBpc | -0.0359 | -0.1214 | -0.0492 | 0.2379 | |
| p | 0.8480 | 0.5154 | 0.7927 | 0.1975 | |
| tUAP | -0.4997 | 0.5297 | 0.5616 | 0.2465 | |
| p | 0.0036 | 0.0018 | 0.0008 | 0.1737 | |
| tMED | -0.3455 | 0.1520 | 0.2337 | 0.1440 | |
| p | 0.0528 | 0.4063 | 0.1979 | 0.4318 | |
| MCD | 0.3434 | -0.3078 | -0.2563 | -0.2097 | |
| p | 0.0543 | 0.0865 | 0.1568 | 0.2493 | |
aITA: MTE= media estatal de tiempo de espera; %UTE= porcentaje estatal de utilizadores con tiempo de espera menor a 30 min o 1 h; %PBMB= porcentaje estatal de utilizadores que percibieron la calidad de la atención como “buena” o “muy buena”.
bIPDSS: Imarg: índice de marginación estatal; PIBpc: PIB per cápita estatal; tUAP: tasa estatal de UAP (por 100 mil habitantes sin seguridad social); tMED: tasa estatal de médicos (por mil habitantes sin seguridad social); MCD: media estatal de consultas diarias por consultorio
cSe muestra con negritas las correlaciones que resultaron estadísticamente significativas con p ≤ 0.05 y adicionalmente en cursiva las correlaciones significativas con 0.05 ≤ p ≤ 0.1
Fuente: Elaboración propia con base en datos provenientes de INSP, 2014; INEGI, 2010 y Secretaría de Salud, 2012.
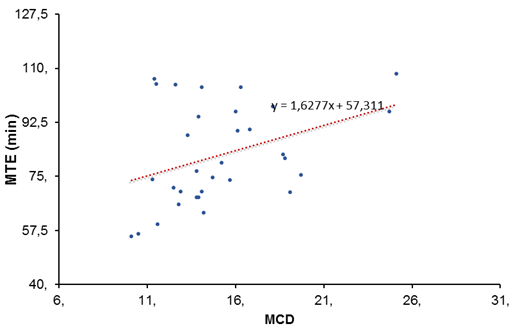
La tUAP estuvo correlacionada significativamente (p<0.05) con el MTE, el %UTE<30min y el %UTE<1h, por lo que puede ser un factor protector para el tiempo de espera. Finalmente, la MCD estuvo correlacionada con el MTE y con el %UTE<30min, mostrando ser un factor de riesgo para el tiempo de espera.
Los resultados del cálculo de índices de efecto (o coeficientes de regresión) cuando se encontraron correlaciones estadísticamente significativas se muestran en la Tabla 5 y gráficamente en las Figuras 3, 4 y 5. Interpretando los resultados obtenidos, si la tUAP se incrementa en una unidad, la MTE disminuye 0.82 min; el %UTE<30min se incrementa en 0.41 % y el %UTE<1h se incrementa en 0.44 %. Asimismo, si la tMED, se incrementa en 1 unidad, la MTE disminuye 27.91 min. Finalmente, si la MCD se incrementa en 1 unidad, la MTE se incrementa en 1.63 min y el %UTE<30min disminuye un 0.83%.
Tabla 5 Índices de efecto calculados para correlaciones significativas entre ITA e IPDSSa,b,c (México, 2012)
| Indicadores de trato adecuado (ITA) | ||||||
| MTE (min) | %UTE<30min | %UTE<1 h | %PBMB | |||
| Indicadores proxy de determinantes sociales de la salud (IPDSS) | tUAP | -0.82 | 0.41 | 0.44 | --- | |
| p | 0.003 | 0.002 | 0.001 | --- | ||
| tMED | -27.91 | --- | --- | --- | ||
| p | 0.054 | --- | --- | --- | ||
| MCD | 1.63 | -0.83 | --- | --- | ||
| p | 0.038 | 0.024 | --- | --- | ||
aITA: MTE= media estatal de tiempo de espera; %UTE= porcentaje estatal de utilizadores con tiempo de espera menor a 30 min o 1 h; %PBMB= porcentaje estatal de utilizadores que percibieron la calidad de la atención como “buena” o “muy buena”.
bIPDSS: Imarg: índice de marginación estatal; PIBpc: PIB per cápita estatal; tUAP: tasa estatal de UAP (por 100 mil habitantes sin seguridad social); tMED: tasa estatal de médicos (por mil habitantes sin seguridad social); MCD: media estatal de consultas diarias por consultorio
cSe muestra con negritas las correlaciones que resultaron estadísticamente significativas con p ≤ 0.05 y además en cursiva las correlaciones significativas con 0.05 ≤ p ≤ 0.1
Fuente: Elaboración propia en base a datos provenientes de: INSP, 2014 y Secretaría de Salud, 2012.
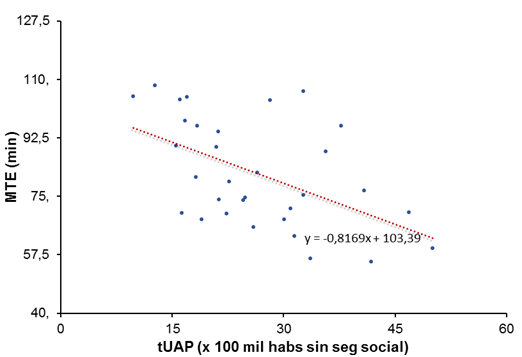
Fuente: Elaboración propia en base a datos provenientes de: INSP, 2014 y Secretaría de Salud, 2012.
Figura 3 Asociación entre el tiempo de espera y la tasa de unidades de atención primaria (tUAP) en las entidades federativas de México en 2012.
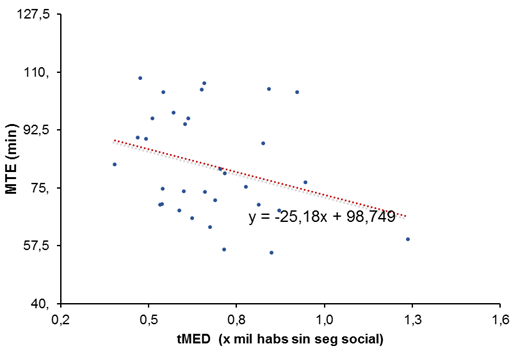
Fuente: Elaboración propia en base a datos provenientes de: INSP, 2014 y Secretaría de Salud, 2012.
Figura 4 Asociación entre el tiempo de espera y la tasa estatal de médicas y médicos de las UAP de las entidades federativas de México en 2012.
Discusión
El trabajo realizado permitió una aproximación preliminar al análisis de desigualdades relacionadas con el trato adecuado con que se ofrecen servicios de atención primaria a población sin seguridad social en México (sistema de prestación de servicios de la Secretaría de Salud). Se logró identificar y cuantificar las desigualdades en el tiempo de espera y las percepciones de calidad de la atención reportados por las personas usuarias de las UAP a través del planteamiento de algunos ITA y el cálculo de algunos indicadores de desigualdad sugeridos en la literatura.
Cabe destacar que, como en otros países con sistemas de salud públicos descentralizados, a pesar de la importancia del monitoreo del desempeño de los servicios de salud en diferentes entidades geopolíticas (o entidades federativas), en México existen pocos estudios que analicen la accesibilidad, uso, trato adecuado y calidad en la provisión de servicios en las UAP desde un abordaje de análisis ecológico, ya que la mayoría lo hacen desde un abordaje de microdatos, principalmente basados en modelos multivariados, analizando diversos determinantes o factores involucrados (Reyes-Morales et al., 2013; Bautista-Arredondo et al., 2014; Leyva-Flores et al., 2013; Leyva-Flores, Servan-Mori, Infante-Xibille, Pelcastre-Villafuerte y Gonzalez, 2014). Dentro de las publicaciones que se basan en abordajes ecológicos, se han enfocado en la análisis y evaluación de resultados en finales salud, utilizando aproximaciones de cobertura efectiva, acceso efectivo o carga de la enfermedad utilizando diversas fuentes (Lozano et al, 2007; Gutiérrez, García-Saisó, Fajardo-Dolci y Hernández-Ávila M, 2014; Gómez-Dantés et al., 2016).
De forma más específica, en el estudio del desempeño de los servicios de salud, en particular los ofertados a población sin seguridad social por la Secretaría de Salud, las publicaciones más cercanas metodológicamente a este trabajo pertenecen a esta misma institución (Secretaría de Salud, 2009, 2013). En estos trabajos se describió la infraestructura de los servicios; sin embargo, se realiza un análisis descriptivo de las variables, quedando por hacer un abordaje analítico para estudiar el efecto de factores externos que pudieran estar relacionados con los resultados reportados.
En este trabajo se lograron identificar asociaciones estadísticamente significativas entre ITA e IPDSS. Destacó el hallazgo de que no se identificaron asociaciones de los ITA estudiados con los IPDSS relacionados con el desarrollo económico de las entidades federativas (PIBpc, marginalidad), lo cual puede ser debido a que las variables en estudio son poco sensibles a estos factores (principalmente desde al abordaje ecológico utilizado que implicó una agrupación de datos), en comparación con otras variables que se han estudiado utilizando la Ensanut, como la utilización de servicios (que sí se ha encontrado estar influenciada por factores sociales y económicos, incluyendo el pertenecer a grupos indígenas) (Bautista-Arredondo et al., 2014; Leyva-Flores et al., 2013, 2014).
Sin embargo, a pesar de que los coeficientes de correlación y las magnitudes de efecto que se encontraron en este estudio fueron relativamente bajos, sí lograron identificarse diversos factores estructurales del sistema que están asociados con ITA, como la tasa de unidades de atención primaria (indicador de infraestructura física con que cuentan los servicios estatales de salud); la tasa de médicas y médicos (indicador de disponibilidad de recursos humanos con que se cuenta), y la media estatal de consultas diarias (que representa la saturación del sistema por demanda de servicios).
En este sentido, cabe destacar que en el contexto de la descentralización del sistema de provisión de servicios de salud para población sin seguridad social (desde 1985), y a pesar de la operación de la política Sistema de Protección Social en Salud (“Seguro Popular”) (que promueve desde el 2003 el aseguramiento de esta población a través de la prestación de servicios por la Secretaría de Salud, así como la protección financiera contra gastos catastróficos y/o empobrecedores, además de promover la mejora de la infraestructura física de los sistemas de provisión de servicios). Los resultados de este trabajo mostraron que sigue siendo necesaria la mejora de la disposición de infraestructura con que cuentan los servicios estatales de salud o bien la implementación de mecanismos que promuevan mejor equidad en el acceso, utilización y calidad en la provisión de servicios de salud para población sin seguridad social.
Una de las principales limitaciones del estudio fue su diseño transversal y que solo tomó la información disponible en la ENSANUT 2012 en cuanto a los componentes o las dimensiones relacionados con el trato adecuado analizados en esta encuesta; faltan por estudiar otros componentes del trato adecuado como el respeto a la confidencialidad de las personas usuarias, y el involucramiento del paciente en su tratamiento para la toma de decisiones. Abordajes similares a este trabajo podrían utilizarse para evaluar y estudiar desigualdades en accesibilidad, utilización de servicios y calidad técnica, así como incluir otros IPDSS como factores externos y extender el análisis a otras instituciones de salud públicas.
Conclusiones
Se identifica la continua necesidad de análisis del desempeño de servicios de salud en sistemas de salud fragmentados y descentralizados, como el de México, a través de estudios ecológicos. Este tipo de trabajos permite analizar la información con mayor énfasis en entidades geopolíticas particulares con diferentes contextos sociales, económicos y culturales.
En este sentido, en este estudio se observó que, en el contexto del sistema de salud descentralizado de México, persisten desigualdades en la prestación de servicios de salud públicos entre las entidades federativas en cuando a la disposición de servicios de salud (en este caso, unidades de atención primaria), de profesionales sanitarios (médicas y médicos) y las características de la atención (consultas diarias, tiempos de espera y calidad de atención interpersonal).
Estas observaciones muestran que es necesario fortalecer la gobernanza y rectoría del sistema de salud en México, con fines de mejorar la equidad en la disposición de recursos de infraestructura y recursos humanos en las diferentes entidades federativas de México. Estas acciones buscan promover una mejor accesibilidad, utilización y calidad técnica e interpersonal en la prestación de servicios a las personas usuarias y/o pacientes.