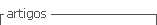Paciente masculino de 26 años. Con antecedente de “arritmia cardiaca” en control desde los 15 años. En tratamiento con verapamilo 80 mg cada 8 horas. Refiere episodios de palpitaciones frecuentes, de minutos a horas de duración, con inicio y final súbito. Asocia dolor torácico y disnea durante las crisis. Usualmente se logra cardiovertir farmacológicamente con verapamilo intravenoso. En ocasiones no se ha logrado revertir con fármacos, por lo que ha requerido cardioversión eléctrica. Ecocardiograma: FEVI 60%. Corazón estructuralmente normal.
El trazado mostrado corresponde a:
 A) Taquicardia ventricular idiopática.
A) Taquicardia ventricular idiopática.
 B) Taquicardia ortodrómica conducida con aberrancia de BRDHH.
B) Taquicardia ortodrómica conducida con aberrancia de BRDHH.
 C) Taquicardia Ventricular Polimórfica Catecolaminérgica (Taquicardia bidireccional).
C) Taquicardia Ventricular Polimórfica Catecolaminérgica (Taquicardia bidireccional).
 D) Taquicardia sinusal con alternancia eléctrica del QRS en paciente con derrame pericárdico.
D) Taquicardia sinusal con alternancia eléctrica del QRS en paciente con derrame pericárdico.
 E) Flutter Auricular con conducción 2:1 por una vía accesoria (preexcitada).
E) Flutter Auricular con conducción 2:1 por una vía accesoria (preexcitada).
Respuesta
b) Taquicardia ortodrómica conducida con aberrancia de BRDHH Se trata de un paciente joven, sin antecedente de cardiopatía estructural, con taquicardia de RR regular y complejos QRS anchos (> 120 ms) con morfología de BRDHH.
Al tratarse de una taquicardia de complejos anchos, se debe hacer diagnóstico diferencial principalmente entre taquicardia ventricular (80% de los casos) o taquicardia supraventricular conducida con aberrancia (15% de los casos). Otras causas menos frecuentes de taquicardias de QRS ancho pueden ser la taquicardia antidrómica, taquicardia auricular conducida de forma anterógrada por una vía accesoria (preexcitada) o taquicardias asociadas a trastornos inespecíficos de la conducción intraventricular causada por fármacos o trastornos electrolíticos.
Para hacer el diagnóstico diferencial, podemos ayudarnos de varios datos que se obtienen de la historia clínica, el electrocardiograma basal del paciente y el electrocardiograma durante la taquicardia.
El antecedente de corazón estructuralmente normal inclina la balanza hacia una taquicardia supraventricular conducida con aberrancia, aunque no excluye la posibilidad de una taquicardia ventricular.
La respuesta al tratamiento con verapamilo, sugiere que puede tratarse de una taquicardia cuyo mecanismo implica una reentrada que depende del nodo AV como parte del circuito, como sería el caso en una taquicardia ortodrómica o antidrómica, sin embargo, tampoco excluye la posibilidad de una taquicardia ventricular (TV), ya que algunas taquicardias ventriculares idiopáticas responden a calcioantagonistas.
En el electrocardiograma de la taquicardia podemos ver varias características que sugieren una taquicardia supraventricular conducida con aberrancia de BRDHH. Existen múltiples criterios y algoritmos para realizar el diagnóstico diferencial entre TV y taquicardia supraventricular, sin embargo nos limitaremos a mencionar únicamente algunos de los que se pueden analizar en este electrocardiograma.
No se observa disociación auriculo-ventricular (la relación AV es 1:1): en la segunda porción de todos los complejos QRS, se observa una muesca que impresiona ser una onda P conducida retrógradamente, aproximadamente a 70 ms del inicio del QRS, lo cual sugiere que se trata de una taquicardia con RP<PR.
No se observan latidos de captura, ni latidos de fusión, lo cual también va en contra de la posibilidad de una TV.
Otros criterios que se pueden observar en contra del diagnóstico de TV, es un intervalo QRS < 140 ms (en contexto de morfología del BRDHH) e intervalo RS < 100 ms, así como la morfología del QRS en precordiales típica de BRDHH, con patrón rR’ en V1 y relación R:S > 1 en V6.
Un hallazgo llamativo en el electrocardiograma de esta taquicardia es la alternancia eléctrica del QRS, que se manifiesta como variaciones de la amplitud del QRS > 1 mm entre un latido y el siguiente, durante una taquicardia con RR regular. Este fenómeno se puede observar con alguna frecuencia en las taquicardias ortodrómicas, sin embargo no es diagnóstico de un mecanismo de taquicardia en específico y suele estar más en relación con la velocidad de la taquicardia. Se puede observar variaciones en la amplitud del QRS entre un latido y otro también en pacientes con derrame pericárdico significativo, intoxicación por digitálicos o en TV polimórfica catecolaminérgica (TV bidireccional).
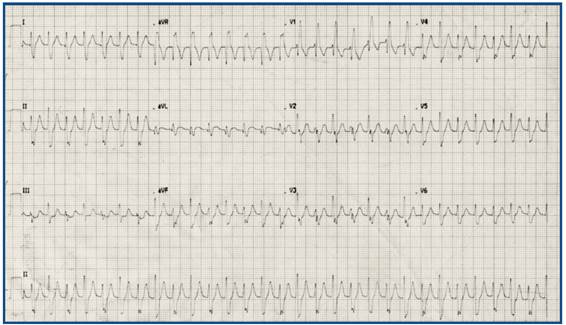
Una herramienta de gran importancia en el diagnóstico diferencial de las taquicardias de QRS ancho, es el electrocardiograma basal del paciente (Figura 2). En este caso, se puede observar que el ritmo de base del paciente es sinusal, con ausencia de onda delta y el QRS tiene morfología de BRDHH muy similar a la registrada durante el electrocardiograma de la taquicardia, lo cual viene a reforzar el diagnóstico de una taquicardia supraventricular conducida con aberrancia de BRDHH.
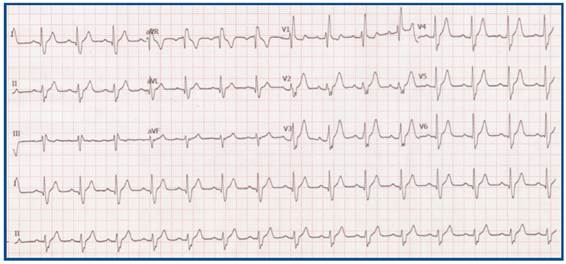
Al paciente se le realizó un estudio electrofisiológico, en el cual se logró inducir la taquicardia clínica y se confirmó el diagnóstico de taquicardia ortodrómica, dependiente de una vía accesoria oculta lateral izquierda. Durante estimulación programada desde el ventrículo izquierdo, se puede observar la activación excéntrica del catéter ubicado en seno coronario, que confirma la conducción retrógrada a través de la vía accesoria. Tras la aplicación de radiofrecuencia, se observa disociación de la conducción ventriculo-auricular que demuestra el bloqueo de conducción a través de la vía accesoria (Figura 3). El procedimiento fue curativo para la taquicardia ortodrómica y tras 1 año de seguimiento del paciente, no ha vuelto a tener episodios de taquicardia.