Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Costarricense de Cardiología
versión impresa ISSN 1409-4142
Rev. costarric. cardiol vol.4 no.2 San José ago. 2002
Introducción
La enfermedad cardiaca constituye un porcentaje elevado de morbi-mortalidad en la población actual. En Estados Unidos uno de tres hombres desarrollará algún problema cardiaco antes de los 60 años, en mujeres es una de diez (1) La enfermedad cardiaca comparada con otros problemas diagnósticos es la principal causa de muerte, hospitalización, pensiones laborales y es la segunda causa de incapacidades (2). En Costa Rica las enfermedades cardiovasculares son la primera causa de muerte (3).
En los últimos años se han logrado grandes avances tecnológicos y desarrollado nuevas drogas, que han intentado en la mayoría de los casos mejorar el pronóstico de la enfermedad cardiaca. Pero a pesar de estos nuevos avances, muchos pacientes llegan a una fase terminal sin un manejo integral.
Cuando la terapia curativa no es eficaz y el transplante cardiaco no es una opción en etapas avanzadas de la enfermedad cardiaca, el cuidado paliativo puede jugar un papel muy importante para mejorar la calidad de vida del paciente. Ejemplos de patologías terminales son la insuficiencia cardiaca refractaria, arritmias malignas y angina refractaria de pecho. En este tipo de patología el paciente desarrollará además de su sintomatología cardiaca de fondo, gran compromiso de su estado emocional que repercutirá en el núcleo familiar. A su vez el núcleo familiar afectado manifestará actitudes que pueden aumentar la ansiedad y depresión del paciente. Este círculo vicioso no se detendrá a menos que el paciente se maneje en forma integral, donde involucro un equipo interdisciplinario formado por el médico tratante, psicólogo y personal de enfermería.
Cuidados paliativos
La ciencia paliativa se origina en Inglaterra con la creación del Hospicio de San Cristóbal en Londres por Cecily Saunders en 1967 (4) Reconociendo las necesidades de los pacientes sin esperanza curativa en los hospitales.
La organización mundial de la salud OMS define el cuidado paliativo como: "El cuidado activo total de los pacientes cuya enfermedad no responde a los tratamientos curativos. Control de dolor y otros síntomas tanto como las repercusiones sociales y espirituales de estos. El fin del cuidado paliativo es otorgar la mejor calidad de vida a los pacientes y sus familias" (5)
Los componentes esenciales del cuidado paliativo (4) se centran en el control de síntomas, comunicación efectiva con los pacientes, rehabilitación buscando al máximo la independencia del paciente. Mantener continuidad en los tratamientos y que estos logren ser efectivos en la medida de lo posible. Cuidado terminal, cuando este sea necesario. Soporte a la familia en periodo de luto. Educación continua a los profesionales de la salud e investigación.
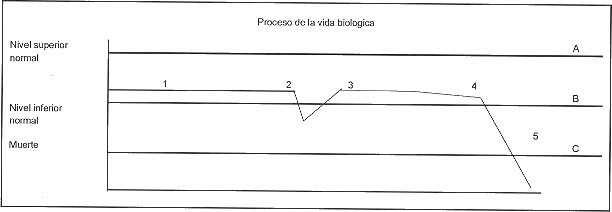
La medicina curativa trata de influir en la prevención de enfermedades y en su curación o alivio cuando estas se presentan (Figura 1). Los procesos biológicos de vida se han logrado alargar en el tiempo gracias a los avances de la medicina moderna pero sin que esto signifique mejoría en la calidad de vida del paciente.
El cuidado paliativo toma un papel esencial cuando la medicina terapéutica no puede hacer nada por un paciente enfermo (Figura 1), dicho de otra forma, la medicina paliativa toma el primer lugar cuando la línea de la vida se agota en un lapso determinado de tiempo.
La enfermedad cardiaca terminal es un buen ejemplo de un estado en el cual la vida se agota en el tiempo, y lo más que puede hacerse es aliviar a ese paciente de un sufrimiento constante, mejorando su calidad de vida y apoyando a la familia.
Calidad de vida
Los médicos a menudo abordan la atención en salud con un enfoque distinto a como lo espera el paciente. Con gran frecuencia lo que interesa y motiva al Profesional en Ciencias de la Salud es aumentar los conocimientos y técnicas en el área a tratar, mejorar el diagnóstico y el tratamiento de las enfermedades, disminuir la morbi-mortalidad y aunar en el conocimiento de la fisiopatología (7).
Estas preocupaciones son importantes en lo que concierne al tratamiento de la enfermedad y contribuyen a la mejoría de los pacientes. Sin embargo, con frecuencia, el médico no toma en cuenta la capacidad física del paciente, el grado de síntomas que presenta, la forma individual de vivir, la capacidad y productividad, la relación con la familia y el estado emocional (8). No hay preocupación adecuada acerca de la calidad de vida del paciente (9), factor importante en el manejo de una enfermedad crónica de pronóstico reservado.
Las consecuencias sociales de este enfoque son profundas, la incapacidad y la muerte en un estado terminal son inevitables, el tratamiento curativo en pacientes sin ninguna reserva funcional resulta inútil (9). Debido a que la enfermedad cardiaca terminal es un estado de incapacidad que atenta con la calidad de vida, los Profesionales en Ciencias la Salud y Sociales que entran en contacto diario, con dichos pacientes deben tener en cuenta el manejo integral del padecimiento, tal como lo ofrece la opción paliativa cuyo objetivo primordial es la mejoría de la calidad de vida con la constante valoración de la funcionalidad del paciente (4).
Enfermedad Cardiaca
En Estados Unidos 2 millones de personas están afectadas con insuficiencia cardiaca congestivo refractaria (ICCR) y 250.000 casos nuevos son diagnosticados al año (8). La incidencia aumenta con la edad, factor a considerar con una población geriátrica en crecimiento como sucede en Costa Rica (11). El síndrome de ICCR se ha convertido en uno de los principales diagnósticos médicos de egreso en mayores de 65 años de edad (8), algunos de ellos podrían ser candidatos al transplante cardiaco pero uno de los criterios es que sea menor de 60 años (12). El grupo de pacientes excluido debe ser candidato a un manejo paliativo adecuado.
Estadísticamente el síndrome de ICCR es un estado terminal de muchas enfermedades cardiacas sin muerte súbita. Representa el consumo total de la reserva cardiaca y el agotamiento de los mecanismos compensatorios del músculo cardiaco. Es una condición debilitante que amenaza con la calidad de vida del paciente. La principal causa es la enfermedad cardiaca hipertensiva que precede la insuficiencia en el 75% de los casos, seguida por enfermedad coronaria usualmente acompañada de hipertensión, precede en el 39% de los casos (13). Se considera como factor de mal pronóstico la presencia de arritmias ventriculares (14). Las arritmias forman parte del 50% de muerte súbita por causa cardiaca (12). La frecuencia exacta de las arritmias malignas primarias no esta documentada (12). La supervivencia en pacientes con ICCR es en hombres de aproximadamente 1.7 años y en mujeres es de 3.2 años (15). La mortalidad es superior a las formas agresivas de cáncer con un 60% de mortalidad anual (16). A este grupo estadístico no se le prepara adecuadamente para afrontar el deterioro de la vida ni el final de la misma. Así como la familia afronta la pérdida progresiva del paciente sin tener la orientación adecuada.
Otro estado, es la enfermedad coronaria avanzada que es la principal causa de discapacidad prematura permanente en Estados Unidos y corresponde a un 19% de pensiones laborales de la Administración de Seguridad Social (17). La manifestación principal en mujeres es la angina, en el caso de los hombres es el infarto, la angina en los hombres es una secuela del infarto (18). Se estima que aproximadamente 6 millones de norteamericanos padecen angina de pecho (18) de estos 1.3 millones son admitidos con angina inestable (20) de los cuales 8.8% van a progresar a una angina refractaria de pecho (21), que representa una condición cardiaca terminal.
Conclusiones
Lo expuesto anteriormente pone en evidencia que el síndrome de insuficiencia cardiaca congestivo refractaria y la enfermedad coronaria avanzada son estados terminales que requieren manejo paliativo.
El paciente cardiópata en la fase terminal debe ser manejado en la casa con el apoyo de la familia rodeado de su ambiente natural y con el soporte de un equipo interdisciplinario.
Es necesario desarrollar políticas nacionales que establezcan programas de educación con un enfoque holístico a la familia y a los profesionales en Ciencias de la Salud y Sociales sobre el tratamiento y manejo de la fase terminal del cardiópata. Así también la cardiología debe considerar entre sus subespecialidades la rama de la cardiología paliativa, como una novedosa opción.
Referencias
1. Gordon T. Kannel W.B. 1971. Premature mortality from Coronary Heart Disease: The Framingham Study. JAMA, 215: 1617. [ Links ]
2. National Heart, Lung and Blood institute. 1982. "Tenth Report of the Director, National Heart, Lung and Blood Instituto " vol. 2, October. "Heart and Vascular Diseases, 2. Magnitude of the problem" [ Links ]
3. Fuchs JR. 1997. Epidemiology of hypertension in Costa Rica. Xil scientific meeting of hypertension. WHL yearbook; 22. Ref. de a OMS Falion M. O'Neil B. 1998. Principies of palliative care and pain control. En BMJ books (Ed.) ABC of palliative care. Londres: BMJ book. [ Links ]
5. WHO Expert Committee Report. 1990. Cancer pain relief and Palliative Care. En: Technical report series # 804. World Health Organization, Geneva.
6. Twycross R. 1995. General Topics. En Radcliffe médical press (Ed.) Introducing Palliative Care. Londres. [ Links ]
7.Cuff L. 1981. Chronic disease, function and the quality of care. (Editorial) Journal of chronic diseases. 34: 299-306.
8. Rogers D. 1974. The doctor himself must become the treatment. 1 Ed. Pharos, Seattie EEUU. [ Links ]
9. Fries J. 1980. Aging, natural death and the compression of morbility. New England Journal of Medicine. 303: 30-135. [ Links ]
10. Kannel WB. 1989. Epidemiological aspects of Heart failure. Cardiology Clinics. 7:1-9. [ Links ]
11. Zeledon M. 2002. Situación preocupante para el país (editorial). Revista Medica de Costa Rica y Centroamérica. Número 558. [ Links ]
12. Carrier M, Emery R, Riley J. et. al. 1986. Cardiac transpiantation in patients over 50 years of age. Journal of the American College of Cardiology. 8:285-288. [ Links ]
13. Kannel WB, Castelli WP, McNamara PM, et. al. 1972. The natural history of congestivo heart failure: The Framingham study. New England Journal of Medicine. 287:781. [ Links ]
14. Bigger JT. 1987. Why patients with cardiac failure die? Arrhythmias and sudden cardiac death. Circulation (suppl IV) IV:28. [ Links ]
15. National Center for Health Statitics. 1983. "Monthly Vital Statistics Report". Vol. 13, Num. 13. [ Links ]
16. O'Brien T. Weish J. Dunn F. 1998. Non malignant conditions. En BMJ books (Ed.) ABC of palliative care. Londres BMJ book. [ Links ]
17. U.S Department of Health and Human Services, Social Security Administration. 1983. :"Characteristics of Social Security Disability lnsurance Beneficiaries". SSA Publishing 13-11947. [ Links ]
18. Kannel W. The natural history of miocardial infarction: The framingham study. American Journal of Cardiology. 1973; 32:1. [ Links ]
19. Gersh B. et.al. Chronic Coronary Artery Disease. En: Braunwald (editor). Heart Disease: A textbook of cardiovascular medicine (6th ed.), Philadeiphia: W.B. Saunders Company, 2001:1272.
20. Cannon C., Braunwald E. Unstable Angina. En: Braunwald (editor) Heart Disease: A textbook of Cardiovascular Medicine (6th ed), Phiiadelphia: W.B. Saunders Company, 2001:1232.
21. Grambow D. Topol E. 1992. Effect of maximal médical therapy on refractoriness of unstable angina pectoris. American Journal of Cardiology. 70:577-581. [ Links ]
* Director
Centro Nacional de Control de Dolor y Cuidados Paliativos CCSS. Correo electrónico: isaiassalas@racsa.co.cr
** Bachiller en Ciencias de la Salud, Universidad Autónoma de Centroamérica, (U.A.CA.). Correo electrónico: Dermeter@yahoo.com














