Introducción
El estesioneuroblastoma (ENB), llamado también neuroblastoma olfatorio, es una tumoración maligna muy poco frecuente dentro de la diversidad de patología tumoral en la región de cabeza y cuello. Descrito en 1924 por Berger y colegas, donde se le denominó inicialmente estesioneuroepitelioma olfatorio1. Su incidencia reportada varía entre 0.3% de las malignidades del tracto aerodigestivo superior2, y 3-6% de los tumores de la cavidad nasal y senos paranasales2, con aproximadamente 1,400 casos descritos en la literatura.3
Se postula que se origina del neuroepitelio olfatorio en la porción superior de la cavidad nasal en la porción anterior de la base del cráneo4. Presenta una actividad biológica variable, que oscila entre una tumoración de crecimiento lento y asintomático con sobrevida de más de 20 años, hasta una neoplasia altamente agresiva, con gran potencial metastásico y una pobre sobrevida limitada incluso a meses5.
Caso clínico
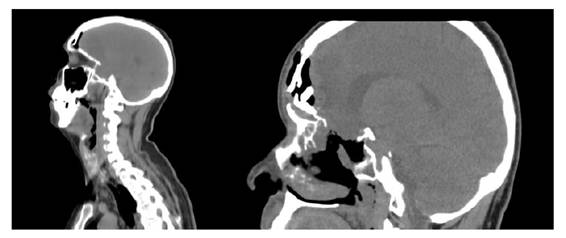
Paciente masculino de 46 años de edad, conocido sano, quien consulta por pérdida de la agudeza visual del ojo derecho. Al examen físico inicial, sin hallazgos patológicos. Se envían estudios de gabinete, donde se documenta en estudio de resonancia magnética (RM) el 20 de mayo 2016: masa de límites de bien definidos, que capta ávidamente el medio de contraste, caudalmente invadiendo la totalidad de la cavidad nasal y todos los senos paranasales, hasta erosionar el aspecto anterior del clivus. Cranealmente, la lesión destruía el piso de la fosa craneal anterior, causando desplazamiento superior del mismo, comprimiendo el aspecto lateral de los lóbulos frontales.
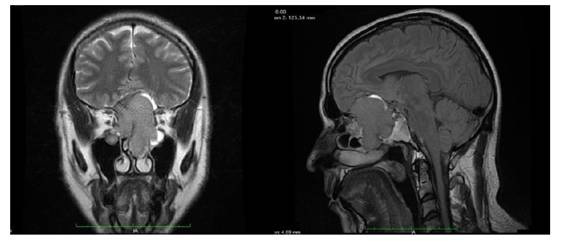
Figura 1 Resonancia magnética al momento del diagnóstico: corte coronal en secuencia T2, corte sagital en secuencia T1, respectivamente.
Se planteó cirugía en dos fases: un primer tiempo endoscópico, para hacer la resección de todo el componente que invadía senos paranasales, fosa nasal, así como la base de cráneo anterior. El segundo tiempo quirúrgico consistó en craneotomía transbasal con el objetivo de lograr la resección de la porción intracraneal. Presentó como complicaciones neumoencéfalo a tensión que requirió trepanotomía bilateral de emergencia, y fístula de líquido cefalorraquídeo.
El paciente recibió tratamiento adyuvante con radioterapia 40 sesiones a dosis de 60Gys que concluyó en el año 2017.
Se ha mantenido en control en el servicio de Otorrinolaringología del Hospital México. Para el seguimiento se han realizado, además de examen físico minucioso con control endoscópico, control radiológico con TAC, RM y PET. El último PET se realizó el 16 de octubre del 2018 el cual no evidencia captación ni lesiones, y se observa disminución casi completa de masa tumoral en fosa anterior y hacia cavidad nasal.
Presentación clínica
Las lesiones malignas sinonasales no son comunes y son difíciles de distinguir de sus contrapartes benignas, haciendo que su diagnóstico sea desafiante. Estas similitudes entre lesiones benignas y malignas en la presentación inicial pueden llevar a un retraso significativo en el diagnóstico de malignidad.
La presentación más frecuente es la obstrucción nasal unilateral seguida de epistaxis, sin embargo no existen síntomas clásicos que específicamente orienten al diagnóstico de esta patología. Los pacientes a menudo no son examinados hasta que presentan obstrucción nasal, y pueden presentar una gran variedad de síntomas en relación con el tamaño y la diseminación del tumor, como cefalea, epífora, proptosis, anosmia y cambios visuales, edema cervical.4
El promedio entre la aparición de los primeros síntomas y el diagnóstico es en promedio, de 6 meses; sin embargo, la media del tiempo entre el inicio de los síntomas hasta el diagnóstico por imagen radiográfica fue de hasta 23,1 meses en un estudio.6
Síntomas tales como cefalea, náuseas y vómitos son frecuentemente indicativos de compromiso dural o intracraneal 4,7. Rara vez se presentarán con síntomas de lóbulo frontal, como convulsiones o síntomas de secreción inapropiada de hormona antidiurética4. En los casos de enfermedad metastásica a sistema nervioso central, que representan de un 20-30% de los casos, el tumor invade a través de la lámina cribiforme, adentrándose en la porción anterior de la base del cráneo. Una vez dentro del sistema nervioso central, el estesioneuroblastoma hace metástasis ya sea al parénquima cerebral o bien a leptomeninges6.
Clásicamente se ha descrito una distribución por edad de carácter bimodal con picos en la segunda y sexta década de vida8, sin embargo, algunos metaanálisis apoyan también una distribución unimodal, con una edad media de presentación de los 45-56 años de edad.4 En cuanto a distribución por género, se ha encontrado que afecta a ambos con una frecuencia similar.5 Asimismo, es claro que no existen factores de riesgo geográficos, ambientales o de estilo de vida que estén asociados con el tumor.9
Diagnóstico
La anamnesis del paciente podría arrojar la sospecha de que se trate de un masa a nivel de fosa nasal, el examen físico completo relizando no sólo rinoscopía anterior, exploración de orofaringe, otoscopía y exploración de pares craneales es imprescindible, así como la realización de endoscopía nasal, que permite explorar más allá que la rinoscopía y constituye un instrumento fundamental en la caracterización de la lesión y en valorar la extensión de la misma.
La endoscopia nasal rígida en ocasiones muestra una masa pedunculada gris rojiza con una superficie lisa que sangra fácilmente con la manipulación. Un tumor que se origina en la bóveda nasal, medial a la unión del cornete medio en el surco olfatorio, sugiere un ENB. La extensión de una neoplasia hacia el seno maxilar o hacia la órbita desde la base craneal anterior puede ser evidente. Posteriormente, se puede detectar la afectación de la trompa de Eustaquio o la nasofaringe, lo que indica que la afectación de la arteria carótida interna es una posibilidad. Dada la importante vascularización de los ENB, la biopsia se realiza típicamente en la sala de operaciones para controlar una posible hemorragia. Además, la proximidad del tumor a la órbita y la fosa craneal anterior justifican la obtención de imágenes antes de la biopsia endoscópica.4
La TAC es un estudio útil para identificar la lesión, pero de manera más importante, representar posible erosión ósea de la lámina cribiforme, órbita y senos paranasales. Lo usual es encontrar una masa homogénea con áreas necróticas que no captan el medio de contraste.10,11
La RM por su parte es de utilidad para identificar la extensión de la masa a tejudos blandos.10,11 Es necesario obtener ambos estudios previo a cualquier intervención quirúrgica, debido a que los estesioneuroblastomas suelen involucrar tejidos blandos que no pueden ser identificados adecuadamente en una tomografía. Asimismo, las imágenes de resonancia con contraste pueden ayudar a diferenciar el tumor de secreciones obstructivas en los senos paranasales, determinar la invasión meníngea y extradural, e identificar del compromiso perineural.12 El ENB se caracteriza por ser hipointenso en relación con la materia gris en secuencia T1, e isointenso o hiperintenso en secuencia T2.5
Uno de los hallazgos radiológicos más característicos consiste en una masa en forma de mancuerna que se extienden a lo largo de la lámina cribiforme10. Otro hallazgo característico es la presencia de quistes tumorales en la interfase tumoral cerebral13.
La tomografía por emisión de positrones (PET, por sus siglas en inglés), no se recomienda de rutina para el estadiaje, pero puede utilizarse para complementar, y constituye un instrumento útil en el seguimiento de los pacientes.8
El gold standard para el diagnóstico es la biopsia que demuestra lesión con las caractertísticas histopatológicas previamente descritas, aunado a estudios de inmunohistoquímica. Se recomienda la citología por aspiración con aguja fina en ganglios linfáticos en cuello, para descartar invasión ganglionar.8
Patología
Desde sus primeras descripciones, la histogénesis de esta neoplasia ha sido discutido. Esta controversia ha dado lugar a una variedad de nombres que incluyen estesioneuroblastoma, neuroepitelioma olfativo, neuroblastoma olfativo y otros. Se han sugerido varios orígenes anatómicos de estesioneuroblastoma, que incluyen las fibras simpáticas de la cavidad nasal anterior, las células neuroectodérmicas del ganglio esfenopalatino, la plácoda olfatoria y el órgano vomeronasal. No fue hasta Obert et al, que demostró que el tumor se originó a partir de la bóveda nasal superior y se concluyó que el tumor era de origen neuroectodérmico y más del epitelio olfativo.14
Entre los hallazgos característicos a la microscopía de luz, se encuentran células pequeñas, redondeadas con núcleos redondeados-ovalados de aspecto uniforme.8 Las células pueden además tener bordes citoplasmáticos indefinidos, y un estroma altamente vascularizado con la presencia de nidos celulares. Se han descrito dos tipos de formaciones tipo rosetas: rosetas de Homer-Wright o pseudorosetas, y rosetas de Flexner-Wintersteiner o rosetas verdaderas. Las primeras se encuentran en un 30-50% de los casos y se caracterizan por un estroma edematoso y neurofibrillar en el centro de un conglomerado de células; las segundas se ven hasta en un 5% de los casos y se distinguen por un arreglo anular con espacios similares a glándulas.4
Debido a su similaridad histológica con otros tumores de células pequeñas y redondas, el estesioneuroblastoma primario se confunde en ocasiones con otros tumores como rabdomiosarcoma, linfoma, meningioma extracraneal, adenoma pituitario, carcinoma neuroendocrino pobremente diferenciado y sarcoma de Ewing.2
La microscopía electrónica es confiable para visualizar los núcleos uniformes y redondeados, gránulos neurosecretores de un centro denso, procesos neuronales con microtúbulos y neurofilamentos, y en raras ocasiones, hasta sinapsis.8
Para definir el grado de diferenciación, se utiliza el sistema de Hyams, el cual se basa en características histológicas como la arquitectura celular, actividad mitótica, pleomorfismo nuclear, rosetas y/o pseudorosetas y el grado de necrosis; clasificando los tumores en grados del 1 al 4.4 Los tumores de bajo grado, que correspoden a un Hyams 1 a 2, muestran poca o nula actividad mitótica, mientras que los tumores de alto grado, siendo Hyams 3 a 4, tienen un alto índice mitótico.15
En cuanto a los estudios de inmunihistoquímica, el estesioneuroblastoma suele ser positivo por enolasa específica neuronal hasta en un 90% de las células, y sinaptofisina, cromogranina y proteína S-100 hasta en un 80%. Muestran negatividad para citoqueratina, vimentina, desmina, actina, proteína ácida fibrilar glial, UMB45 y leucocítica antígeno común.4,8,16
Estadiaje
Se han descrito dos principales sistemas de estadiaje para ENB, siendo el Kadish y el Dulguerov. La clasificación de Kadish, originalmente reportada en 1976 con la descripción de tres categorías, es la más comúnmente utilizada y se basa en la extensión tumoral anatómica.4,8Se define el grupo A para tumores limitados a la cavidad nasal, el grupo B para tumores con extensión a senos paranasales y el grupo C para tumores con extensión más allá de los senos paranasales y la cavidad nasal. Posteriormente, se planteó una modificación a la clasificación original, la cual incluye un grupo D para aquellos pacientes con metástasis distantes al momento del diagnóstico, con ello dando lugar a la clasificación modificada de Kadish.4
La clasificación de Dulgerov, que se basa en la clasificación TNM e incluye los datos radiológicos, es preferida por algunos oncólogos y cirujanos porque permite reconocer de manera temprana la extensión a la lámina cribiforme en el estadio T2, y además por permitir una diferenciación entre tumores intracraneales extradurales y aquellos con verdadero compromiso cerebral.12
Sin embargo, un análisis multivariable reciente no demostró mayor utilidad para evaluar el pronóstico con base en el estadiaje tumoral T, al igual que mostró que ambos sistemas de estadiaje representan pobremente el pronóstico del paciente en un plazo de 10 años.17
A continuación se muestran ambas clasificaciones en el cuadro 1.
El estadiaje clínico debe completarse con una evaluación por metástasis en aquellos casos que se presentan con enfermedad local avanzada o bien metástasis regional al momento del diagnóstico.4
Tratamiento
La falta de ensayos controlados aleatorios ha obstaculizado el establecimiento de un protocolo de tratamiento estándar para el tratamiento del estesioneuroblastoma. La práctica actual se basa en gran medida en estudios observacionales retrospectivos, que generalmente tienen un número limitado de pacientes debido a lo poco común de esta enfermedad.18
No obstante, los estudios observacionales generalmente indican que la cirugía combinada con radiación postoperatoria da como resultado una mayor supervivencia sin enfermedad y en general en comparación con cualquiera de las modalidades de tratamiento por sí sola.14
Manejo quirúrgico
Clásicamente, el tratamiento quirúrgico del estesioneuroblastoma ha involucrado la resección craneofacial anterior mediante una craneotomía bifrontal combinada y un abordaje transfacial para asegurar la extracción en bloque, incluida la sección anterior del cráneo. Sin embargo, sigue existiendo una elevada morbilidad postoperatoria del 35% y una mortalidad del 2 al 5%. Por lo tanto, se han descrito otros enfoques, incluido un abordaje transnasal y transfacial mediante una incisión de rinotomía lateral, con una morbilidad reducida y resultados comparables a la resección craneofacial anterior tradicional.14
Más recientemente, la expansión de las técnicas endonasales endoscópicas ha facilitado el tratamiento de las neoplasias malignas de la base del cráneo anterior mediante enfoques mínimamente invasivos, pero respetando los principios oncológicos. El enfoque endonasal endoscópico está ganando un mayor reconocimiento con resultados más favorables, mejores tasas de supervivencia y menos morbilidad que la cirugía abierta. Se realizó un estudio retrospectivo en Irlanda de 32 pacientes diagnosticados con EBN de 1994 al 2013, los datos fueron suministrados por el Registro Nacional Irlandés de Cancer, estos pacientes fueron manejados en el hospital de Beaumont. Entre otrasvariebles, en el estudio se comparó modalidades de tratamiento y se documentó que los resultados de supervivencia son mucho mejores en los casos tratados endoscópicamente en este estudio, sin embargo se trataba en su mayoría de tumores en estadío Kadish B o C. Castelnuovo et al. Examinaron el uso de técnicas endoscópicas en el tratamiento de ENB en una serie de 10 pacientes de diferentes estadios (Kadish A, 3; B, 5; C, 2), el seguimiento medio fue de 38 meses y no tuvieron pacientes con enfermedad recurrente. Una vez más, esta serie apoya la resección endoscópica como una técnica eficaz para el control de enfermedades. La extensión intracraneal y la proximidad a la placa cribriforme y al techo etmoidal requieren un enfoque combinado de transfacial y neuroquirúrgico.3
El objetivo final en la cirugía para estos tumores es la resección completa con márgenes oncolóigicos seguros, lo cual es crucial cuando se seleccionan pacientes para la resección con un abordaje endoscópico. Además, la cirugía endoscópica puede considerarse como un complemento de un abordaje abierto o para la reducción de paliativos en casos avanzados.4
Se realizó un estudio retrospectivo de 109 pacientes diagnosticados con EBN de 1962 al 2009 en la Cínica Mayo, Rochester, los acientes fueron tratados en este centro, para lesiones en estadíos C y D se realizó resección frontal craneofacial con el objetivo de garantizar márgenes negativos (up-front craniofacial resection). Para lesiones Kadish A y B se realizó un abordaje transnasal con o sin rinotomía lateral con el mismo objetivo de obtener márgenes negativos.15
Unger et al. han reportado una serie de pacientes tratados con resección puramente endoscópica y radiocirugía estereotáctica postoperatoria en el tumor residual y los márgenes con resultados hasta ahora aparentemente buenos. Se recomienda que los cirujanos opten por un abordaje que tenga la mayor probabilidad de márgenes negativos.15
Radioterapia
La radioterapia postoperatoria (PORT, por sus siglas en inglés) se utiliza de rutina debido a la naturaleza localmente infiltrativa de la enfermedad, además de la dificultad por definir márgenes en la resección de las lesiones, ésta se encuentra asociada con la supervivencia general más alta y presenta beneficios para los pacientes con enfermedad en estadio más alto y para aquellos que reciben quimioterapia.
Radioterapia adyuvante está indicada en tumores más allá es estadíos Kadish B, estadío Kadish ha se puede manejar solamente con resección quirúrgica.
La dosis del tratamiento varía entre los 50-60 Gy, no se utilizan esquemas con tratamiento a nivel cervical de rutina y en algunos casos de tumores avanzados podría utilizarse como tratamiento neoadyuvante.18
En un estudio restrospectivo realizado en Irlanda, se incluyeron 17 pacientes, de los cuales 3 pacientes estadío C fueron tratados con radioterapia con o sin cirugía o quimioterapia. La dosis de radiación se distribuyó desde 50 Gy hasta 66 Gy, excepto en un paciente que recibió 40 Gy antes de la operación. La terapia multimodal, incluida la radioterapia con una planificación precisa del tratamiento basada en la simulación de la TC, logró una excelente tasa de control local con una toxicidad aceptable y una supervivencia general razonable para los pacientes con ENB.3
Dulguerov y Calcaterra informaron una diferencia dramática en el estado libre de recurrencia entre los pacientes tratados con cirugía o radiación sola (14% y 40%, respectivamente, en comparación con el 92% para cirugía y radiación).15
Quimioterapia
El papel de la quimioterapia no está muy claro en entornos adyuvantes en tumores tempranos, pero en tumores localmente avanzados y metastásicos tiene un papel definitivo. Disminuye las posibilidades de fallo sistémico al actuar sobre la metastasis sistémica. En los entornos neoadyuvantes, disminuye el tamaño del tumor, disminuye los síntomas de compresión y ayuda a una eliminación más completa del tumor. Puede combinarse con RT en ajustes neoadyuvantes y adyuvantes para obtener mejores resultados.18
Los fármacos comunes utilizados son cisplatino, etopósido, adriamicina, vincristina y ciclofosfamida. La literatura inicial en apoyo de la CT neoadyuvante (NACT) proviene de la Universidad de Virginia, donde los pacientes en estadio Kadish C recibieron 2 ciclos de NACT con vincristina y ciclofosfamida con o sin doxorubicina, seguidos de una dosis de RT de 50 Gy, seguida de resección craneofacial. Actualmente en la mayoría de la literatura se reserva para casos de recaída en los que previamente se ha tratado al paciente con resección quirúrgica y radioterapia adyuvante, el papel de la quimioterapia como tratamiento complementario con la cirugía y la radiación aún no está claro.15
La quimioterapia se usó con mayor frecuencia en el entorno de neoadyuvante en nuestra cohorte, pero el impacto general de esta modalidad no está claro. En nuestra institución, los regímenes neoadyuvantes que incluyen cisplatino y etopósido se recomiendan para aquellos con enfermedad avanzada con invasión orbital o intracraniana. El tratamiento con platino combinado con radiación también se recomienda después de la operación para aquellos con alto riesgo de recurrencia local-regional . Chao et al informaron sobre 8 pacientes que recibieron quimioterapia neoadyuvante, 6 de los cuales no mostraron evidencia de enfermedad en el momento en que se completó el estudio. Sohrabi et al detallaron dos casos de quimiorradiación preoperatoria con cisplatino y etopósido, lo que ofrece otra estrategia de tratamiento potencial con quimioterapia para pacientes con ENB avanzada.18
Radiocirugía estereotáctica
La radiocirugía estereotáctica es comúnmente utilizada en neurocirugía como parte del arsenal para el tratamiento de tumores benignos y malignos, ya sean primarios, residuales, recurrentes o metastásicos. Sin embargo, hay poca experiencia en el campo para el tratamiento de ENB, probablemente debido a la baja incidencia del tumor y la variabilidad en el manejo entre instituciones. Se pueden describir dos formas de utilizar la radiocirugía estereotáctica para el tratamiento de pacientes con ENB: en primer lugar, como tratamiento primario de pacientes con bajo volumen tumoral, propiamente a nivel tumoral o bien como tratamiento adyuvante para la cavidad tras la resección quirúrgica primaria; en segundo lugar, como tratamiento para los casos de recurrencia intracraneal. A pesar de que algunos autores favorecen la resección quirúrgica para los casos de recurrencia intracraneal cuando es accesible, la radiocirugía estereotáctica de rescate podría ser el equivalente a control local de la enfermedad, y debería de considerarse en pacientes de edad avanzada, médicamente enfermos, si el paciente lo prefiere o bien en aquellas situaciones en la que la resección transcraneal pueda resultar en morbilidad grave.19
Pronóstico
En un metaanálisis reciente de ENB, la supervivencia global y el tiempo libre de enfermedad a los 5 años fue de 45 y 41% respectivamente, sin embargo, estos estudios son a menudo el resultado de protocolos de tratamiento controlado y los pacientes a menudo recibieron un tratamiento multimodal agresivo y un excelente seguimiento. En este metanálisis, la clasificación histológica según la clasificación de Hyams y las metástasis cervicales surgieron como factores pronósticos. Tasas de supervivencia en pacientes Los grados I a II de Hyams fueron del 56% en comparación con el 25% de los pacientes con grados III a IV (odds ratio 6.2). En pacientes con enfermedad N + en la presentación inicial (aproximadamente el 5% del número total de pacientes), la supervivencia fue del 29%, en comparación con el 64% de los pacientes con enfermedad N0 (OR 5,1). Las tasas de supervivencia según las modalidades de tratamiento fueron del 65% para cirugía más radioterapia, 51% para radioterapia y quimioterapia, 48% para cirugía sola, 47% para cirugía más radioterapia y quimioterapia y 37% para radioterapia sola. Una combinación de cirugía y radioterapia parece ser el mejor tratamiento. En una gran serie combinada de resección endoscópica para curar el ENB, el Centro Médico de la Universidad de Pittsburgh y la Universidad de Miami revisaron sus resultados en 23 pacientes. De los 23 pacientes, 19 fueron tratados por enfermedad primaria mientras que 4 fueron tratados por tumores recurrentes.20
En el estudio retrospectivo realizado en China de 1981 al 2016 se analizaron 187 pacientes con el diagnóstico histopatológico de EBN y con respecto al pronóstico, se evaluaron variables clínico-patológicas d esta enfermedad como: estadío, metástasis a distancia, modalidad de tratamiento que fueron estadísticamente significativas con P menoes que 0.05. En el seguimiento a 3 años la sobrevida con respecto al estadío fue para estadíos A de 91.3%, estadío B de 91.2% y de 49.5% para estadíos C. Con P menores que 0.0001. Con respecto a las metástasis a distancia, la sobrevida fue de 16.7% en caso de estar presentes y de 66.7% en caso de pacientes sin mestástasis a distancia.18
De acuerdo con este estudio realizado en China, con respecto al tratamiento, las tasas de sobrevida a 3 años para pacientes que recibieron cirugía sola, radioterapia sola, cirugía combinada con radioterapia, cirugía combinada con radioterapia y quimioterapia, y cirugía combinada con quimioterapia fueron 56.3%, 52.2%, 75.6%, 80.6% y 22.9 %, respectivamente.18
Además, la cirugía y la radioterapia combinada con o sin quimioterapia dieron como resultado sobrevida significativamente mayor (P menor que 0,000) en comparación con otros modos de tratamiento. La cirugía y la radioterapia combinada con quimioterapia no dieron como resultado una sobrevida significativamente mejor (P menor que 0.589) en comparación con la cirugía y la radioterapia combinada. Estos resultados indican que la cirugía y la radioterapia combinada pueden representar el tratamiento estándar para el ENB.15
Se realizó un estudio en el Hospital de Hokkaido en Irlanda, se trata de un estudio restrospectivo que se aprobó en mayo del 2013 un estudio restrospectivo en el que se incluyeron 17 pacientes con el diagnóstico de EBN de julio de 1992 a junio del 2013. En este estudio, cinco pacientes, todos con enfermedad en estadio C, tuvieron recurrencia. El tiempo medio de recurrencia fue de 59 meses (rango 7-115 meses). El patrón de recidiva fue la recurrencia intracraneal en dos pacientes, la metástasis en los ganglios cervicales ipsilaterales en dos pacientes y la diseminación espinal en un paciente.3
Se realizó un estudio retrospectivo en el que se incluyeron 70 pacientes con diagnóstico de EBN en la Universidad de Texas en el MD Anderson Cancer Center entre el 1992 y el 2007, en este grupo de pacientes, la primera recidiva fue local en 11 pacientes (18%), regional en 11 pacientes (18%) y distante en 6 pacientes (10%). Sesenta y cinco pacientes fueron evaluables para el desarrollo de metástasis a distancia. En general, un total de 10 pacientes (15%) desarrollaron metástasis a distancia. La mediana de supervivencia general fue de 126,3 meses (10,5 años). Se concluye que los pacientes logran una mayor sobrevida si no existe evidencia de enfermdad localmente avanzada o de metástasis a distancia, además se concluye que la sobrevida y el tiempo libre de enfermdad mejoran considerablemente con tratamiento con radioterapia postquirúrgico. A pesar de los excelentes resultados de supervivencia (supervivencia sin enfermedad de 11,6 años), el 46% de los pacientes desarrolló una enfermedad recurrente en nuestro estudio con una mediana de tiempo de recurrencia de 6,9 años.20
Ozsahin et al informaron una mediana de tiempo para la progresión local-regional de 110 meses (9,2 años). Bachar et al informaron una mediana de tiempo hasta la recurrencia de 57 meses. El estudio de Gabory et al describió una cohorte de pacientes con una mediana de seguimiento de 99,1 meses (8,3 años) y encontró que la tasa de supervivencia sin enfermedad fue del 71,5% a los 10 años. En el metaanálisis de Dulguerov et al., 24 publicaciones informaron una tasa de supervivencia sin enfermedad a los 5 años (promedio de 41% sin enfermedad a los 5 años).15
Parece que a pesar de una buena supervivencia general a largo plazo, las recurrencias son relativamente altas (aproximadamente el 50%), y es más probable que se produzcan entre 5 y 10 años después del tratamiento.21
De acuerdo con con los estudios consultados, se propone que es necesario un período de 7 a 10 años para el seguimiento adecuado de los pacientes.
Conclusión
El estesioneuroblastoma es uno de los tumores de senos paranasales más raros, con una presentación clínica y comportamiento de carácter variable. En algunos casos, se ha evidenciado una buena sobrevida a largo plazo, sin embargo, las recurrencias pueden ser de hasta un 50%. Para el tratamiento del ENB, como primera línea, de acuerdo con múltiples estudios retrospectivos y reportes de caso, se sigue manteniendo la resección quirúrgica, ya sea endoscópica o bien abierta; teniendo mejores resultados los pacientes que reciben tratamiento adyuvante con radioterapia. En cuanto al papel de la quimioterapia, éste aún es tema de discusión, ya que algunos estudios no reportan una diferencia estadísticamente significativa, sin embargo, en algunos reportes de caso y estudios retrospectivos se ha documentado un aumento en la sobrevida. Existen diferentes factores determinantes en cuanto al pronóstico de la enfermedad, como lo son el estadio de la enfermedad inicial y existencia de metástasis cervical o a distancia al momento del diagnóstico.