Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revistas de Ciencias Administrativas y Financieras de la Seguridad Social
versão impressa ISSN 1409-1259
Rev. cienc. adm. financ. segur. soc vol.14 no.1 San José Jan. 2006
Asignación de recursos a áreas de salud. Entre las propuestas, lo posible y lo necesario
Elizabeth Rodríguez Jiménez1
Palabras clave: modernización organizativa, asignación de recursos para la atención de salud, servicios de salud, gestión de recursos.
Introducción
A mediados de la década pasada, la CCSS inició un proceso de modernización que incluyó tres componentes: el modelo de atención, el sistema de asignación de recursos y el fortalecimiento institucional.
Los cambios en el modelo de atención han dado sus frutos con la creación de los EBAIS, los cuales han mejorado tanto la cobertura territorial como la poblacional; los resultados de este componente han sido evaluados reiteradamente a través de la evaluación anual de los compromisos de gestión y de diversos estudios realizados sobre el tema.2
Respecto al componente de asignación de recursos no se ha realizado una evaluación propiamente, aunque sí ha sido un tema de análisis y discusión durante los últimos diez años.
Aunque relacionado de manera estrecha con los dos componentes anteriores, el tercer componente -fortalecimiento institucional- no ha recibido la misma atención, desconociéndose la existencia de algún estudio o evaluación.
El presente artículo se enfoca en el segundo componente y su objetivo consiste en analizar las propuestas de modernización y el avance logrado respecto a la propuesta original, como un aporte a la comprensión del problema de la asignación de recursos y de las posibilidades de avanzar, en términos de equidad y eficiencia, en el uso de los recursos.
En éste se revisan las propuestas del proyecto de modernización respecto a la asignación de recursos al primer nivel de atención; se analiza el diagnóstico que sustentó dichas propuestas, los problemas de implementación de las mismas y se mencionan algunos puntos clave sobre los que se requiere trabajar para poder evaluar la equidad y la eficiencia de las unidades y, si es del caso, mejorarlas.
Antecedentes
La asignación de recursos a las unidades prestadoras de servicios de salud –clínicas, áreas de salud y hospitales- ha pasado por dos periodos históricos dentro de la CCSS:
- Un primer periodo en que, junto con la decisión de abrir una unidad o servicio en un determinado lugar, se asignaban una serie de recursos "en especie", que incluían desde una planta física hasta una serie de "plazas" en diferentes grupos laborales y profesionales, los cuales generarían una corriente de gastos futuros, que la institución asumiría como suyos por tiempo indefinido. El nivel de gasto se asociaba a los recursos productivos asignados, pero no necesariamente al nivel de producción. A esta forma de asignar los recursos es lo que se conoce como la asignación histórica.
- Un segundo periodo se inicia en la segunda mitad de la década anterior, con el proceso de reforma apoyado por el Banco Mundial, y se puede definir como el periodo en que se empieza a cuestionar esa forma histórica de asignar recursos, proponiéndose, en su lugar, una forma sistemática y uniforme, ligada a indicadores de necesidad o demanda potencial y a productividad. En el caso de las áreas, se definió la cantidad de población por área de salud, las tasas de mortalidad infantil y la distribución etárea de la población, como las principales variables a tomar en cuenta en el proceso de asignación de recursos.
Este segundo momento se enmarcó dentro del proyecto de modernización del sector salud, cuya propuesta en el área de asignación de recursos se basó en el diagnóstico que se hacía en esa materia a mediados de los noventa. Este diagnóstico incluía entre los problemas que ameritaban atención la existencia de inequidad geográfica; el acelerado crecimiento del gasto hospitalario originado, entre otras cosas, en las deficiencias del primer nivel de atención y el rápido aumento del porcentaje del PIB destinado a salud, originado en el crecimiento del gasto público y del privado. Además, se consideraba que había problemas de productividad y eficiencia; los recursos no estaban produciendo de manera óptima, tanto en términos de calidad como de cantidad de producto.
Se afirmaba también que existía falta de control y mantenimiento sobre las inversiones físicas de la institución y que las características de la planificación institucional, donde la dinámica de las decisiones desborda la planificación, con lo que la actual distribución de la oferta de servicios especializados escapa a una estrategia institucional y la cultura de trabajo, configurada bajo una excesiva reglamentación y compartimentación, dificultaban la toma de decisiones, constituyendo una fuente de riesgo para la sostenibilidad del sistema.
Bajo dicho planteamiento, las situaciones mencionadas se traducían o eran agravadas por tres problemas fundamentales del sistema tradicional de asignación de recursos, a saber:
- Falta de incentivos a la eficiencia: las unidades no disponían de incentivos para la adopción de decisiones eficientes, en la medida que los ahorros conseguidos supondrían un menor presupuesto en el periodo siguiente.
- Recursos orientados a la oferta: la presupuestación histórica implica que se destinan los recursos presupuestarios de acuerdo con la oferta de recursos humanos e infraestructura, independientemente de las necesidades de salud o la demanda real de la población.
- Percepción del riesgo como inexistente: en la medida en que los gastos realizados por las unidades sean cubiertos en su totalidad (presupuesto histórico), incluso en caso de sobregiro presupuestario, los hospitales perciben la restricción presupuestaria como inexistente. Contrario al sector privado, donde se toman precauciones en función del riesgo existente, el sector público hospitalario toma decisiones en un contexto en el que este riesgo se percibe como inexistente, ya que finalmente los costos acaban siendo asumidos de forma colectiva.
La respuesta a los problemas diagnosticados
Para corregir los problemas mencionados se propuso el diseño de un modelo que admitiera gradualidad en su implementación y adaptaciones de acuerdo al entorno, el cual debía superar el sistema de asignación histórico, basado exclusivamente en los gastos incurridos en el periodo anterior, y debía relacionar parcial y progresivamente las asignaciones económicas con la cobertura de los servicios.
De forma paralela, se debía introducir la cultura de costo, de producto y de resultado entre los responsables de los centros asistenciales, entendiendo esto como la preocupación por la mejora de la salud, la eficiencia y la satisfacción del usuario.
El Compromiso de Gestión sería el instrumento que reflejaría los acuerdos adaptados para introducir los criterios anteriores.
El nuevo modelo de asignación que se propuso para lograr estos objetivos, se desarrollaría en tres fases. Una primera fase tendría como objetivo principal el mejoramiento de los sistemas de información, incluyendo variables como población a cubrir por edad y sexo, datos de referencia y utilización de servicios hospitalarios, definición de servicios de atención primaria con sus estimaciones iniciales de costo, entre otras. También se planteó el relacionar las asignaciones presupuestarias con la producción, introduciendo elementos de variabilidad en los recursos asignados. La estrategia propuesta consistió en asignar por área de salud, a partir de una base retrospectiva, debido a la dificultad de disponer de información fiable sobre los afiliados. Como incentivos a la eficiencia, en esta primera fase se propusieron dos tipos de retenciones: un 10% sobre el gasto del año anterior en recurso humano, ajustado según incrementos salariales, y otro 10% sobre el resto de partidas presupuestarias. El primer 10% lo recuperarían las unidades con el cumplimiento presupuestario del periodo anterior, el cumplimiento de metas de referencias a hospitales, reducción de la demanda de servicios de urgencias y la reducción del ausentismo. El 10% sobre el resto de partidas (no salariales) lo recuperarían en función del cumplimiento presupuestario del periodo y de objetivos de salud como tamizajes, vacunación, anticoncepción, etc.
En la segunda fase se incluyeron objetivos relacionados con la satisfacción del usuario y la complementariedad entre niveles, con el primer nivel como cliente del hospital. Este segundo objetivo se fijaba bajo el esquema de "el dinero sigue al paciente". Como criterio para asignar se planteó mantener la asignación histórica, pero expresada en el Compromiso de Gestión como el producto de multiplicar la población del Área por "unas tarifas", con el fin de ir introduciendo culturalmente el concepto de costo por habitante. Al igual que en la primera fase, se retiene un 10% de la asignación original, la cual se recuperará al final de periodo en función de objetivos de satisfacción del usuario. Se propuso también la creación de un fondo de capacidad resolutiva, que iría al hospital o al área de salud, en función de la capacidad resolutiva o el nivel de producción, respectivamente.
En la fase tres, el pago per cápita de la fase dos se ajusta por tasas de mortalidad infantil y estructura etaria, como indicadores del perfil de uso de servicios de atención primaria. En esta fase se establecen como objetivos a incentivar la captación de nuevos afiliados cotizantes y se propone desarrollar una bolsa de incentivos a otorgar en función del cumplimiento de objetivos de registro de afiliación, diseño de instrumento de costeo y tasa de mortalidad infantil.3
La transformación del sistema debería ser "progresiva y gradual" a lo largo de las tres fases, permitiendo abordar en paralelo la mejora de los sistemas de información". En otras palabras, a estas fases no se les fijó plazo, sino que por el contrario se estableció el paso a la siguiente fase una vez que se hubieran consolidado los objetivos de la fase anterior, independientemente de cuando tiempo hubiese transcurrido.
En las siguientes páginas se trata de determinar en qué fase nos encontramos y cuáles han sido las dificultades para avanzar de acuerdo a lo propuesto por la reforma.
La implementación de la propuesta
El grado de avance en la implementación de la propuesta se puede analizar a partir de los objetivos operativos fijados para cada una de las etapas.
Para la primera etapa se propuso identificar correctamente la población asignada a cada área de salud con la estructura por edad y sexo; obtener datos correctos de frecuentación hospitalaria y de referencia de cada área de salud a los hospitales (consulta externa y urgencias); introducir elementos de variabilidad de los recursos asignados relacionándolos con el producto; obtener estimaciones iniciales del costo per cápita, definir las líneas de producción de servicios para el primer nivel y diseñar un sistema de costos que permita comparaciones posteriores sobre la eficiencia del modelo.
En la segunda etapa, los objetivos que se esperaba cumplir fueron: introducir el concepto de satisfacción del ciudadano como un objetivo pleno del sistema de salud, introducir el concepto de complementariedad entre niveles, bajo el esquema de "el dinero sigue al paciente" e introducir el concepto de que la atención primaria es el cliente del hospital.
La tercera etapa se definiría por la generalización del concepto "el dinero sigue al paciente" en todo el esquema de financiación, mediante la implantación del modelo de financiación que asigna los recursos de acuerdo con las necesidades de la población y los resultados de la unidad y por la introducción de elementos de mercado vertical entre ambos niveles asistenciales. También, se proponía para esta etapa mejorar el compromiso de la entidad proveedora en el aumento de afiliación y pago de cuotas al conjunto del sistema.
El grado de cumplimiento de estos objetivos, a diez años de iniciado el proceso, es muy bajo; con excepción de la definición de las poblaciones a cubrir por cada unidad, que se logró gracias a la realización del Censo de Población en el año 20004 y la ampliación de la cobertura a prácticamente todo el territorio nacional; en el resto de los objetivos el avance ha sido poco o nulo.
¿Qué explica el escaso avance? El modelo de mercado simulado que se proponía se basaba en una lógica de "competencia perfecta", modelo económico que, en términos de la oferta, supone que los productores adquieren sus recursos productivos en un mercado competitivo, en donde todos tienen acceso a recursos de la misma calidad y/o productividad y a los mismos precios. Esta situación hipotética difiere de la realidad que enfrentan las unidades al menos por tres razones:
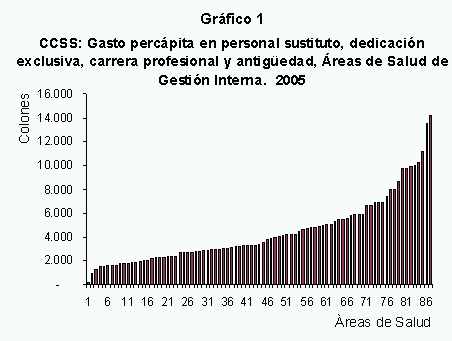
1. Diferencias en costos de recursos productivos. Las áreas de salud enfrentan precios diferentes en recursos productivos relativamente homogéneos, al menos en términos de la producción de interés y de los estándares de calidad mínimos aceptables. Esta situación se debe a la regulación del empleo en el sector público y a diferencias locales o regionales en precios, principalmente. En lo que respecta a salarios, existen componentes salariales que afectan los costos: antigüedad, carrera profesional, dedicación exclusiva, para citar algunos ejemplos, sin que necesariamente se afecten la calidad o cantidad de la producción de interés. En cuanto a diferencias regionales o locales de precios, los alquileres son el ejemplo evidente. En el gráfico 1 se muestra el costo per cápita de la antigüedad, la carrera profesional y la dedicación exclusiva, según área de salud.
La suma de estas tres partidas pesó entre un 7,6% y un 21,22% dentro del gasto total de efectivo del año 2005 de las áreas de salud analizadas, lo que indica que no son componentes insignificantes del costo.
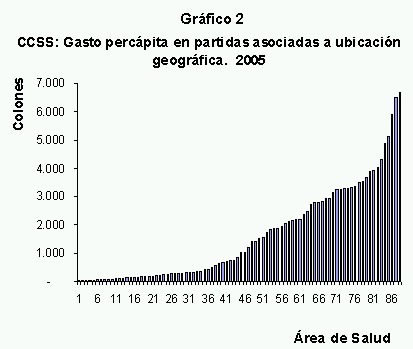
2. Diferencias en las funciones de producción. La dispersión de la población tiene implicaciones sobre la función de producción de las unidades; unidades con población más dispersa requieren con frecuencia el desplazamiento de los EBAIS o el pago de traslados de pacientes, lo cual tiene impacto en el costo. También las unidades geográficamente más alejadas de la capital, donde se centralizan muchos trámites y servicios, tienen costos adicionales de movilización de funcionarios a realizar tales trámites. El gráfico 2 muestra el gasto per cápita en partidas asociadas a transporte y distancia respecto al centro del país, por área de salud.
Nota 1: Incluye las siguientes partidas presupuestarias: zonaje, asignación para vivienda, gastos viajes dentro del país, transporte fletes en el país, mantenimiento y reparación de equipo de transporte por terceros, traslados, hospedajes, reparación de equipo de transporte, combustible equipo de transporte, lubricantes y grasas equipo de transporte.
Nota 2: Incluye las áreas de salud de primer nivel de gestión interna de la CCSS, excluyendo el Área de Salud Catedral Noreste, por constituir un punto extremo que distorsiona el gráfico y las Áreas de Salud de Liberia y Upala, por no tener presupuesto independiente de los hospitales.
El peso de estas partidas dentro del gasto total en efectivo de las ochenta y siete unidades analizadas, oscila entre 0,14% y 19,57%, lo que indica que en algunas unidades estas partidas afectan de manera significativa el costo total.
3. Diferente grado de utilización. La utilización y la cobertura de los servicios pueden ser afectados desde la oferta, a través de la calidad y la promoción del servicio; no obstante, estas variables también se ven afectadas por factores de demanda sobre los que es más difícil influir desde los servicios de salud. Por ejemplo, variables como el nivel de ingreso de la población y el acceso a servicios alternativos de atención, principalmente privados, que no se distribuyen de manera uniforme entre las regiones o entre las unidades, afectan la demanda de servicios.5 Estas situaciones se ven reflejadas en indicadores como la tasa de consulta por habitante, la cual para el año 2005 varió entre 2,13 y 4,46 en las áreas de salud de primer nivel gestionadas directamente por la Caja. Si a esto se agrega el hecho de que una elevada proporción del gasto es fija –y esto va más allá de gasto fijo en recurso humano- el resultado es que el gasto per cápita o incluso por población cubierta, es muy variable de una unidad a otra.
Este tercer grupo de factores que dificultan el pago a las unidades mediante una tarifa uniforme, fue el único que en alguna medida se previó en la propuesta de la reforma, al plantear ponderaciones de la población por indicadores de necesidades o de demanda potencial, variables que aunque no reflejan todas las potenciales fuentes de variabilidad en la demanda de servicios de primer nivel, en alguna medida ayudan a controlar esas diferencias.
Recomendaciones para avanzar
La experiencia de diez años de intentar establecer un modelo de asignación de recursos que contribuya a aumentar la equidad y la eficiencia, ha permitido observar de cerca las causas de la inviabilidad de la propuesta original, las cuales están relacionadas con las diferentes estructuras de costos que tienen las unidades, que se explican básicamente por los tres puntos arriba mencionados.
Si bien es cierto desde el nivel central se pueden tomar medidas que tiendan a homogenizar costos, por ejemplo, a través de la homogenización de la infraestructura, la completa convergencia de costos medios es imposible, por las razones ya expuestas.
En las circunstancias mencionadas, es imprescindible disponer de un sistema de información que incluya tanto variables de oferta como de necesidades y demanda de servicios de la población adscrita a cada unidad.
Entre las variables de oferta están todos los recursos, materiales y humanos, de las unidades, así como las interrelaciones de estos recursos dentro de la respectiva red regional. Respecto a los indicadores de oferta, hay en particular dos temas sobre los que se recomienda trabajar:
1. La estructura de las redes regionales de atención: las redes difieren tanto por su conformación histórica como por diferencias en demanda y/o necesidades de la población. Coordinadas o no, las redes están conformadas en cada uno de los servicios y especialidades, incluyendo servicios de apoyo. Mejorar la eficiencia y la equidad pasa por tener un mapeo de esas redes, paralelamente al análisis de las necesidades y/o demanda de servicios de la población correspondiente.6 Sin perjudicar la accesibilidad, se debe buscar mayor homogeneidad entre las redes.
2. La productividad de los recursos: cuando los precios de los factores productivos son diferentes, la productividad, y no el costo, es evidentemente el indicador de eficiencia; se trata de maximizar la producción con unos recursos dados. En este sentido, los viejos indicadores de productividad de los recursos siguen teniendo validez; el reto de hoy es diseñar indicadores de productividad en red, a partir de las peculiaridades de nuestro sistema de salud y de acuerdo con las prioridades de política y los "productos" de interés. Podría pensarse, por ejemplo, en altas.
La eficiencia consiste en obtener la mayor producción al menor costo; dentro de un sistema de salud con una producción tan diversa, habría que agregar que el producto sea el adecuado respecto a las necesidades y a las prioridades de política y que la calidad sea la máxima alcanzable de acuerdo con el estado del conocimiento.
Estos dos puntos no son independientes uno del otro, pueden estar traslapados, y podrían estar impidiendo el uso óptimo de los recursos; a esta conclusión, sin embargo, no se puede llegar debido a la carencia de sistemas de información adecuados. Bajo estas circunstancias, las conclusiones sobre el grado de eficiencia de las unidades son meramente especulativas.
Por el lado de la demanda, si bien se realizó un trabajo importante en el marco del PASP, para relacionar los indicadores de demanda con los recursos económicos se requiere de información más detallada. En esta materia es también imprescindible mejorar los sistemas de información para avanzar hacia una asignación más eficiente y equitativa.
Además de tasas de incidencia y de prevalencia de los problemas de salud que afronta la población, los nuevos sistemas de información deberían contemplar, entre otras variables, datos exactos de listas de espera en cada uno de los procedimientos diagnósticos o curativos que ofrezca la institución e información sobre la problemática social de los diferentes grupos poblacionales.
Referencias
1. Andersen Consulting – Consorci Hospitalari de Catalunya. Diseño e Implantación de Mecanismos de Asignación de Recursos y para la Modernización de los Procesos Críticos de las Gerencias Financiera y Médica. Asignación de Recursos al Primer Nivel. C2. Propuesta de un Nuevo Modelo de Asignación al Primer Nivel. Versión Definitiva. CCSS. Agosto 1996. [ Links ]
2. Arce C, Sánchez J.C. Avances del Proceso de Reforma de la Caja Costarricense de Seguro Social. San José, Costa Rica, 2001. [ Links ]
3. Caja Costarricense de Seguro Social. Proyecto de Modernización. Hacia un nuevo Modelo de Asignación de Recursos. San José, Costa Rica, 1997. [ Links ]
4. Encuesta Nacional de Salud 2006 (ENSA-2006). [en línea]. Costa Rica. Consulta realizada en: http://www.ccp.ucr.ac.cr/farmacoeconomia/documentos.htm [ Links ]
5. Martínez J, Castro M. La reforma del sector salud: diseño en el papel y principales problemas en su implementación. San José, Costa Rica, 2001. [ Links ]
6. Ministerio de Salud- Organización Panamericana de la Salud. Análisis Sectorial de Salud. San José, Costa Rica, 2003. [ Links ]
7. OPS/OMS. Análisis de las reformas del sector de la salud en los países de la subregión de Centroamérica y al República Dominicana. 2002. [ Links ]
8. Programa Estado de la Nación. Informes X. San José, Costa Rica, 2004. [ Links ]
9. Programa Estado de la Nación. Informes XI. San José, Costa Rica, 2005. [ Links ]
10. Rosero L., Güel D. Oferta y acceso a los servicios de salud en Costa Rica: estudio basado en un sistema de información geográfica (GIS). INISA – OPS; 1998. [ Links ]
2. Entre estos estudios se pueden citar: Informes X (2004) y XI (2005) del Programa Estado de la Nación. Rosero, L.; Güel, D. 1998. Oferta y acceso a los servicios de salud en Costa Rica: estudio basado en un sistema de información geográfica (GIS). INISA – OPS. Arce, C. y Sánchez, J.C. 2001. Avances del Proceso de Reforma de la Caja Costarricense de Seguro Social. CCSS. MINSA-OPS. 2003. Análisis Sectorial de Salud. Martínez, J.; Castro, M. 2001. La reforma del sector salud: diseño en el papel y principales problemas en su implementación.
3. Nota: El documento es ambiguo: al plantear la tasa de mortalidad infantil como "un requisito" pareciera que se está hablando de un incentivo a la reducción de dicha tasa y no como una asignación en función de las necesidades, reflejadas a través de dicha tasa, como se plantea a lo largo del documento.
4. Este censo se realizó catorce años después del anterior, periodo en el cual se dio una intensa inmigración, proveniente principalmente del resto de países de Centroamérica, y de la cual se desconocían sus características sociodemográficas, así como su distribución dentro del país.
5. Según la Encuesta Nacional de Salud, ENSA 2006, la asistencia o no al EBAIS está asociada al nivel de ingreso y a la región de residencia, lo que indica que, debido a estas variables, las coberturas varían de una región a otra.
6. Dentro de estas necesidades se deben incluir servicios no médicos, como necesidades de transportes u otros con impacto sobre accesibilidad y sobre costos.