Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revistas de Ciencias Administrativas y Financieras de la Seguridad Social
Print version ISSN 1409-1259
Rev. cienc. adm. financ. segur. soc vol.13 n.1 San José Jan. 2005
Estudio del contexto de riesgo de la tuberculosis: una perspectiva ecológica
Autor:Horacio Alejandro Chamizo García*
Coautora:Patricia Salas Abarca**
Resumen
La tuberculosis forma parte del grupo de enfermedades que se consideraron erradicadas a finales de la década de los setenta. Sin embargo, durante la crisis económica mundial de los años ochenta reemerge como una de las entidades más prevalentes en muchos de los países latinoamericanos. Este problema de salud no solo se agrava por su tendencia a ser cada vez más frecuente, sino por la dificultad para su control a partir del tratamiento debido a la aparición de cepas multirresistentes. Se ha hecho evidente que el contexto político, social, económico, demográfico y ambiental incide de manera fuerte en el riesgo de enfermar y morir. La investigación tiene propósito de analizar desde una perspectiva ecológica las tendencias epidemiológicas espacio-temporales de la tuberculosis en Costa Rica y su contextualización política, socioeconómica, demográfica y ambiental.
Los resultados evidencian que el riesgo de enfermar ha sido fluctuante en un período de 30 años, pero ha estado marcado por una tendencia al aumento en la década de los noventa. Sin embargo, el riesgo de morir se ha contenido probablemente influenciado por políticas sociales y sanitarias que han promovido la universalidad y la compensación de las iniquidades socioeconómicas. Desde el punto de vista demográfico y socioeconómico, el riesgo de enfermar y morir de tuberculosis sigue siendo más alto a partir de los 25 años de edad, pero sobretodo en personas masculinas de territorios rurales con mayor privación material. Estos hallazgos deberán servir no solo para aumentar el conocimiento de la enfermedad a partir de información secundaria relativamente accesible, sino para llamar la atención sobre la importancia de los determinantes sociales en las políticas y gestión de los servicios de salud.
Palabras clave: tuberculosis, estudio ecológico de la enfermedad, determinantes sociales, riesgo de enfermar o morir, políticas y gestión de servicios de salud.
1. Introducción: el contexto social y la reemergencia de la tuberculosis
La tuberculosis sigue siendo, en el inicio de este nuevo milenio,una de las enfermedades infecciosas en humanos más importante que existe en el mundo, a pesar de los esfuerzos que se han invertido para su control en la última década1.
Fallecen aproximadamente 3 millones de personas anualmente y se estima que en la actualidad, una tercera parte de la población mundial (2.000 millones de personas), se encuentra infectada por Mycobacterium tuberculosis y está en riesgo de enfermar durante el resto de su vida. Los individuos infectados producen más de 8 millones de nuevos casos cada año, los cuales sumados a los que no se curan y a los que recaen de años previos, hacen estimar la prevalencia actual de 16 millones de enfermos2.
La TB es causa del 5%de todas las defunciones mundiales y del 9.6% de las defunciones de adultos del grupo de edad de 15 a 59 años3. De esta manera, en todo el mundo mueren más personas de tuberculosis, que de cualquier otra enfermedad infecciosa curable. Por lo tanto, todos los días, más de 20.000 personas contraen la tuberculosis activa, y 5000 mueren a causa de ello4.
Este problema de salud fue declarado emergencia global, por la Organización Mundial de la Salud (OMS), en 19935. La tuberculosis y el VIH son una combinación letal, siendo la tuberculosis la principal causa de muerte para las personas con VIH/SIDA6. Cada año mueren 230.000 personas en el mundo a causa de TB/VIH7. Sin tratamiento contra la tuberculosis, las personas infectadas por el VIH y por el bacilo de la tuberculosis, mueren normalmente en un plazo de tres meses8.
Según el Informe Mundial sobre el Control de la Tuberculosis 2003 de la OMS, la tasa de crecimiento de la incidencia mundial de esta enfermedad se ha reducido al 0.4% anual. El número de países que han adoptado la estrategia DOTS/TAES (Directly Observed Treatment Shortcourse [Tratamiento Acortado Estrictamente Observado]), ha aumentado a 155 (de 192 Estados Miembros de la OMS), y más del 60% de la población mundial tiene acceso ahora a estos servicios de tratamiento9.
El Informe Mundial sobre el Control de la Tuberculosis 2003 de la OMS, indica que la epidemia de TB sigue propagándose de manera pertinaz en África subsariana,donde está estrechamente asociada al VIH/SIDA y la pobreza, así como en muchos de los Estados que obtuvieron recientemente la independencia tras la disolución de la Unión de Repúblicas Socialistas Soviéticas, donde la pobreza y los disturbios sociales la exacerban10. De esta manera, la enfermedad se concentra en países de bajos ingresos y del 80% del total de casos mundiales de TB que aportan esos 22 países con mayor carga de TB, más de la mitad de estos casos ocurren en cinco países de Asia sudoriental.
El enfoque de género en la tuberculosis ha sido asunto debatido durante años, debido a que más hombres que mujeres son notificados con TB. De acuerdo a las notificaciones a la OMS en 1996, hubo 1,7 hombres con TB bacilífera, por cada mujer. Lo anterior significa que existen aproximadamente 70% más de pacientes masculinos con respecto a las mujeres11.
En 20 de los 22 países con elevada morbilidad por tuberculosis, la enfermedad es más frecuente en hombres que en mujeres, siendo la excepción Afganistán y Etiopía12, en donde ciertas particularidades sociales, económicas y culturales, determinan una mayor afectación de la enfermedad en mujeres.
Se ha considerado que la tuberculosis es un problema de salud vinculado a factores sociodemográficos que tienen que ver con la disparidad económica, la pobreza, poca o inadecuada cobertura del sistema de salud, programas de control de la tuberculosis mal operados, migraciones poblaciones13, la migración con hacinamiento14, y más recientemente con el impacto de la pandemia de VIH y la aparición de cepas del bacilo resistentes al tratamiento15.
La condición de movilidad poblacional se ha introducido en las investigaciones, aunque está menos presente que otros determinantes. En los países receptores de población migrante y móvil, sobre estos grupos se reportan altos valores de prevalencia de la enfermedad, por encima de los valores conocidos de la población local.16 A pesar de que no se han encontrado resultados sobre el abandono y la no adherencia al tratamiento se supone que sea también mayor en las personas móviles.
Las características del ambiente doméstico constituido por los pacientes no se reducen a la existencia de ingresos económicos y la tenencia de satisfactores básicos materiales, sino a las necesidades de apoyo familiar; el entorno psicosocial más inmediato. La falta de núcleo de convivencia y la marginación social en el ambiente familiar se ha destacado como característica distintiva de los pacientes perdidos por los programas de control.17 En este mismo sentido en Chiapas, México, se encontró que en unidades productivas familiares, la propia familia asume la responsabilidad del enfermo. De esta manera, sentirse útil, necesario y querido, es un motivo para tomar el tratamiento, curarse y, consecuentemente, trabajar.18 El papel de proveedor económico, y protector de la familia, en el caso de los pacientes masculinos, parece que es un motivo trascendente en la adopción estricta de prácticas saludables, como es la adherencia a un tratamiento exigente.
Los determinantes económicos familiares se han considerado como muy importantes. En una investigación realizada en Argentina,19 los autores encontraron que los pacientes se caracterizan por su integración en grupos familiares numerosos (de más de seis personas). Esto se ha relacionado con la dependencia económica de la familia hacia la persona enferma.
Lo comentado hasta el momento evidencia la importancia del contexto geográfico en la explicación de un problema de salud, especialmente la tuberculosis. Además de los determinantes socioeconómicos y demográficos, las políticas sanitarias, la eficiencia de los programas de control y las estrategias adoptadas en cada territorio deben tener una incidencia directa muy fuerte en el riesgo de enfermar y morir de tuberculosis.
El propósito de este documento es el análisis de las tendencias espacio-temporales de la tuberculosis en Costa Rica y su contextualización política, socioeconómica, demográfica y ambiental. Los hallazgos deberán servir no solo para aumentar el conocimiento de la enfermedad a partir de información secundaria relativamente accesible, sino para llamar la atención sobre la importancia de los determinantes sociales en las políticas y gestión de los servicios de salud.
2. Material y métodos
Se ha desarrollado un estudio epidemiológico tipo ecológico con fundamento espacial (cantones), para alcanzar el objetivo de caracterizar las necesidades de salud en torno a la tuberculosis, así como sus determinantes y tendencias temporales. En este apartado se discuten los fundamentos metodológicos de la investigación y los alcances de los resultados.
No se identifican suficientes investigaciones epidemiológicas actualizadas sobre la tuberculosis en Costa Rica, a pesar de que existe información secundaria relativamente accesible y válida. Sin embargo, es lógico que se reconozca la necesidad de conocimiento científico que permita redireccionar y ajustar las políticas a las necesidades de salud de la población. Estas razones configuran el marco de oportunidades para el desarrollo de estudios ecológicos que contribuyan a generar interrogantes de investigación e hipótesis de trabajo precursoras de investigaciones en este campo. Asímismo, la contextualización social y ambiental que ofrece la investigación ecológica de los problemas de salud debe contribuir a la emancipación de la perspectiva de atención integral e intersectorial.
El tipo de diseño ecológico es el más válido cuando se trata de contextualizar el perfil epidemiológico y las necesidades de salud, ya que considera como unidades de análisis los espacios geográficos poblacionales y no los individuos. Desde la perspectiva de la salud colectiva que no se puede soslayar cuando se trata de investigación epidemiológica, es posible entonces contribuir al proceso de territorialización de la salud.
Los estudios ecológicos utilizan información secundaria, lo que disminuye el tiempo y los costos asociados a la producción y procesamiento de información primaria. En este sentido existen registros accesibles en el ámbito demográfico, socioeconómico, de morbilidad y mortalidad que hacen factible este tipo de desarrollo de conocimientos.
Una fortaleza de este tipo de diseño desde el punto de vista de la validez de la información, es que no se consideran muestras sino la totalidad de la población agrupada por áreas geográficas, lo que significa la eliminación de los errores aleatorios y de muestreo. Se espera trabajar sobretodo, con información oficial, la que ha estado sometida a los procedimientos institucionales de control de calidad, además de constituir registros de información consolidados y procedimientos establecidos desde hace muchos años.
Las principales limitaciones de validez de los resultados que se esperan a partir de este tipo de diseño se asocian a la falacia ecológica. No se trata de un análisis epidemiológico a nivel individual o personal, sino a nivel de unidades geográficas como ámbito de gestión de las políticas sanitarias.
Los posibles sesgos asociados a la información registrada tienen que ver con el subregistro y subdiagnóstico de casos. En este sentido se ha seleccionado la información más válida para caracterizar los perfiles epidemiológicos, y en todo caso se han seleccionado indicadores e información que redunda en el objetivo del trabajo, con el propósito de buscar una mayor capacidad de selección y consistencia de los resultados esperados.
Los sesgos mencionados limitan los resultados que se esperan del análisis, razón de peso para tomarlos como hipótesis que deben continuar siendo investigadas en estudios más detallados.
Se parte de información secundaria de morbi-mortalidad, demográfica, socioeconómica, y geográfica. La información de morbi-mortalidad tomó en cuenta como fuentes básicas, los registros que disponen el Ministerio de Salud y el Instituto Nacional de Estadística y Censos (INEC). En el caso de la morbilidad consideró los casos registrados por el Sistema de Vigilancia Epidemiológica del Ministerio de Salud. En el caso de la mortalidad se contó con la información oficial sobre población y defunciones que avala el Instituto de Nacional de Estadísticas y Censos y que dispone el Centro Centroamericano de Población (CCP)de la Universidad de Costa Rica (UCR).
Se contó con datos de morbilidad y mortalidad para construir una serie espacio-temporal que es la base del análisis. Se construyeron indicadores de frecuencia de enfermedad (frecuencias anuales y por períodos desde 1970 hasta el año 2001), utilizando los datos demográficos de tamaño de la población total y por edades a nivel de área de salud para un grupo de años seleccionados. Las frecuencias de morbilidad y mortalidad permitieron la caracterización de la evolución temporal del perfil epidemiológico y su diferenciación espacial.
El conocimiento de la estructura por edades de la población permitió la construcción de indicadores de morbilidad y mortalidad, estandarizados por edad mediante el método directo. Estos son indicadores de mayor validez para el análisis comparativo entre áreas de salud, ya que la estructura por edades puede enmascarar los efectos que tiene el contexto socioeconómico y ambiental en el perfil epidemiológico y las necesidades de salud (efecto de la confusión ). A partir de esta información se contó también con estimadores de riesgo relativo puntuales y por intervalos (estandarizados), lo que facilita el análisis comparativo entre unidades geográficas y temporales. Los métodos de estandarización de tasas han sido aplicados tradicionalmente en estudios evolutivos de la mortalidad y la comparación de áreas geográficas20 21 22.
El indicador de riesgo relativo estandarizado que se utiliza en el análisis es el IME (Indice de Mortalidad/Morbilidad estandarizado) o Standardized Mortality Ratio (SMR),es un método de estandarización indirecto. Se trata de un procedimiento muy utilizado en investigaciones epidemiológicas cuya equivalencia empírica a la estandarización directa es reconocida23, especialmente cuando se trabaja con números pequeños debido a que disminuye la variabilidad de los resultados sobre riesgo relativo. Esta es precisamente la situación que se tiene en el presente estudio, en el cual se trabaja con causas de morbilidad y mortalidad poco frecuentes a nivel de áreas pequeñas.
En esta investigación se utilizan distintos conceptos de población control. En el análisis temporal se utiliza como control el primer trienio en análisis, al cual le corresponde el valor de la unidad. Los trienios posteriores se consideran como índice y fluctúan en torno al valor de la unidad como cualquier indicador de riesgo relativo, lo que permite observar la tendencia hacia el exceso de riesgo o hacia la protección.Debido a que este método cumple con casi todas las propiedades* deseables de los métodos de estandarización24, las poblaciones índices pueden ser comparables entre sí, aunque esta es una propiedad que no se explota demasiado en el estudio.
El segundo concepto de población control se utiliza en el análisis espacial. En este caso la población control es la población nacional, cuyas probabilidades de enfermar o morir (tasas) específicas se le aplica a cada uno de los grupos quinquenales de población de cada unidad geográfica poblacional.
Se ha considerado como muy relevante el concepto de error estándar en el análisis ecológico y de series temporales largas. Una limitación de los métodos de estandarización se produce cuando se trabaja con números reducidos, muy propio de las áreas pequeñas en el análisis espacial. En este caso los datos son poco estables, por lo que presentan una variabilidad elevada. Esto significa que aun cuando se trabaja con probabilidades es difícil comparar frecuencias en poblaciones cuyo tamaño difiere, ya que no serían igualmente estables.
La información demográfica y socioeconómica a nivel cantonal tuvo como fuente las proyecciones de población del CCP y los datos censales que ofrece el INEC. Los datos se clasificaron supervisadamente a través de métodos multivariados como la Distancia de Gower para obtener el Índice de Desarrollo Social.
La información socioeconómica,demográfica, morbilidad y mortalidad se modeló mediante cartogramas que se presentan a través de mapas cantonales. Las relaciones entre indicadores se obtuvieron a través de correlaciones simples y se presentan a través de diagramas de dispersión.
3. Presentación de resultados y discusión sobre la situación epidemiológica de la tuberculosis en Costa Rica
Los resultados se presentan de manera estructurada según el tipo de información epidemiológica utilizada:morbilidad o mortalidad. Los datos se acompañan de esquemas y mapas, así como sus respectivas interpretaciones.
3.1 Caracterización de la morbilidad
La tendencia histórica de la incidencia de la tuberculosis en el país muestra notables variaciones durante el período 1980-2002. De manera general se reporta un descenso en la probabilidad de enfermar hacia la mitad del intervalo temporal mencionado cuando se alcanza el mínimo absoluto. Posteriormente, se reporta un ascenso que transcurre con un máximo casi al final de los años considerados, y continua con un descenso sin alcanzar el mínimo valor reportado durante el año 1992.El siguiente gráfico lo ilustra.
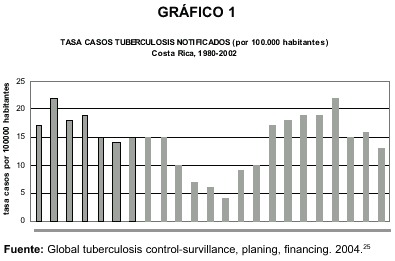
En el gráfico anterior es posible delimitar tres momentos históricos claramente definidos. El primero de ellos sucede entre los años 1980 y 1992 cuando ocurre una tendencia casi sostenida de la probabilidad de enfermar de tuberculosis, muy correlacionado con las transformaciones del perfil epidemiológico que suceden en el país y que se manifiestan con la disminución de la incidencia de muchas enfermedades transmisibles, al mismo tiempo que mejoran las coberturas de atención y las condiciones de vida de algunos grupos de población vulnerables.
El segundo momento se caracteriza por la inversión de la tendencia reconocida, hacia el incremento constante de la probabilidad de enfermar, alcanzando valores máximos en el entorno del año 1999. Es probable que esto se deba a dos razones de peso, por una parte la manifestación de la reemergencia de la enfermedad en el país, reportada también en otros países de Latinoamérica y el mundo. Pero por otra parte, ese incremento probablemente se debe a las mejoras en el diagnóstico y a la notificación obligatoria de casos instaurada en el país a partir del año 199426.
Finalmente, en el tercer momento se aprecia un descenso de la probabilidad de enfermar que se ha asociado a la eficacia y efectividad de las estrategias de atención primaria, particularmente la de los Equipos Básicos de Atención Primaria que tienen cobertura por casi todo el país. Es posible que la Estrategia Acortada Estrictamente Supervisada (TAES/DOTS)también esté ejerciendo influencias positivas,experiencia que se inició con la apertura de Áreas Demostrativas en el año 1999, en la Región Pacífico Central27.
Si se enfoca la descripción de las tendencias de la morbilidad en el período 1997-2002, controlando la edad, que es una variable de peso debido a los cambios demográficos y socioeconómicos que no ha dejado de experimentar el país, se reconocen elementos explicativos adicionales a los que se han mencionado. Se aprecian en el siguiente gráfico:
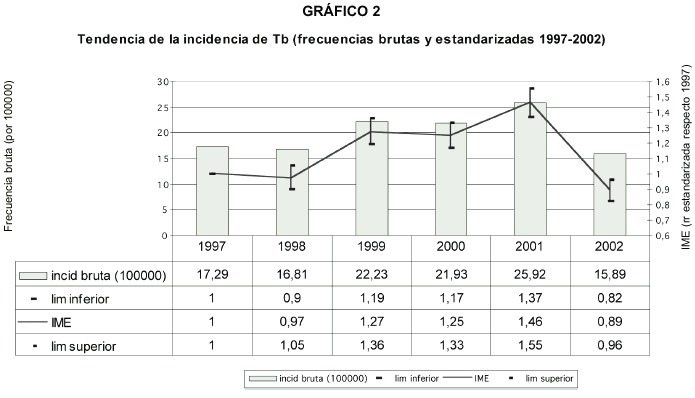
El gráfico anterior muestra la tendencia de la probabilidad de enfermar de tuberculosis a través de dos indicadores: la frecuencia bruta que ya se ha comentado y la estandarizada por edad a través del IME.Las variaciones temporales del IME muestran que con independencia del proceso de envejecimiento poblacional en el país en el período anterior a 1999, se produjo un incremento en la incidencia de la enfermedad que se refleja por ejemplo en las diferencias significativas entre los valores alcanzados en 1997 y 1999.
Sin embargo,a partir de 1999 se detiene la tendencia al aumento, se aprecia que entre 1999 y el 2001 apenas se producen variaciones significativas. Posteriormente se describe un descenso importante del riesgo de enfermar, y se alcanza en el 2002 un valor significativamente menor (57% menos riesgo de enfermar que en el año 2001).
A continuación se detallan las variaciones temporales mencionadas según la edad y el sexo de los pacientes.En el siguiente gráfico se muestran las tendencias de la probabilidad de enfermar según grupos de edades quinquenales:
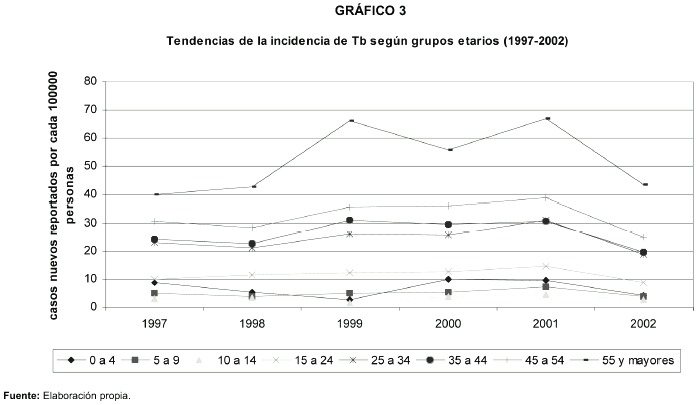
En el gráfico se aprecia que en la medida que se incrementa la edad de la persona, la probabilidad de padecer tuberculosis aumenta. Esto es lógico debido al incremento de la vulnerabilidad del individuo desde el punto de vista socioeconómico y biológico por el deterioro de su capacidad inmunológica. Esta situación no ha dejado de manifestarse durante todo el período considerado, el grupo de mayores de 55 años es el más afectado de todos, alcanzando entre 4 y 8 veces más probabilidad de enfermar que las personas menores de 24 años.
De acuerdo con las tendencias observadas los grupos de edades se pueden clasificar en dos grandes estratos. El primero comprende a las personas menores de 24 años con un riesgo de enfermar casi siempre inferior a 15 por cada 100000 personas. Desde el punto de vista de la probabilidad de enfermar se comporta relativamente estable y bajo.
El segundo estrato está integrado por personas mayores de 25 años con mucho mayor riesgo de enfermar y con importantes variaciones anuales.
Dentro de este estrato se destaca el grupo quinquenal de mayores de 55 años, muy inestable por los cambios anuales que experimenta en la probabilidad de enfermar. Se trata del estrato que más ha aportado a la disminución del riesgo de enfermar entre los años 2001 y 2002.
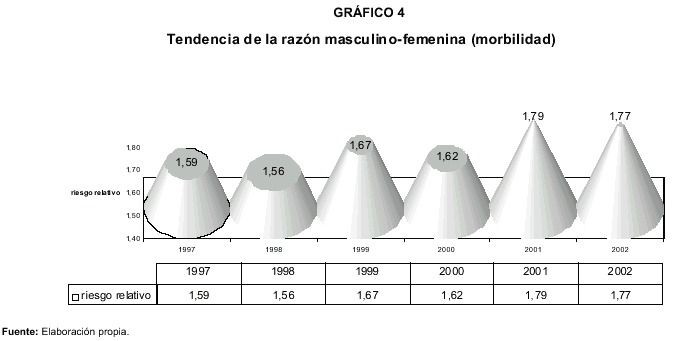
Las variaciones anuales de la probabilidad de enfermar según el sexo se muestran en el siguiente gráfico:
El gráfico anterior revela que durante el período de años considerado el valor de riesgo relativo supera el valor de 1, evidenciando exceso de riesgo de enfermar para el grupo masculino. El exceso de riesgo llega a sus valores más elevados durante los años 2001 y 2002. En el año 2001 una persona masculina presentaba 79%más probabilidad de enfermar que una femenina.
La tendencia del riesgo relativo masculino/femenino por edades evidencia que la mayoría de los grupos de edades quinquenales se caracterizan por presentar exceso de riesgo masculino durante el período de años 1997-2002. En el siguiente gráfico se muestran las variaciones anuales.
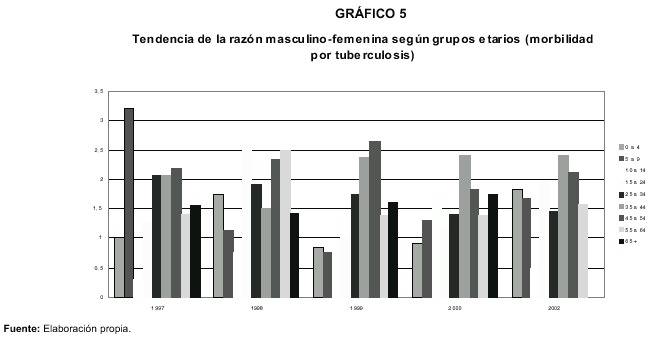
Los valores superiores a uno muestran una mayor probabilidad de enfermar o exceso de riesgo masculino. De acuerdo con las tendencias es posible distinguir dos estratos de edades: el primero lo integran los grupos menores a 24 años y el segundo los grupos mayores de 24 años. En el primero de los estratos casi no se aprecia exceso de riesgo masculino, es decir, no existen diferencias apreciables en la probabilidad de enfermar según sexo.
El segundo estrato etario (mayores de 24 años) evidencia un comportamiento con tendencia a configurar más claramente el exceso de riesgo masculino.Esta tendencia es más clara en el grupo de 35 a 44 años de edad. Se podría explicar por las características de la persona masculina de mayor desgaste físico laboral, dentro de los grupos de personas socioeconómicamente vulnerables ante la tuberculosis.
Desde el punto de vista espacial la incidencia de morbilidad por tuberculosis muestra fuertes variaciones. En el siguiente mapa se ha representado a través de un cartograma la probabilidad de enfermar según territorios cantonales. El IME se ha utilizado como indicador de riesgo relativo estandarizado por edad.
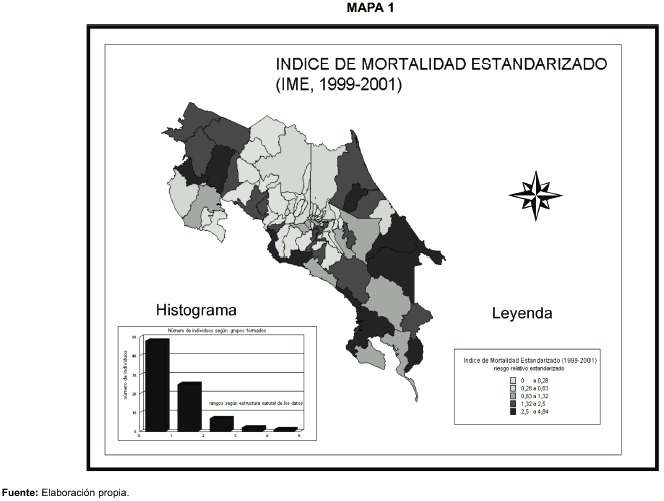
Este cartograma evidencia el patrón espacial de concentración de exceso de riesgo con independencia de la estructura etaria de cada territorio. La variación territorial de la estructura por edades de la población puede ser un factor de confusión de peso cuando se trata de estudiar la tendencia espacial de una enfermedad como la tuberculosis.
En el cartograma se distinguen cuatro conglomerados cuya distribución espacial sitúa a dos de ellos fuera de la Gran Área Metropolitana y el cuarto abarca los cantones del sur de la misma.
La zona del Caribe costarricense constituye una unidad espacial de exceso de riesgo claramente establecida. Esta situación es coincidente con la zonificación del perfil epidemiológico del país debido a las características socioeconómicas, socioculturales y ambientales que promueven la cohesión regional de estos cantones. No cabe duda que el contexto social y ambiental es un predictor de la probabilidad de enfermar y morir, incluyendo a la tuberculosis.
La zona de exceso de riesgo del Pacífico Norte se corresponde con la Región Chorotega. Esta funciona también como una unidad espacial desde el punto de vista epidemiológico, con niveles relativamente homogéneos de incidencia de otras enfermedades transmisibles y no transmisibles así como causas de mortalidad externas.
Los territorios de las zonas fronterizas norte y sur presentan niveles relativamente altos de riesgo a pesar de estar sujetos potencialmente a problemas de subregistro. Se trata de territorios receptores de población migrante muchas veces indocumentada, vulnerabilizada desde el punto de vista socioeconómico y en condiciones de hábitat rural disperso. Estos territorios conforman también conglomerados de alta incidencia de ITS/VIH/SIDA.
El tercer conglomerado lo integran los cantones del sur de la Gran Área Metropolitana,que son los más deprimidos desde el punto de vista socioeconómico en la región capital.
El patrón espacial de morbilidad que se ha descrito puede ser explicado también a partir de argumentos estructurales de la sociedad costarricense como es el modelo de desarrollo centro-periferia que caracteriza al país. Los cantones periféricos con mayor privación material y desventaja socioeconómica tienden a alcanzar los niveles más altos de riesgo a pesar de la cobertura universal y solidaria de la atención médica que provee la Caja Costarricense de Seguro Social.
Los cantones periféricos localizados en las zonas fronterizas muestran los niveles más altos de ruralidad y dispersión de los asentamientos humanos. Asimismo, estos territorios concentran los mayores problemas de acceso físico-geográfico a la atención sanitaria, pero también pueden presentar los mayores problemas de subregistro, situación que termina ocultando la verdadera magnitud de algunos problemas de salud. Esto podría indicar un problema de mayor magnitud que lo que se está mostrando.
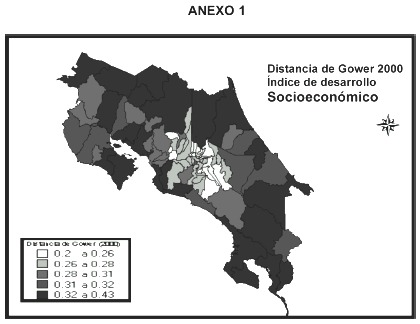
El mapa del Índice de Desarrollo Socioeconómico cantonal que se anexa, revela importantes desigualdades socioespaciales y niveles de desventaja socioeconómica que correlacionan en gran medida con la situación de la morbilidad por tuberculosis. Ver anexo 1.
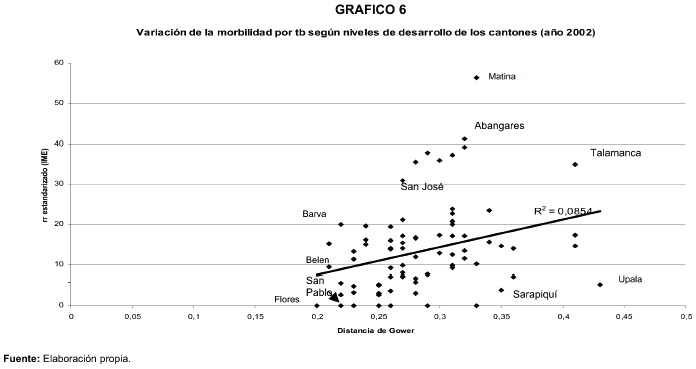
En el grafico 6 se muestra un diagrama de dispersión, cuyo propósito es analizar la correlación a nivel ecológico-cantonal del Índice de Desarrollo Socioeconómico modelado a través de la Distancia de Gower y la probabilidad de enfermar de tuberculosis para el año 2002. Esta última variable aparece estandarizada por edad a través del IME.
El coeficiente de correlación entre ambas variables alcanzó un valor de r=0,29. La brecha socioeconómica territorial explica cerca del 8%de las variaciones espaciales del riesgo de transmisión. Es evidente que existen otras fuerzas contrarias o reductoras de iniquidades como es la política social y la política de salud como parte de ella, la existencia del seguro social orientado por principios de solidaridad, además de otras, como es el caso del subregistro potencial de información que se ha mencionado.
El subdiagnóstico y el subregistro pueden llegar a ser particularmente alto en los territorios fronterizos y externos a la región capital, sobretodo en aquellos caracterizados por una mayor movilidad o migración poblacional y donde existe menor acceso a los servicios sanitarios. Estos territorios son precisamente los que más se separan del modelo lineal establecido.
Sin embargo, los datos de correlación son coherentes con lo que se ha explicado sobre la pobreza y la privación material como factor de vulnerabilidad de la población humana.
4. Caracterización de mortalidad
En este apartado se presentan datos estadísticos de mortalidad para una serie de treinta años, agrupados por cantones y a nivel nacional. La descripción de las tendencias se hace a través de indicadores brutos y estandarizados por edad. Se presentan gráficos estadísticos y mapas que ilustran los patrones espacio-temporales, y se establece una comparación entre los indicadores estandarizados de incidencia de morbilidad y mortalidad, con el propósito de establecer algunas hipótesis sobre la eficiencia de las políticas sociales y sanitarias en el control de este problema de salud.
La tendencia hiperanual de la mortalidad por tuberculosis para un período de treinta años 1970-2001, dibuja una pendiente negativa, casi como una disminución constante. El riesgo de morir por tuberculosis ha disminuido en el transcurso de este período de tiempo. En el siguiente gráfico se muestra la tendencia a través de dos indicadores: la frecuencia bruta de mortalidad y el Índice de Mortalidad Estandarizado. Debido al tamaño pequeño del número de defunciones anual se muestran los datos agrupados por trienios.
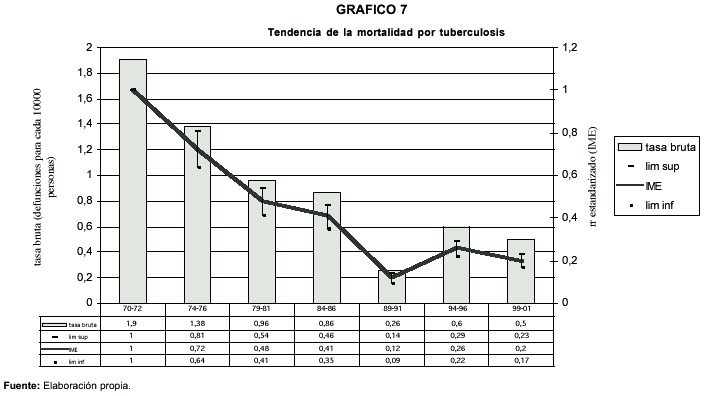
El gráfico anterior evidencia como la probabilidad de morir de tuberculosis ha decaído en el país casi sostenidamente desde 1970 hasta finales de los ochentas, cuando se incrementa ligera pero singnificativamente desde el punto de vista estadístico. Hacia finales del período considerado decae nuevamente aunque aun no se alcanza el mínimo logrado en el trienio 1989-1991.
Es de destacar que hacia finales del período, la protección de morir de tuberculosis se incrementó, es decir, la probabilidad de morir de una persona era 80% menor que en 1970.
Si se comparan los trienios 1994-1996 con el trienio 1999-2001, no se evidencia una reducción significativa del riesgo de morir. Considerando que la estrategia DOTS se comienza a establecer como un proceso paulatino de incremento espacial de coberturas en el entorno del período mencionado, para este momento no se aprecian sus efectos positivos sobre la mortalidad a nivel nacional. Es cierto que en los últimos años considerados se revierte la tendencia de incremento del riesgo de morir que se estaba manifestando, pero esto no es significativo desde el punto de vista estadístico.
Si se comparan las tendencias de la morbilidad y la mortalidad, es evidente que a pesar de que la morbilidad no ha disminuido notablemente respecto a 1970 (debido al incremento de los casos notificados en los años noventa), se produce una contención del riesgo de morir en el país. Esta tendencia no se asocia tanto a los efectos positivos de la DOTS, ya que se ha estado manifestando desde los años setentas debido probablemente a la ampliación de coberturas de la atención primaria y la efectividad de los tratamientos farmacológicos.
La correlación entre los patrones espaciales de morbilidad y mortalidad debe aportar elementos explicativos sobre la efectividad del control de la enfermedad, el proceso de curación y la respuesta social que ofrece cada territorio y a nivel nacional. Se presentan los datos graficados de correlación a través de diagramas de dispersión. En el eje de las X se ha colocado el Índice de Morbilidad Estandarizado como explicativo del Índice de Mortalidad Estandarizado que aparece en el eje de las Y.
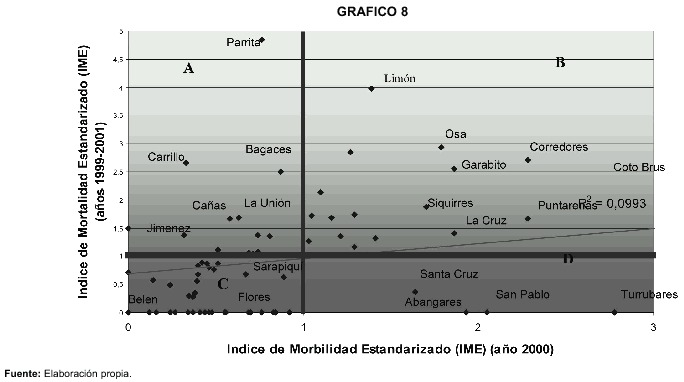
En el siguiente gráfico se muestra la asociación morbilidad-mortalidad con datos de morbilidad a partir de casos notificados en el año 2000 y de mortalidad correspondientes al trienio 1999-2001.
El gráfico muestra que la correlación entre ambos indicadores de morbilidad y mortalidad es relativamente baja r=0,30, es decir, la variación espacial del riesgo de enfermar solo explica el 9% de la variación espacial del riesgo de morir. Significa que aquellos territorios con mayor riesgo de enfermar de tuberculosis no presentan como tendencia un mayor riesgo de morir, controlando en todo caso la interacción que puede ejercer la edad en esa asociación. Esa tendencia se podría explicar a partir de la influencia positiva de los servicios de salud locales, particularmente los de atención primaria que en muchos casos contribuyen a contener la letalidad de la enfermedad.
En el gráfico anterior se distinguen cuatro grupos de territorios de acuerdo a su posición respecto al riesgo promedio nacional de enfermar y morir.
En el cuadrante A aparecen el grupo de territorios que se protegen o tienen menor riesgo de transmisión de la tuberculosis pero que tienen exceso de riesgo de morir. En el cuadrante B aparecen los territorios que tienen exceso de riesgo de enfermar y también de morir. En el cuadrante C se ubican los cantones con los niveles más bajos de riesgo de enfermar y morir por tuberculosis, en este caso aparecen territorios relativamente aventajados desde el punto de vista socioeconómico. Finalmente, en el cuadrante D aparecen territorios cuya población presenta el mayor riesgo enfermar y el menor riesgo de morir.
Del análisis del esquema anterior se desprenden interrogantes para cada una de la cuatro situaciones mencionadas, especialmente en los cuadrantes A y D en los que evidencian importantes disparidades entre los niveles de morbilidad y mortalidad: ¿cómo es posible que un territorio tenga un bajo riesgo de transmisión de tuberculosis y al mismo tiempo un exceso de riesgo de morir de sus pacientes?, o en el caso contrario: ¿cómo es posible que un territorio se caracterice al mismo tiempo por presentar exceso de riesgo de transmisión de tuberculosis y bajo riesgo de morir para sus pacientes?
Sin dudas el análisis comparativo de riesgos morbilidad-mortalidad debe fructificar en investigaciones detalladas que permitan evaluar la experiencia de aplicación de la DOTS y los servicios de salud.
El comportamiento de la mortalidad según grupos etarios evidencia una tendencia generalizada de disminución en el período de treinta años,como se muestra en el siguiente gráfico:
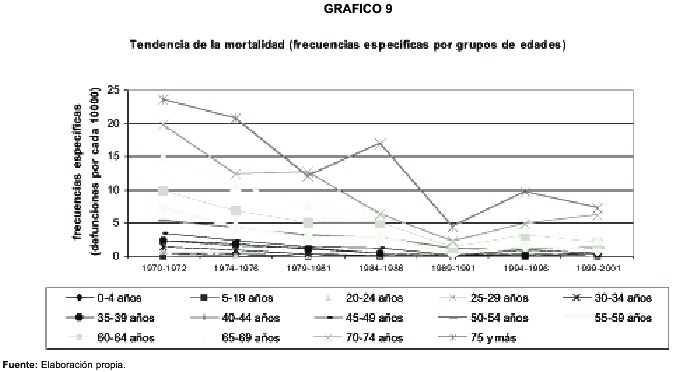
El esquema anterior evidencia en primer lugar el incremento del riesgo de morir de tuberculosis según la edad, el grupo etario más afectado son los mayores de 75 años, seguidos por el grupo de la franja de edad 70-74 años. La tendencia era mucho más clara a inicios del período de análisis, en tanto hacia el año 2000, el riesgo de morir de todos los grupos etarios es muy parecido. Esto se debe a que la probabilidad de morir de los grupos de mayores de 75 años ha disminuido mucho más durante los treinta años que en el resto de los grupos de personas.
Se destaca la tendencia particular del grupo de personas entre 70 y 74 años de edad que a pesar de cumplir con la tendencia general de reducción del riesgo de morir, es el único grupo etario que en toda la década pasada incrementa sostenidamente la mortalidad por tuberculosis.
La distribución territorial del riesgo de morir de tuberculosis se analiza a través del IME para el año 2002. Los datos se clasifican y presentan a través de un cartograma en el siguiente mapa.
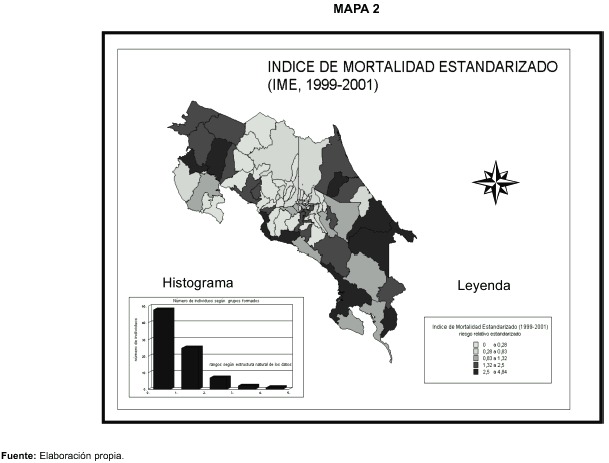
En este mapa se muestra el patrón espacial del riesgo de morir de tuberculosis. Es un patrón muy parecido al presentado anteriormente en el mapa de morbilidad. En ambos casos se evidencia un incremento del riesgo de morir hacia los territorios periféricos del país, particularmente la zona Huetar Atlántica y la Chorotega,así como a lo largo de la costa del Pacífico y el sur de la Gran Área Metropolitana.
El nivel de correlación del riesgo de morir según territorios con el Índice de Desarrollo Socioeconómico cantonal es notable. Esta tendencia se aprecia en el siguiente gráfico que representa un diagrama de dispersión cuya nube de puntos significa la ubicación de los cantones entre los dos ejes de coordenadas.
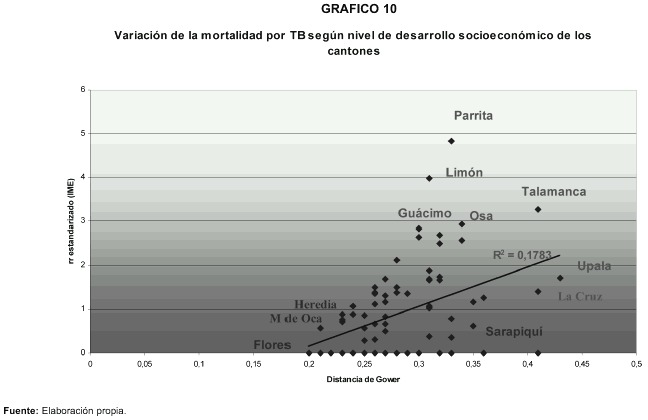
En el esquema anterior se aprecia cierta tendencia al incremento del riesgo de morir en los cantones en la medida que su nivel de desarrollo socioeconómico es relativamente más desventajoso. Sin embargo, el índice de desarrollo social no alcanza a explicar linealmente la mayor parte del patrón espacial del riesgo de morir, posiblemente porque este depende además de otros factores mencionados que tienden a compensar las diferencias socioeconómicas entre grupos poblacionales en el país.
5. Conclusiones
- La tendencia de la morbilidad por tuberculosis para el período 1970-2001 es notablemente variable. Se evidencia un primer momento 1970-1992 en el que se produce un descenso sostenido del riesgo de enfermar que correlaciona con el desarrollo de las políticas sanitarias de ampliación de coberturas y de atención primaria. El segundo momento se produce durante casi toda la década de los noventa, marcado por el aumento de la incidencia de la enfermedad, como manifestación clara de la reemergencia de este problema de salud en el país y posiblemente por las mejoras en los procesos diagnósticos y registrales de la información. El tercer momento (disminución de la incidencia) se verifica en los últimos años del período de estudio, probablemente asociado con la respuesta social ante la enfermedad: desarrollo y consolidación de la atención primaria y mejoría del acceso a la atención sanitaria a partir de los Equipos Básicos de Atención Integral en Salud.
- En la medida que se incrementa la edad de la persona, la probabilidad de padecer tuberculosis aumenta. Esto es lógico debido al incremento de la vulnerabilidad del individuo desde el punto de vista socioeconómico y biológico por el deterioro de su capacidad inmunológica. Esta situación no ha dejado de manifestarse durante todo el período de tiempo considerado. El grupo de mayores de 55 años es el más afectado de todos, alcanzando entre 4 y 8 veces más probabilidad de enfermar respecto a las personas menores de 24 años.
- La probabilidad de enfermar en los grupos de personas menores de 24 años se ha comportado históricamente baja y estable a través de los años. Los grupos mayores de 25 años son los que presentan las mayores variaciones históricas del riesgo de enfermar, sobretodo el grupo de mayores de 55 años.
- El exceso de riesgo masculino se ha manifestado históricamente, esta tendencia es más clara en los grupos de personas mayores de 24 años de edad, especialmente en el grupo de 35 a 44 años de edad. Se podría explicar por las características de la persona masculina de mayor desgaste físico laboral dentro de los grupos de personas vulnerables socioeconómicamente ante la tuberculosis.
- El patrón espacial de la morbilidad y la mortalidad evidencia importantes variaciones y formación de conglomerados en algunas partes del país.Las regiones de mayor riesgo son la del Caribe, la Chorotega (en el Pacífico Norte) y sur de la Gran Área Metropolitana, integrando conglomerados con altos niveles de autocorrelación espacial.
- Los territorios de las zonas fronterizas norte y sur presentan niveles relativamente altos de riesgo a pesar de estar sujetos potencialmente a problemas de subregristro. Se trata de territorios receptores de poblaciones migrante muchas veces indocumentada, vulnerabilizada desde el punto de vista socioeconómico y condiciones de hábitat rural disperso. Estas particularidades pueden obstaculizar en alguna medida el acceso a los servicios de salud.
- El patrón espacial de morbilidad y la mortalidad puede ser explicado parcialmente a partir de argumentos estructurales de la sociedad costarricense como es el modelo de desarrollo centro-periferia que caracteriza al país.
- Los cantones periféricos con mayor privación material y desventaja socioeconómica tienden a alcanzar aun los niveles más altos de riesgo a pesar de la cobertura universal y solidaria de la atención médica que provee la Caja Costarricense de Seguro Social. Esta situación tiende a desaparecer con los años probablemente, en la medida que mejora el acceso a la atención sanitaria.
- Al comparar las tendencias de la morbilidad y la mortalidad,es evidente que a pesar de que la morbilidad no ha disminuido notablemente respecto a 1970 (debido al incremento de los casos notificados en los años noventa), se produce una contención del riesgo de morir en el país. Esto se explica probablemente por el incremento del acceso a la atención sanitaria apoyado en la ampliación de coberturas de la atención primaria y la efectividad de los tratamientos farmacológicos.
*Profesor de la Escuela de Tecnologías en Salud.Universidad de Costa Rica
**Directora del Laboratorio Clínico. Área de Salud Belén Flores.CCSS.
1 Caminero Luna, José A. Unión Internacional Contra la Tuberculosis y Enfermedades Respiratorias. París, Francia.2004.P.1.
2 CCSS/MS/INCIENSA.Manual de Normas de Atención y Vigilancia para el Control de la Tuberculosis. Costa Rica. 2004.P.9.
3 OMS. Investigaciones por valor de US$30 millones para elaborar nuevas pruebas de detección de enfermedades infecciosas mortales. Página OMS.23 Octubre 2004.
4 OPS/OMS. La tuberculosis sigue siendo un problema grave de salud en las Américas, señalan expertos en el Día Mundial de la Tuberculosis.Noticias e Información Pública. Organización Panamericana de la Salud.Washington, 24 de marzo de 2003.
5 OPS/OMS.¿Qué es DOTS/TAES? Organización Panamericana de la Salud. 1999.P 11.
6 Tuberculosis. Strategy &Operations,Monitoring & Evaluation. Stop Tuberculosis. http://wwww.paho.org.Mayo 2004.
7 OPS/OMS. Estado Actual de la Tuberculosis en el Mundo. Organización Panamericana de la Salud. 2004. http:www.paho.org
8 OMS/ONUSIDA. La combinación del tratamiento de la tuberculosis con las pruebas y tratamiento del VIH puede salvar en África hasta 500,000 vidas de personas infectadas por el VIH todos los años. Comunicado de prensa conjunto OMS/ONUSIDA.DAIS ABEBA (ETIOPÍA). 21 de Septiembre de 2004.
9 OMS. Diez años después de declarar la tuberculosis emergencia mundial, la OMS señala que 10 millones de afectados por la enfermedad han sido tratados satisfactoriamente con DOTS. OMS. Centro de Prensa.24 Marzo 2003.Ginebra.
10 OMS. Diez años después de declarar la tuberculosis emergencia mundial, la OMS señala que 10 millones de afectados por la enfermedad han sido tratados satisfactoriamente con DOTS.OMS.Centro de Prensa.24 Marzo 2003.Ginebra.
11 OPS/OMS.El enfoque de género y la tuberculosis.Tuberculosis.Septiembre 1998.Vol.1,N °2. OPS/OMS/HCP/HCT/TUB.P.3.
12 OMS.Control Global Tuberculosis.Organización Mundial de la Salud.Reporte 2004.
13 El Panamá América.La tuberculosis sí se puede detener.Panamá.Domingo 29 Octubre 2000.
14 Torres, Juan Luis. Tuberculosis en un centro de reconocimientos médicos.IV Congreso Nacional de Medicina del Mar,Gijón,1999.
15 La tuberculosis sí se puede detener. El Panamá América.Panamá.Domingo 29 Octubre 2000.
16 Equidad reta al nuevo milenio.La Nación.Domingo 9 de Mayo de 1999.P.20A.
17 Solá M.,Gardella A y otros. Tuberculosis en un centro de atención primaria de un área socioeconómica deprimida: variables asociadas al abandono del tratamiento. Atención primaria. Vol.7 No. 6, junio 1990,P.422.
18 Álvarez Gordillo GC,Dorantes Jiménez JE y otros. La búsqueda de la atención para la tuberculosis en Chiapas, México.Rev. Pan Salud Pública 9 (5),2001,P.290.
19 Palma Beltrán,O.R.El abandono del tratamiento en tuberculosis.Realidad actual y perspectivas futuras.Rev.Arg.Tuberc Enf.Pulm y Salud Pública.Vol.XLIV, No.1,1983,p.15.
20 Benach J.Yutaka Yasui,et al.Atlas de Mortalidad de España en Áreas Pequeñas (1987-1995). Universitat Pompeu Fabra.Cataluña.España.2001.
21 Carsteir V,Morris R.Deprivation and health in Scotland.Aberdeen:Aberdeen University Press,1991.
22 Benach J.Borrell C,García MD,Chamizo H.Desigualdades sociales en mortalidad en áreas pequeñas en España.SESPAS Informe 1998.Sociedad Española de Salud Pública y Adminsitración Sanitaria.Granada:1998:141:175.
23 Breslow NE Day NE.Statistical methods in cancer research.Vol II.The desing and analysis of cohort studies. IARC Scientific Publications no.82.Lyon:IARC,1987.
*Primera Propiedad: Si Ta es K1 veces Tb y Tb es K2 veces Tc,entonces Ta es K1*K2 veces Tc
24 Rué Monserrat Carme Borrell.Los métodos de estandarización de tasas.Revisiones de Salud Pública 1993;3:263-295.
25 WHO.Global tuberculosis control-survillance, planing, financing.Who Report.2004.
26 CCSS,MS,OPS/OMS,INCIENSA.Manual de Normas de Atención y Vigilancia para el Control de la Tuberculosis.Costa Rica.Enero 1999.
27 Mata.A Zeidy y Obando R.Jorge.Programa Nacional de Tuberculosis y sus Logros en el Periodo 1999-2002.Informe de Actividades.