Introducción
El porocarcinoma ecrino es un tipo raro de cáncer de piel que se origina de la porción intraepidérmica de las glándulas sudoríparas ecrinas. Puede ser primario o más frecuentemente una transformación maligna de un poroma ecrino.
Representa alrededor del 0.01% de todos los tumores cutáneos. Se presenta en adultos mayores y es de igual incidencia en ambos géneros.
Se han reportado menos de 300 casos de porocarcinoma ecrino desde el primer caso descrito por Pinkus y Mehregan en el año 1963. (Weedon D. 2010)
Alrededor del 17% de los porocarcinomas ecrinos son recurrentes y el 19% presentan metástasis a ganglios linfáticos regionales, la diseminación sistémica es rara encontrándose en el 11% de los casos. . ( Mckee, Phillip H. 2005 )
Tiene una tasa de mortalidad del 67% de los casos metastásicos. Se ha reportado también escasos casos de metástasis a distancia.
El caso reportado en esta publicación, es de un paciente con porocarcinoma ecrino en el miembro superior derecho con metástasis a ganglios linfáticos axilares, y es uno de los pocos casos con metástasis a distancia.
Resumen del caso
El caso corresponde a un paciente masculino, 63 años de edad, vecino de Limón, casado. Presenta antecedentes de tabaquismo de 3 paquetes por día por 30 años. Niega antecedentes patológicos o quirúrgicos.
Refiere que hace 30 años inició con lesiones cutáneas a nivel del miembro superior derecho, progresivas con evidencia de edema. Fue referido, en el 2009 del Hospital Tony Facio de Limón al Hospital Rafael Ángel Calderón guardia con sospecha de carcinoma epidermoide invasor y con ultrasonido axilar que reportaba lesiones en tejido blando del miembro superior derecho y evidencia de nódulos linfáticos axilares sugestivos de metástasis. Se le realizó biopsia con aspiración con aguja fina de los ganglios axilares derechos cuyos extendidos citológicos evidenciaron células con pleomorfismo; con núcleos que varían en forma y tamaño, cromatina laxa hipercromática y nucléolos visibles. El citoplasma va de eosinofílico denso a algunos con microvacuolas mal definidas. Las células se disponen en patrón sincitial, papilar y escasas células sueltas. Se observa también otra población de células fusiformes de núcleos alargados hipercromáticos sin nucléolos visibles. (Fotografía 1). Con estos hallazgos, la citología se reportó como positiva por tumor con patrón bifásico epitelial y estromal y se sugiere toma de biopsia quirúrgica.
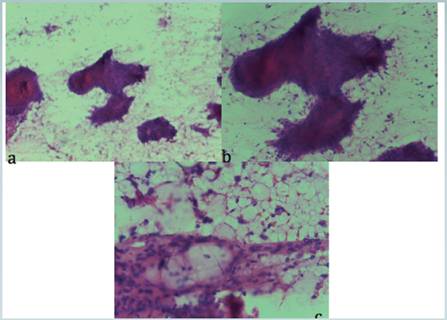
Fotografía 1 a,b) papilas y sincitios de células con citoplasma eosinofílico con núcleos hipercromáticos. c) Algunas de las células presentan vacuolas en el citoplasma
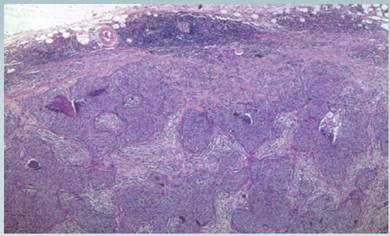
Posteriormente se tomó una biopsia quirúrgica para congelación e inmunofluorescencia la cual se reportó como negativa. Además se enviaron otros fragmentos de piel para estudios histológicos. Dichos fragmentos presentan una superficie blanquecina, y el fragmento de mayor tamaño medía 3.5 x 3 x 3 cm. La biopsia reveló , a nivel de la hipodermis, una neoplasia de estirpe epitelial dispuesta en nidos y constituida por células de escaso citoplasma eosinofílico, núcleo claro y nucléolo visible con moderada variación del tamaño y forma. No se observaron puentes intercelulares ni perlas córneas. Además se observó importante reacción desmoplásica. Dicha neoplasia se extiendía hasta el margen profundo de la muestra y se originaba en porciones inferiores de la epidermis con brotes sólidos que presentaban necrosis central. (Fotografía 2)
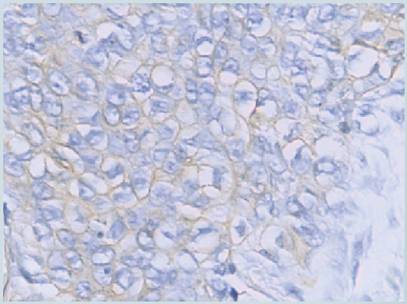
Con la inmunohistoquímica, la neoplasia expresó marcadores de CK7 y Antigeno de Membrana Epitelial (EMA). (Fotografía 3). Fue negativa para antígeno carcinoembriónico (ACE), antígeno leucocitario común (LCA), cromogranina y enolasa neuroespecífica. El diagnóstico correspondió a un carcinoma ecrino (poroma ecrino maligno).
Fotografía 2 a) neoplasia de estirpe epitelial dispuesta en nidos sólidos con algunos con necrosis central. Se evidencia estroma desmoplásico. b) células con escaso citoplasma eosinofílico y núcleos claros de tamaño variable con nucléolos visibles
Se estudió el caso en sesión de oncología y cirugía, luego se acordó como única opción, la desarticulación del hombro derecho. Sin embargo el paciente se niega a dicho procedimiento y exige su egreso.
En Abril del 2012, el paciente fue referido al Hospital Rafael Ángel Calderón Guardia por una fractura patológica a nivel del húmero proximal derecho. Por lo cual se realizó una amputación interescapulotorácica derecha. En el servicio de anatomía patológica, se recibió la pieza amputada, la cual mide en total 75 x 15 x 12 cm y presenta un aspecto edematoso con múltiples lesiones a lo largo del brazo y antebrazo, de aspecto fungoide (Fotografía 4)
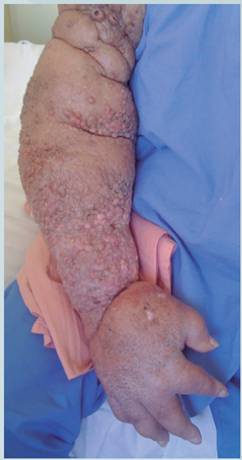
Fotografía 4 Miembro superior derecho de aspecto edematoso, con múltiples lesiones de forma fungoide. ( fototografía realizada antes de la amputación)
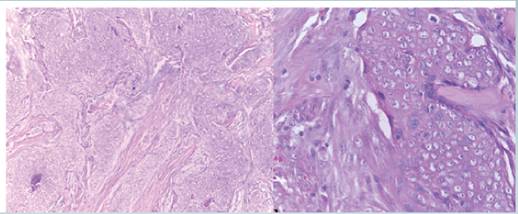
Histológicamente dichas lesiones presentaron las mismas características descritas en la biopsia anterior. Con la inmunohistoquímica, las células neoplásicas expresaron EMA ,ACE en los lúmenes; además se evidenció positividad de CK7 y p53 a nivel de todas las células tumorales. El tumor infiltraba extensamente la dermis, hipodermis así como hubo evidencia de permeación linfovascular y compromiso de los márgenes de la desarticulación (Fotografías 5,6). El diagnóstico fue establecido como porocarcinoma.
A nivel del margen de amputación se extrajeron 4 ganglios linfáticos los cuales presentaron metástasis por carcinoma. (Fotografía 7)
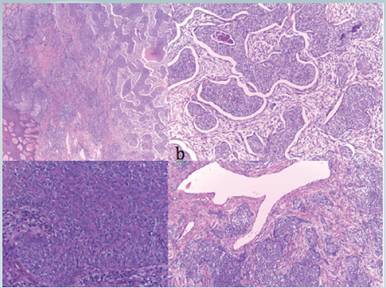
Fotografía 5 a) Origen epidérmico de la neoplasia. b) nidos de células neoplásicas a nivel de la dermis, algunos con centro necrótico. Nótese el estroma desmoplásico. c) células con citoplasma eosinofílico escaso y núcleos claros con nucléolo visible. d) permeación vascular
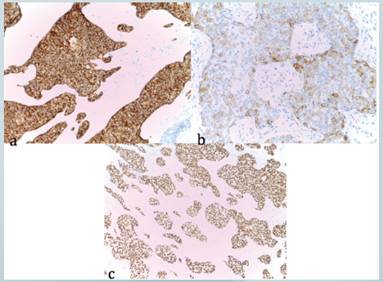
Fotografía 6 a) expresión difusa e intensa de Citoqueratina 7. b) expresión parcial de EMA (incluye expresión en los bordes luminales). c) expresión difusa de p53
Posterior a la amputación, se le realiza gammagrafía ósea la cual reporta aumento focal de concentración a nivel de la clavícula izquierda y las costillas izquierdas 7, 8 y 9 además de afectación del tercio distal del fémur izquierdo; dichos estudio fue reportado como compatible con metástasis óseas. Se le realizó también una tomografía axial computarizada de tórax la cual mostró nódulos parenquimatosos sospechosos bilaterales, el mayor mide 13 mm y nódulos pleurales, le mayor mide 2 cm.
Se refirió al paciente a Radioterapia y a seguimiento con fisiatría. Además se mantuvo en seguimiento con oncología. Falleció en Mayo del 2013.
Discusión
El porocarcinoma ecrino es una neoplasia cutánea poco frecuente, originada de las células acrosiringias , y que presentan un potencial metastásico. Aunque tiene baja incidencia, se considera la neoplasia maligna más frecuente de los tumores de glándulas sudoríparas. ( Mckee, Phillip H. 2005 )
Puede ocurrir de novo o puede presentar una transformación maligna de un lesión preexistente.
El porocarcinoma ecrino es más frecuente en los adultos mayores, entre 50 y 80 años de edad y presenta diferencia en la incidencia entre hombres y mujeres . (Yu L, Olsen S. 2009). Sin embargo algunas publicaciones refieren que el porocarcinoma ecrino es más frecuente en mujeres con un porcentaje del 60% (Sanz E y col. 2007)
Sus manifestaciones clínicas cutáneas pueden variar desde una lesión solitaria poco característica tal como un nódulo ulcerado o una placa, pólipo o una lesión verrucosa. El sitio más común de aparición del porocarcinoma ecrino es en los miembros inferiores (50%), seguido por cabeza, cuello y tronco (24%). Se observa también en menor frecuencia en vulva, pene, mamas, lecho ungueal y miembros superiores. (Zeidan Y, Zauls J. 2010).
Puesto que la presentación clínico es poco característica, la biopsia es necesaria para el diagnóstico.
Dentro de los hallazgos histopatológicos, se observa en el tumor primario, células malignas originadas de la porción intraepidérmica de las glándulas sudoríparas ecrinas y pueden ser limitadas a la epidermis o comprometer la dermis.
Se observa cordones o nidos de células poligonales y el patrón cribiforme es una característica típica del tumor. La atipia nuclear es evidentes con actividad mitótica elevada y necrosis. Se puede observar también patrón pagetoide e invasión de vasos linfáticos. (Marone U, Caraco C. 2011).
Con los estudios de inmunohistoquímica las células neoplásicas son positivas para citoqueratina, EMA, ACE y p53.
Esta positividad confirma el origen acrosiringeo de las células. Los marcadores EMA y ACE se observan con más frecuencia en los bordes de los lúmenes (Kurisu Y, Tsuji M. 2013). Se observa expresión del p53 en el 88% de los casos pero no se considera un marcador para confirmar la malignidad de la neoplasia ya que hay estudios que mencionan que existe expresión del p53 en aproximadamente el 50% de los casos del poroma ecrino (Akalin T, Yuceturk A. )
En la citología por aspiración con aguja fina se observan sábanas y grupos discohesivos de células redondas o ovaladas bien o poco definidas de tamaño variable y a veces con citoplasma vacuolado. El núcleo es hipercromático, irregular a veces aumentado de tamaño y con nucléolo visible.
Se describen tres indicadores de mal pronóstico. Estos son la invasión linfovascular, la actividad mitótica elevada (mayor de 14 mitosis por diez campos de alto poder) y la profundidad tumoral (mayor de 7 mm) son indicadores de agresividad clínica.(Robson A, Greene J. 2001).
En el 10% de los casos se observa metástasis a órganos sólidos y en el 20% metástasis a ganglios linfáticos. La recurrencia local ocurre en el 20% de los casos. No hay estudios amplios sobre el pronóstico de esta neoplasia.
El diagnóstico diferencial incluye un grupo grande de neoplasias; los principales diagnósticos diferenciales son el carcinoma basocelular, el carcinoma epidermoide, el melanoma maligno y los adenocarcinomas metastásicos a piel. (Yu L, Olsen S. 2009).
El tratamiento de elección es la resección amplia del tumor primario. La Cirugía Mohs es también aceptada en este caso . Dicha resección se debe acompañar con linfadenectomía terapéutica. El papel del ganglio centinela permanece desconocido en estos casos y se utiliza en casos cuya histología presenta hallazgos con potencial de agresividad. (Goel R, Centos MJ. 2003)
Existe poca experiencia con respecto al manejo con quimioterapia y radioterapia y los estudios han demostrado poca respuesta al tratamiento. Se han realizado también estudios clínicos de tratamiento con electroquimioterapia la cual consiste en introducir la droga directamente en las células tumorales. Dicha terapia ha mostrado alta respuesta en los pacientes con tumores primarios o metastásicos. (Vendeweyer E. Renate C. 2006).
Conclusión:
El porocarcinoma ecrino es un diagnóstico poco usual y puede ser confundido con neoplasia muchos más frecuentes en la piel tales como el carcinoma epidermoide y el carcinoma basocelular. Por lo tanto se sugiere complementar los estudios histológicos con inmunohistoquímica para confirmar el origen acrosiringio de las células neoplásicas. Tiene potencial metastásico y de recurrencia por lo cual es importante realizar un resección amplia el tumor y descartar invasión de ganglios linfáticos regionales. En cuanto al tratamiento no existe un protocolo específico ya que el tumor tiene baja respuesta a la quimioterapia y la radioterapia.