Introducción
Las valoraciones de niños pequeños en la Sección Clínica Médico Forense por denuncias de maltrato o síndrome de niño agredido son frecuentes, es importante conocer el manejo de los casos y se debe tener presente el aporte que puede brindar al caso en particular el uso de los rayos x, en específico el barrido radiológico; mismo que constituye un elemento de juicio que aporta información clave para la resolución de cada caso; desde el aporte que brindan en cuanto al cuadro lesionológico como tal, como hallazgos de imágenes que apunten a diagnósticos alternativos. (I.Gómez de Terreros et al, 2006).
Motivo por el cual en el presente artículo se expone un caso de este tipo donde se ahonda en cuanto a la importancia radiológica, criterios de inclusión para la realización del barrido radiológico, así como otras condiciones que se pueden evidenciar en el mismo; información que el médico forense debe conocer y aplicar a la hora de valorar un caso de síndrome de niño agredido.
Presentación de caso
Primera valoración
Se realizó el día 20 de enero 2015, visita al Hospital Nacional de Niños, de acuerdo a la Solicitud de la Autoridad Judicial. Se trató de un masculino de 1 mes de edad, costarricense. Fecha de nacimiento 06 de diciembre de 2014, lugar de residencia: San José, Pavas. Se encontraba junto a su madre, quien brindó la historia, en la cual indicó que el lunes 19/01/2015 ella tenía una cita en ginecología y dejó al bebé con el padre del menor, del cual ella está separada pero que lo visita y lo cuida y al volver a tomar al bebé, lo notó irritable y tenía unas manchas de sangre en los pies.
Además indicó que al niño le compró una tina un poco pequeña y que cuando lo bañaba el menor pateaba los bordes de la tina, golpeándose él solo.
En cuanto al estado actual, el menor se encontraba en buen estado general, con ropa de hospital, limpio. La madre negó estados anteriores y posteriores.
En relación con el examen físico, en la cabeza, el rostro, el cuello, el tórax y el abdomen no se evidenciaron lesiones. En la pelvis, a nivel de la región lumbar a la altura de la cresta iliaca postero superior derecha se evidenció una equimosis azulada, en disposición horizontal y ovalada, dolorosa, de 3.5x2cm y en los miembros inferiores una equimosis azulada en la cara dorsal de la región metatarsiana del pie izquierdo, ovalada, dolorosa, de 4x2cm, acompañada de aumento de volumen local y engrosamiento plantar.
Se revisó el expediente médico del Hospital Nacional de Niños, donde en las notas médicas se encontró como diagnósticos edema bipodálico y heridas en pies. Sospecha de Síndrome de Niño Agredido con callos óseos y fracturas en miembros inferiores, laceraciones en ortejos y hematoma en región lumbar.
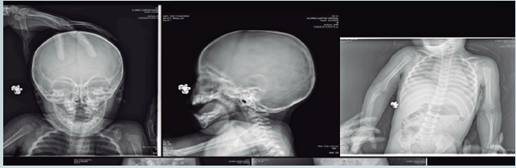
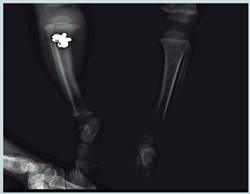
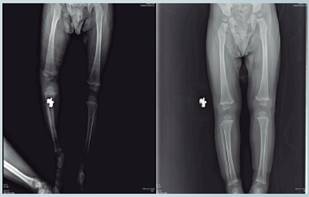
El reporte radiológico de los estudios realizados en ese centro al menor reveló, a nivel de huesos largos reacción perióstica contínua, en relación con periostitis a nivel femoral y tibial bilateral. Imagen sugestiva de fractura en “asa de balde” del borde medial epifisiario de ambas tibias y del borde lateral del fémur distal izquierdo. (ver figuras 1,2 y 3)
Así como, trazo de fractura a nivel de la diáfisis del quinto metatarsiano derecho y del tercer metatarsiano izquierdo, las cuales correspondían con el cuadro clínico del paciente.
De acuerdo con la interconsulta realizada a Cirugía General, se indicó que el probable mecanismo de trauma era retroversión de ortejos con fractura concomitante de tobillo.
Se completaron estudios donde el ultrasonido de abdomen y TAC cráneo fueron normales.
Se le descartó osteogénesis imperfecta por parte del servicio de genética.
Las pruebas de coagulación se reportaron normales.
El resultado del VDRL fue reactivo por lo que se le inició tratamiento con Penicilina Benzatínica y se completaron estudios, donde el VDRL de la madre fue negativo, así como el FTA ABS del menor y la madre, por lo que se descartó la sífilis congénita; así como que los hallazgos radiológicos no concordaban con LUES congénita, por lo que se le suspendió el tratamiento con Penicilina.
En esa primera valoración se le emitió una incapacidad temporal de 6 semanas a partir de ocurridos los hechos en estudio y se indicó que se debía revalorar a los 6 meses de ocurridos los hechos, una vez dado de alta.
Segunda valoración
La valoración se realizó el día 11 de febrero 2016, en la Sección Clínica Médico Forense, el niño ingresó del brazo de su madre y los acompañaba su abuela materna, ya que la madre aún era menor de edad. En ese momento el menor ya tenía un año de edad.
La madre refirió en este momento que al mes de nacido, el niño tenía 15 días de haber comenzado con llanto persistente, fue llevado a la Clínica de Pavas, donde lo valoraron y le dijeron que era cólicos lo que tenía pero continuó con el llanto, por lo que lo llevaron al Hospital de Niños y le volvieron a decir que eran cólicos. Refirió la madre que el día 19/01/2015 ella andaba afuera de la casa junto a su hijo en una cita médica de ella y al llegar, notó que tenía sangrado en los dedos de los dos pies, por lo que lo llevaron al Hospital de Niños, allí le dijeron que el niño sufría de agresiones. Refiere que lo dejaron internado y durante el internamiento le hicieron exámenes, le dijeron que tenía sífilis por lo que requirió el tratamiento con Penicilina y posteriormente se le descartó la enfermedad.
Con respecto al estado actual la madre indicó que el menor empezó a caminar hacía 6 días y que casi no se había caído. Indicó que estaba comiendo de todo, que tenía muy buen apetito y refirió que el niño tenía 9 meses de estar en la casa junto a ella y sus abuelos, así como que los pies ya no le sangraban.
Con respecto al examen físico se encontraba eutrófico, ingresó deambulando de la mano de la madre, sin dificultad para la marcha, no se evidenciaron lesiones externas, se encontraba alerta, activo, limpio, bien cuidado, cardiopulmonar estable, abdomen sin datos patológicos, no había hipotrofias en miembros inferiores ni acortamientos clínicos, presentaba mancha mongólica en la región lumbar, tenía cicatrices no retráctiles en el brazo derecho, en las piernas y en el tobillo derecho. Movilizaba adecuadamente las extremidades.
Se le realizó barrido radiológico (protocolo de niño agredido) en la Unidad de Radiología del Departamento de Medicina Legal, donde no se evidenciaron fracturas en el cráneo, clavículas, costillas, pelvis, ni en los huesos largos de los miembros superiores ni inferiores y no se observaron las fracturas antiguas reportadas en el Hospital de Niños; por lo que el radiólogo forense indicó que las mismas tuvieron una excelente evolución desde el punto de vista radiológico con consolidación y remodelación completa. Así mismo, se le realizó medición radiológica de miembros inferiores, donde se puso de manifiesto un acortamiento derecho de 9mm con respecto al izquierdo.
Se le pidió a la Autoridad Judicial que aportara las radiografías originales que se le realizaron en el Hospital Nacional de Niños, las cuales fueron reportadas por el radiólogo del Departamento quien indicó la existencia de fracturas en costillas y extremidades inferiores, en distintos estadios de evolución. Por lo que se concluyó que con base en los elementos de juicio con que se contó, las lesiones descritas en los reportes radiológicos y documentos del Hospital de Niños, así como en la primera valoración médico legal eran compatibles con un síndrome de niño agredido; por lo que se le ratificó la incapacidad temporal y se indicó que el evaluado sanó sin secuelas funcionales.
Discusión
De acuerdo con Madrigal E, 2010; el síndrome de niño agredido se puede definir como el cuadro clínico caracterizado por los daños agudos o crónicos en la salud de un menor, como consecuencia de una serie de agresiones debidas a trauma físico, psicológico-emocional, etc., que pueden llevarlo a un estado secuelar en múltiples áreas de la vida, u ocasionarle la muerte.
Es importante siempre tener en cuenta factores que deben estar presentes para catalogar un caso de síndrome de niño agredido como tal, mismos que están presentes en el caso anteriormente indicado, de acuerdo con Fernández G y Perea J; 2004, entre los indicadores que pueden encontrarse se pueden mencionar:
El niño presenta lesiones significativas y una historia de trauma es negada.
La historia indicada por el adulto no explica la lesión que presenta el menor. La historia de la lesión cambia con el transcurso del tiempo. Existen múltiples lesiones en diferentes estadios y en diferentes partes del cuerpo. No se ofrece una historia de trauma y las fracturas en niños menores de 2 años, con formación de callos.
Aparte de la valoración clínica que se realiza a estos niños se debe tener en cuenta la valoración radiológica que puede aportar gran información, como es el caso supracitado.
El American Collage of Radiology estableció el estándar en cuanto al estudio esquelético, el cual debe realizarse siempre en los menores de dos años dado que por debajo de esta edad las fracturas metafisarias no tienen porque impedir caminar, provocar cojera, dificultar el movimiento de las piernas o gatear sin dolor. (I. Gómez de Terreros et al, 2006).
Por encima de los cinco años la exploración esquelética de cribado está demostrado que no tiene utilidad.
Los del grupo de dos a cinco años deberán explorarse según orienten los datos clínicos. (I. Gómez de Terreros et al, 2006).
El Dr. Hebel Abellán radiólogo del Departamento de Medicina Legal, indica que el barrido radiológico debe realizarse a todo niño menor de 3 años. Indica que a mayor edad, menor confiabilidad.
Sin embargo se puede hacer en todas las edades, siempre y cuando exista una correlación clínica.
El barrido radiológico permite establecer el estado evolutivo de la lesión, así como dependiendo la localización de la lesión permite establecer el índice de probabilidad de maltrato, esto debido a que se entiende por un bajo índice de probabilidad aquellas fracturas evidenciadas en clavícula, diáfisis de los huesos largos, fracturas lineales del cráneo.
Un índice moderado, en fracturas múltiples, separación de epífisis, fractura-subluxación de cuerpos vertebrales, fracturas digitales, fracturas complejas del cráneo; y de alta probabilidad la lesión metafisial, arco posterior de las costillas, escápula, esternón, procesos espinosos vertebrales, fracturas diafisarias en espiral, fracturas en “asa de cubeta o en esquina metafisiaria” (Salter y Harris tipo II) (Quirós L,2011); éstas últimas evidenciadas en las radiografías realizadas al menor en el Hospital Nacional de Niños.
De acuerdo con I. Gómez de Terreros et al, 2006, las fracturas de Salter y Harris tipo II presentan una gran variedad en su expresión radiológica que superan la denominación clásica de fracturas en esquina y en asa de cubeta, por lo que se clasifican de la siguiente manera:
Tipo I: en la que se aprecia una línea radiolúcida metafisaria correspondiente a la fractura y/o imagen en esquina y/o en asa de cubeta. Evolucionan sin deformidad metafisaria.
Tipo II: en la que la fractura forma un bloque separado del resto del hueso, adoptando una forma en luna en cuarto menguante. Evolucionan sin o con leve deformidad metafisaria.
Tipo III: en la que existe un gran desplazamiento de la plataforma metafisaria junto a un mayor o menor grado de luxación articular. Evolucionan con gran deformidad metafisaria.
En este caso se tomaron en cuenta los criterios de Brown, ya que se evidenciaron fracturas sin relación con el mecanismo de trauma narrado y las mismas eran múltiples y de distinta evolución.
Así mismo, es importante en los estudios radiológicos indicados determinar o descartar diagnósticos diferenciales que pueden ocasionar imágenes o condiciones similares en las radiografías; en este caso en específico se encontró en las primeras imágenes radiológicas realizadas en el Hospital de Niños, cambios por periostitis femoral y tibial bilateral; mismos que pueden evidenciarse en la sífilis congénita, ya que se han encontrado cambios de osteocondritis, periostitis y osteítis en caso de Lues congénita; donde los hallazgos son simétricos y comprometen múltiples huesos, siendo las extremidades inferiores las más afectadas. Se ha descrito la presencia de bandas radiolúcidas metafisiarias, que se consideran actualmente como un hallazgo no específico de la sífilis. (Moraes, Mario, & Estevan, Miguel. 2012.)
Etiología que posterior a la realización de estudios de laboratorio al niño y la madre, fue descartada; al igual que osteogénesis imperfecta y trastornos de coagulación.
Por lo anterior, se concluyó de la forma supracitada el presente caso, de manera que con todos los elementos de juicio con que se contó al momento de la valoración, se pudo fundamentar que el caso se trató de un síndrome de niño agredido.
Conclusión
En el presente caso se pudo evidenciar la importancia de la radiología en este tipo de valoraciones. Además de tener claro los criterios diagnósticos del síndrome de niño agredido, se debe conocer cuando es necesario el apoyo con elementos de este tipo que permitan sustentar de forma objetiva la pericia solicitada y de esta manera poder identificar lesiones; así como tener presente los diagnósticos diferenciales que pueden cursar con hallazgos radiológicos similares.