Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Costarricense de Ciencias Médicas
Print version ISSN 0253-2948
Rev. costarric. cienc. méd vol.25 n.1-2 San José Jan. 2004
Sara Fernández R 1
Resumen
Hematuria es la presencia de eritrocitos en la orina, ésta será definida según el método utilizado. La hematuria microscópica aislada benigna es la más frecuente de todas, tiene una prevalencia de 0,5 a 4 % en niños de edad escolar, con una incidencia en niñas mayores de 6 años de 340/100000 y en niños de 120/100000. En el diagnóstico es fundamental confirmar la hematuria en tres muestras de orina consecutivas y descartar los falsos diagnósticos. Se puede clasificar en microscópica o macroscópica y en función de la clínica que presente el paciente, en hematuria aislada o asociada. También es muy importante para el pronóstico del paciente lograr determinar si la hematuria es de origen glomerular o no glomerular. La primera presenta un 80% de glóbulos rojos dismórficos, orina color café y proteinuria mayor a 2 (+), que generalmente se refiere a patología intrínseca del riñón como glomerulonefritis proliferativa y de tipo no proliferativa. Por otro lado, la hematuria no glomerular se presenta con una orina en donde más del 80% de los glóbulos rojos son eumórficos, orina con coágulos, rutilante y generalmente con proteinuria menor a 2 (+), sugiriendo más causas de origen obstructivo o patología urológica del sistema urinario inferior. Para el diagnóstico de la hematuria una buena historia clínica y el examen físico son suficientes en la mayoría de los casos.
En conclusión, la hematuria en niños con mayor frecuencia se trata de hematuria aislada benigna que no requiere mayor evaluación diagnóstica, por lo que, los exámenes más avanzados serán realizados según hallazgos clínicos y sospecha diagnóstica.
Palabras Clave: Hematuria, clasificación, evaluación, diagnóstico.
Abstract:
Hematuria is when there are red cells in urine and it will be defined by the laboratory test that we use.
Mild isolated microscopic hematuria is the most frequently diagnosed. Its prevalence is around 0,5 to 4 % in all age school children. The incidence in children of 6 year and older is by sex girl 340/10.0000 and boys 120/10.0000.
Diagnosis is made by confirmation of hematuria by 3 consecutive sediments.
Classification of hematuria is made as microscopic or macroscopic and isolated or related hematuria when it has clinical symptoms.
In other side we most to defined if there is a glomerular hematuria, it has 80% of red cells dimorphic, with brown urine and proteinuria more than 2 (+). It refers an intrinsic kidney disease like a proliferative or no proliferative glomerulonephritis. Or no glomerular hematuria , in this case the 80% of red cells are eumorphic, the urine is red and generally it has proteinuria less than 2 (+), we might think in a urological pathology .
In conclusion the most frequent hematuria in childhood is isolated microscopic hematuria and it doesnt need any specific test just and sediment, complete clinical story.
Key Words: Hematuria, classification, evaluation, diagnostic.
Introducción:
La hematuria se puede describir como un síndrome clínico que puede ir asociado o no a otros signos o síntomas (1)
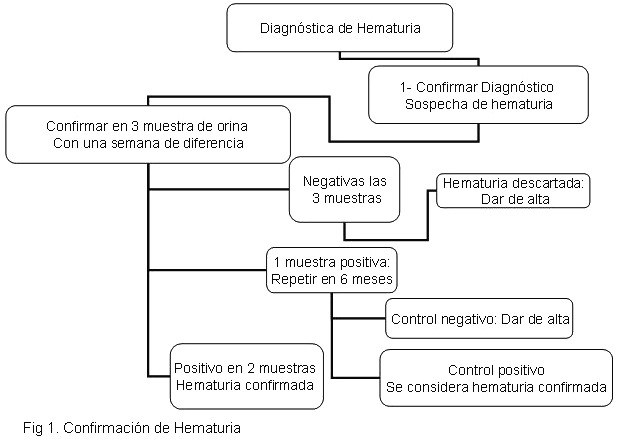
Se habla de hematuria cuando se observan eritrocitos en 2 ó 3 muestras consecutivas de orina, en intervalos de tiempo variables (de 1 hasta 12 semanas) (1, 2,3)
Según el método utilizado se dice que hay hematuria por:
1) Métodos semicuantitativos: cuando se detectan más de 5 eritrocitos por campo, de mayor aumento en orina fresca y centrifugada (10 ml) (1, 2, 4)
2) Métodos cuantitativos: la presencia es de más de 5 000 eritrocitos por minuto.
3) Por tira diagnóstica: la cual detecta de 5-20 GR x mm, (esta tira también puede detectar hemoglobina libre y mioglobina) (1,2)
La hematuria microscópica se puede encontrar frecuentemente entre las dos primeras décadas de la vida, existiendo una gran lista de causas, sin embargo la mayoría de estas son idiopáticas o benignas, lo que sugiere que no se trata de una enfermedad renal significativa (4)
Se ha observado una prevalencia de hematuria aislada entre 0,5 – 4 % en niños de edad escolar(1,5) La incidencia de la hematuria microscópica aislada, en menores de 6 a 12 años de edad (2) se presenta en niñas en una proporción de 340/100.000 y en niños, de 120/100.000 y la tasa de desaparición de la hematuria aislada se observa en un 30% anual.
Diagnóstico diferencial:
1) Falsas Hematurias: Son aquellas sustancias o agentes que son capaces de producir orina rojiza confundiendo el diagnóstico con hematuria y que se deben de descartar, tales como:(1,2)
-Alimentos (moras, remolachas, colorantes)
-Fármacos (salicilatos, ibuprofeno, metronidazole, hierro, sorbitol, fenotiacinas,, nitrofurantoína, sulfasalacinas, acetofenitidina, azatioprina, antipirina, desferroxamina, fenolftaleína)
-Contaminantes exógenos (plomo, benceno)
-Infección urinaria (Serratia mercescens)
-Enfermedades metabólicas (hemoglobinuria, mioglobinuria, porfirinuria alcaptonuria)
-Pañal rojo por uratos, o sangrado uterino.
-Orina color amarillo-naranja por deshidratación, urobilinógeno bilirubina, caroteno, piridium, rifampicina.
2) Falsos positivos al utilizar tiras reactivas (dipstick)
Se han observado hasta un 10% de falsos (+) con recipiente contaminado con blanqueador o álcali. (2) Contaminación de la muestra con sustancias oxidantes tipo hipoclorito, presencia de hemoglobinuria, mioglobinuria. (1, 2,3) Los falsos (-) se pueden presentar cuando hay ácido ascórbico, o la orina está concentrada.
La hematuria se puede clasificar según aspecto de la orina en macroscópica, cuando se observa a simple vista, con tonalidades que varían entre rojo y marrón y en microscópica, cuando sólo se logra detectar por medio del microscopio.
También se clasifica en función de la existencia o no de clínica asociada, en aislada, donde el único dato encontrado es la hematuria. Ni la historia clínica ni el examen físico aportan datos de enfermedad renal y asociada o sintomática, cuando se asocia a otros signos y síntomas (proteinuria, hipertensión)
Su evolución, diagnóstico, tratamiento y pronóstico dependerán en gran parte del origen de la hematuria. Así entonces, se debe definir si ésta es de origen glomerular sugiriendo más bien una enfermedad renal intrínseca o bien de origen no glomerular. (1)
1. Henaturia de origen glomerular:
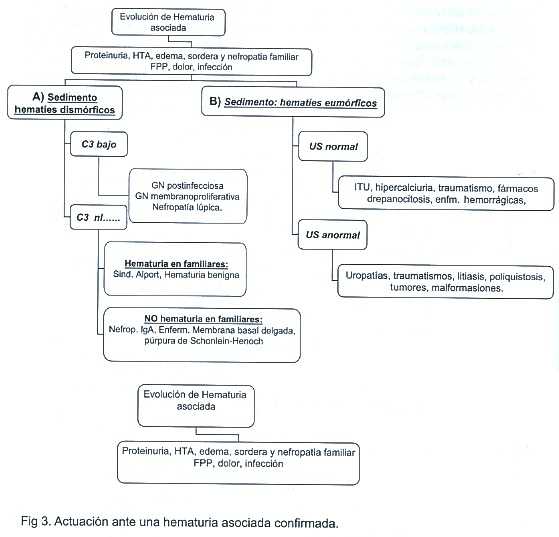
Más del 80 % de los glóbulos rojos son dismórficos (acantocitos). (1,2,6,7) Se ha descrito incluso un dimorfismo especial del eritrocito, llamado células G1(células con círculo concéntrico y con círculos más pequeños adheridos)(5,8), que al estar presentes en más de un 5%, sugieren una especificidad y sensibilidad del 100% de que el sangrado es de origen glomerular (5,8) El volumen corpuscular medio es menor (VCM) al de los eritrocitos plasmáticos (9) La orina es de color marrón oscuro uniforme, sin coágulos (1) Se observan cilindros hemáticos en el sedimento. Proteinuria mayor a 2 (+) (2) y generalmente asociada con otros síntomas o signos como edema, hipertensión, sordera. (1,2)
Etiología de causa glomerular:
A. Glomerulonefritis Proliferativa:
Glomerulonefritis post infecciosa, nefropatía por IgA, glomerulonefritis mesangiocapilar, proliferativa mesangial, asociada a Lupus, glomerulonefritis rápidamente progresiva o púrpura de Schönlein-Henöch. (1,2)
B. Glomerulonefritis no Proliferativa:
Síndrome de Alport, nefropatía de la membrana basal delgada (hematuria benigna familiar), glomérulo-esclerosis focal segmentaria, Síd. Hemolítico urémico, nefroesclerosis glomerulonefritis membranosa, microangiopatía diabética, necrosis cortical, síndrome nefrótico de cambios mínimos. (1,2)
2.Hematuria de origen no glomerular:
Más del 80% de los eritrocitos son eumórficos (1, 2, 6,7) y con VCM similar al de los eritrocitos sanguíneos. (9) Orina con coágulos frecuentes, rutilante y la proteinuria generalmente es menor a 2+. (2)
Etiología de causa no glomerular:
Infección del tracto urinario, tuberculosis, litiasis renal, anomalías metabólicas por litiasis (hipercalciuria, hiperoricosuria, hiperoxaluria), malformaciones renales, enfermedad quística renales, tumores (Wilms, Leucemias), hematuria de esfuerzo, trombosis de la vena renal, traumatismos renales, epididimitis, balanitis, prostatitis, cuerpos extraños vesicales o uretrales, cistitis hemorrágica no infecciosa, enfermedades hematológicas (drepanocitosis) (1,2)
Diagnostico:
Para logra realizar el diagnóstico etiológico de una hematuria es indispensable realizar una historia clínica completa donde nos interesa investigar en la anamnesis:
A) Antecedentes personales: Lugar de procedencia, antecedentes perinatales, infecciones urinarias previas, deporte que practica, presencia de prótesis o implantes, período previo a la hematuria (infecciones, fármacos, inmunizaciones) (1,2)
B) Antecedentes familiares: Otros familiares con hematuria, enfermedades familiares (quistes renales, sordera), insuficiencia renal crónica, hipertensión arterial, litiasis o anomalías metabólicas favorecedoras, enfermedades hematológicas (drepanocitosis, coagulopática) (1,2)
Así como una exploración física completa determinando una valoración cronológica pondo-estatural, toma de la presión arterial, presencia de edemas, manifestaciones hemorrágicas (petequias, equimosis), inspección de pabellones auriculares, comprobar audición, signos de cardiopatía. En abdomen; descartar masas, ascitis, soplos abdominales. En el aparato genitourinario; descartar la presencia de estenosis uretral o balanitis, características del chorro urinario.
Buscar signos de artritis, dolor articular, presencia de escoliosis, o alteraciones de la marcha. (1, 2, 3)
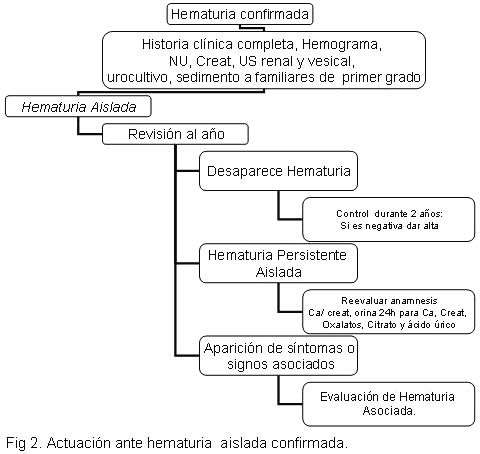
Como ayuda diagnóstica se pueden realizar una serie de exámenes complementarios sin embargo, no todos son necesarios en al evaluación inicial. Estos se realizarán según los hallazgos encontrados en la historia clínica y el examen físico. En general las hematurias aisladas requieren un menor número de exámenes que las asociadas a otros síntomas o signos. (1, 2,4) Fig. 1, 2 y 3.
Exámenes de laboratorio:
Sedimento urinario: morfología de los eritrocitos, cilindros, cristales.
Urocultivo: si se sospecha ITU.
Hemograma y reactantes de fase aguda (PCR, VES)
Bioquímica sanguínea: Creat., Cl, Ca, Fosf, Mg, ácido úrico, transaminasas.
Excreción urinaria de proteínas, calcio, citrato, oxalato, ácido úrico en orina de 24h.
Equilibrio ácido-base, pruebas de coagulación.
Anticuerpos anti-ADN, Inmunoglobulinas, complemento (C3, C4), serología de Hepatitis B y cultivo de exudado faríngeo.
Otros estudios:
US renal: Es útil para descartar hidronefrosis, litiasis, quistes, masas, malformaciones congénitas, valorar morfología y tamaño renal.
Otros como Urografía, cistografía, TAC, angiografía, resonancia magnética se indicarán según hallazgos clínicos.
Biopsia renal: Debe valorarse cada caso por individual, además que la tendencia actual es que sea cada vez más selectivo y conservador en pacientes con hematuria asintomática (10)
En la evaluación de la hematuria no glomerular en niños se debe incluir un escrining para hipercalciuria, pues se documenta que de un 27 – 35 % de niños con hipercalciuria tienen hematuria sin proteinuria(11,4) La presencia de hipercalciuria y hematuria aumenta el riesgo de urolitisis en un 13-17 % , esto porque 17% de 56 niños con hipercalciuria y hematuria desarrollaron cálculos renales en un periodo de 5 años de observación, viéndose favorecido el riesgo por hematuria masiva y antecedentes familiares de litiasis(11) Algunos autores sugieren que la hipercalciuria crónica puede causar daño tubular con pérdida de la capacidad de acidificación; este defecto de acidificación podría contribuir a la formación de los cálculos (12) La etiología de la hematuria es incierta pero se cree que se debe a la cristaluria, o la presencia de cristales de oxalato de calcio(12)
Para el diagnóstico de hipercalciuria se debe determinar al menos en 2 muestras de orina aislada la relación calcio/creatinina en mg/mg, considerando valores normales menores a 0,2 en niños de edad escolar; en lactantes menores de 6 meses, valores normales menores a 0,8 y en niños de 6 meses a 1 año valores menores de 0,6 se consideran normales. (12) O bien realizar la excreción de Ca urinario la cual se considera hipercalciuria cuando esta es mayor a 4 mg/kg/día (orina de 24h) en niños mayores de dos años. (12)
En caso de relacionarse con hipercalciuria se debe realizar una historia dietética cuidadosa para determinar una excesiva ingesta de calcio, sodio, proteínas o vitamina A y D, determinar además otras causas de hipercalciuria. (12)
Para concluir es importante recordar que nuestra actitud ante una hematuria en pediatría es expectante, considerar que en la mayoría de los casos se trata de una hematuria aislada asintomática que no requiere mayor evaluación más que una adecuada vigilancia.
Referencias:
1. García Nieto V & Santos Rodríguez F. Nefrología Pediátrica, 1 ed., Madrid España: Editorial Grupo Aula Médica, 2000: 487-490. [ Links ]
2. Madrigal G. Manual de Diagnóstico y Terapéutica en Pediatría, 1 ed., San José Costa Rica: Editorial Universidad de Costa Rica, 1999: 421-424. [ Links ]
3. Holiday M, Barrat T & Avner E. Pediatric Neprhology, 3 ed., Baltimore USA: Editorial Williams & Wilkins, 1993: 366-367, 438, 954, 524-525. [ Links ]
4. Feld L, Meyers K, Kaplan B, Stapleton B. Limited evaluation of microhematuria in Paediatrics. Paediatrics 1998; 102: 1-5. [ Links ]
5. Lettgen B, Wohlmuth A. Validity of G1-cell in the differentiation between glomerular and non-glomerular haematuria in children. Pediatr Nephrol 1995; 9: 435- 437. [ Links ]
6. Tsukahara H, Yoshimoto M, Morikawa K, Okada T, Kuroda M, Sudo M. Urinary erytrocyte volume analysis: A simple method for localizing the site of hematuria in pediatric patients. J of Pediatr. 1989;115: 433-436. [ Links ]
7. Pollack C, Pei-Ling L, Gyôry A. et all. Dysmorphism of urinary red blood cells-Value in diagnosis. Kidney Int 1989;36: 1045-1049. [ Links ]
8. Kitamoto Y, Tomita M, Akamine M. et all. Differentiation of hematuria using a uniquely shaped red cell. Nephron 1993;64: 32-36.
9. Ôner A, Ahmad T, Besbas N, Yilmazoglu G, Saatci. Identification of the source of hematuria by automated measurement of mean corpuscular volume of urinary red cells. Pediatr Nephrol 1991; 5: 54-55. [ Links ]
10. Feld L, Stapleton B, Duffy L. Renal biopsy in children with asyntomatic hematuria or proteinuria: survey of pediatric nephrologist. Pediatr Nephrol 1993; 7:441-443 [ Links ]
11. García C, Miller L, Stapleton B. Natural history of hematuria associated with hypercalciuria in children. AJDC. 1991;145:1204-1207. [ Links ]
12. Stapleton B, Hematuria associated with hypercalciuria and hyperruricosuria: a practical approach. Pediatr. Nephrol 1994; 8:756-761. [ Links ]
1 Pediatra, Residente de Nefrología Pediatrica, Servicio de Nefrología, Hospital Nacional de Niños