Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Costarricense de Ciencias Médicas
versão impressa ISSN 0253-2948
Rev. costarric. cienc. méd vol.20 no.3-4 San José Dez. 1999
Resumen
Describe las características clínicas y epidemiológicas, métodos diagnósticos y la terapéutica empleada en los pacientes con síndrome de Guillain-Barré atendidos en el Hospital San Juan de Dios durante el período comprendido entre el 1 de enero de 1994 y el 31 de diciembre de 1998.
Se revisaron en forma retrospectiva un total de 36 expedientes de pacientes que egresaron con el diagnóstico de síndrome de Guillain-Barré del Hospital San Juan de Dios. Todos los pacientes fueron valorados por médicos del servicio de neurología y cumplieron con los criterios diagnósticos de Asbury y Cornblath.
El 64% de los pacientes fueron hombres. El grupo etario más frecuente fue el de 30 a 49 años de edad, sin embargo la distribución en todos los grupos de edad fue similar. La incidencia fue mayor durante los meses de mayo a diciembre, época de mayor precipitación lluviosa en el país. Una patología previa se identificó en 25 casos (70%). La infección previa de las vías respiratorias superiores ocurrió en 13 pacientes (36 %) y el antecedente de enfermedad diarreica fue observado en 6 pacientes (17%). Se realizó punción lumbar al 94,5% de los pacientes; el 50% presentó disociación albúmino citológica en el líquido cefalorraquídeo inicial.
Los estudios electrofisiológicos fueron realizados en el 72% de los casos y todos fueron compatibles con una neuropatía periférico aguda desmielinizante. Todos los pacientes presentaron manifestaciones clínicas motoras, el 97% presentó afección de miembros inferiores, el 81% fue de predominio distal y en el 78% la progresión fue ascendente. El 36% presentó compromiso sensitivo, 31 % autonómico y el 31 % afectación de pares craneales. El síndrome de Miller Fisher se presentó en el 5.5 % de los casos. En el 42 % de los pacientes se utilizó la gammaglobulina como terapia específica. El 25% de los pacientes requirieron ventilación mecánica. La mortalidad fue del 8%.
Las características clínicas de los pacientes con síndrome de Guillain Barré encontradas en nuestro estudio son similares a lo reportado por varios autores. Es de resaltar el hecho que la mayoría de los casos se presentaron durante los meses de mayo a diciembre, época en que se observa en Costa Rica con gran frecuencia infecciones de vías respiratorias superiores y que en una población pediátrica y en un grupo de pacientes adultos se han demostrado picos epidémicos de infecciones por el virus de la Influenza A y Parainfluenza.
El estudio del líquido cefalorraquídeo fue el método diagnóstico más utilizado, el 50% presentó disociación albúmino citológica. Los estudios electrofisiológicos mostraron una neuropatía periférico aguda desmielinizante. La gammaglobulina fue la terapia específica más usada.
Palabras clave
Síndrome de Guillain Barré, polirradiculoneuritis, Síndrome de Miller Fisher, influenza, Campylobacter jejuni.
Abstract
To describe clinical and epidemiological characteristics, diagnosis and treatment of patients with Guillain-Barré syndrome seen at the Hospital San Juan de Dios in San José, Costa Rica, from january 1994 to december 1998.
A retrospective analysis was realized on the medical files from 36 patients discharged with the diagnosis of Guillain-Barré syndrome. All patients met the previousiy published criteria from Asbury and Combiath and were evaluated by the Neurology Service.
The annual incidence of the Guillain-Barré syndrome was 1.2 cases per 100.000 inhabitants. We found 36 patients with the inclusion criteria, 64% of them were men. lt was more frequent in patients between 30-49 years old and in the rainy months from May to December. A recent infection was demonstrated in 70% of patients. The most frequent infectious processes were respiratory tract ínfections (36%) and diarrhea (17%). In 50% of the patients we found albumino-cytologic dissociation in the Cerebro Spinal Fluid. We performe electrophysiologic studies in 72% of patients and were abnormal in alí of them. All patients presentes clínical motor manifestations and in 78% an ascendent progressive course was observed. The Miller Fisher syndrome was observed in 5.5% of the patients. The patients were treated in 42% with High Doses of IV Gammaglobulin. Twenty five percent of the patients required assisted mechanical ventilation. The mortaiity rate was 8%.
The clinical and epidemiological characteristics of patients in this study were similar to those described in medical literature except for a high incidence of the syndrome in the rainy months from May to December. With the knowledge of the high incidence of influenza virus infection in this season in our country, we need more studies regarding the relationship of influenza A virus and Guillain-Barré syndrome in Costa Rica.
Key words
Guillain Barre Syndrome, polyradiculoneuropathy, Miller Fisher Syndrome, Influenza, Campylobacter jejuni.
Introducción
En 1859, Landry describió una parálisis aguda, rápidamente ascendente, en ocasiones asimétrica y progresiva, que comprometía inclusive los músculos respiratorios (1). En 1876 se le dio el nombre de parálisis ascendente de Landry (2).
En 1916 Georges Guillain, J. A. Barré y A. Strohi describieron en dos soldados franceses del Batallón de los Húsares un síndrome similar a la parálisis ascendente de Landry; pero, además, con una importante contribución relacionada con un aumento de las proteínas del líquido cefalorraquídeo (LCR), mientras las células se encontraban normales (disociación albúminocitológica) (2, 3). Posteriormente Haymaker y Kemohan en 1949 (1, 4) estudiaron por primera vez la patología del síndrome, y encontraron que la lesión primaria se situaba en el núcleo de las raíces motoras y sensitivas, donde se unen para formar el nervio espinal.
Las observaciones clínicas generales se atribuyeron a Guillain y Barré y es probable que André Strohi se encargara de los aspectos electrofisiológicos de la enfermedad (3).
El síndrome de Guillain Barré se define como una polirradiculoneuropatía inflamatoria de origen inmunológico, con afectación predominantemente motora, de evolución aguda o subaguda (4). Se ha convertido en la primera causa de parálisis flácida después de la erradicación de la poliomielitis (2, 5, 6). Se caracteriza por debilidad simétrica en las extremidades, pérdida de los reflejos osteotendinosos, signos o síntomas sensitivos leves y una disfunción autonómica variable. Afecta a pacientes de todas las edades y de uno u otro sexo (1, 4, 7, 8)
Se ha descrito el antecedente de una infección respiratoria o gastrointestinal en las cuatro semanas previas al inicio de los síntomas neurológícos en 50-75% de los casos (4, 5, 8-12). El diagnóstico es clínico y puede ser confirmado por las características del líquido cefalorraquídeo y por estudios electrofisiológicos (3, 4)
La incidencia mundial varía entre 1 y 2 casos por 100 000 habitantes y la mortalidad puede superar el 10% (4, 6, 8, 13). Debe considerarse como una emergencia médica y ser manejada en un hospital que posea una Unidad de Cuidados Intensivos, ya que hasta un 20 % de los pacientes podrían requerir ventilación mecánica (3). Entre el 70 y 85% de los casos se recuperan al año y dejan un 20 % con secuelas funcionales (1-4). La probabilidad de discapacidad perrllanente aumenta con la severidad y duración de la enfermedad (4,7).
El objetivo de este estudio es describir las características clínicas y epidemiológicas, los métodos diagnósticos y la terapéutica empleada en los pacientes con síndrome de Guillain Barré atendidos en el hospital San Juan de Dios durante el período comprendido entre enero de 1994 y diciembre de 1998.
Materiales y métodos
Se revisaron en forma retrospectiva todos los expedientes de pacientes que egresaron del hospital San Juan de Dios con el diagnóstico de síndrome de Guillain-Barré durante el período comprendido entre el 1 de enero de 1994 y el 31 de diciembre de 1998. Todos los pacientes fueron valorados por los médicos del servicio de neurología y cumplieron con los criterios diagnósticos de Asbury y Cornblath, (2, 4, 5) a saber, debilidad motora progresiva de más de un miembro y arreflexia o hiporreflexia. Además se consideraron otras características para apoyar el diagnóstico tales como progresión en días o semanas, simetría relativa, signos o síntomas sensitivos leves, ausencia inicial de fiebre, compromiso de nervios craneales, disfunción del sistema nervioso autónomo, inicio de la recuperación dos o cuatro semanas después de cesar la progresión, proteínas en LCR mayores de 50 mg/dl y pleocitosis mononuclear menor de 50 células/mm (disociación albumino-citológica), después de la primera semana de evolución y disminución de la velocidad de conducción nerviosa o bloqueo.
Se evaluaron las variables edad, sexo, fecha de aparición de los síntomas,estancia intrahospitalaria, estudios electrofisiológicos, análisis del LCR,complicaciones y tratamiento específico instaurado.
Los estudios electrofisiológicos fueron realizados en el servicio de Neurología del hospital y se utilizó un electromiógrafo DANTEC Counterpoint MK-2.
Resultados
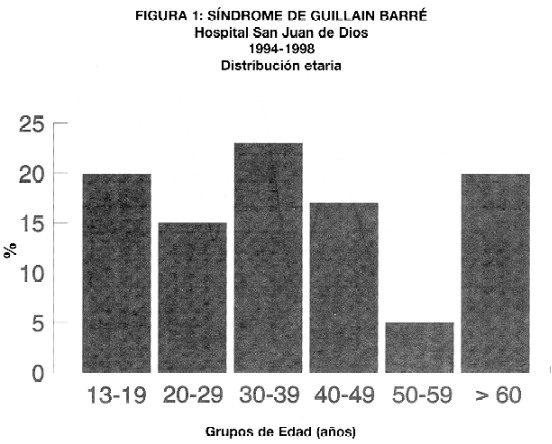
La edad de los pacientes estuvo en un ámbito de 13 a 82 años; y se encontró con mayor frecuencia en el grupo etario de 30 a 49 años, para una edad promedio de 39.5 años. No obstante la incidencia fue similar en todos los grupos de edad (fig 1). La distribución por sexo fue de 23 hombres (64 %) y 13 mujeres (36 %).
Al relacionar la edad con el sexo, las mujeres presentaron una mayor frecuencia en el grupo etario de 30 a 39 años, en los hombres fue uniforme a través de los años.
En 25 casos (70%) se identificó algún tipo de patología previa en las cuatro semanas antes del inicio de los síntomas neurológicos. La infección de las vías respiratorias ocurrió en 14 pacientes (36%) y la enfermedad diarreica aguda en 6 (17%). Cinco enfermos (14%) presentaron otras manifestaciones previas como fiebre y linfadenopatías (3), varicela (1) e hipertiroidismo (1).
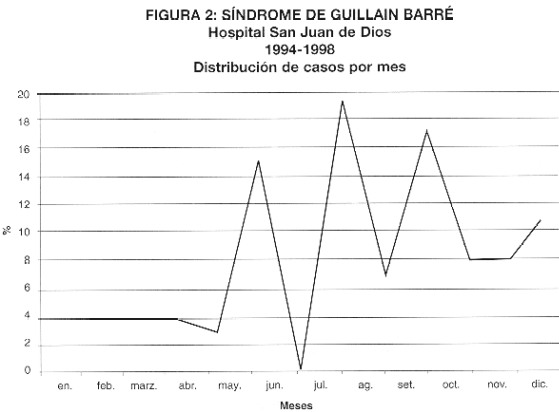
La distribución anual demostró una mayor incidencia durante los meses de mayo a diciembre, con un pico en el mes de julio (19%). No se observaron pacientes durante los meses de junio estudiados (fig 2). Trece de los 14 enfermos con el antecedente de infección de vías respiratorias se presentaron en los meses de mayo a diciembre. Los casos con antecedente de enfermedad diarreica o aquellos sin patología previa se presentaron a lo largo del año.
Se realizó una punción lumbar a 34 pacientes (94,5%) cuatro semanas posteriores al inicio de los síntomas neurológicos. El LCR de 17 pacientes (50%) presentó disociación albúmino-citológica. No se tomaron muestras de control a los pacientes que presentaron el estudio negativo. No se encontró relación entre la presencia de disociación albúmino-citológica con el antecedente de patología previa o la aparición de complicaciones.
La electromiografia y los estudios de conducción nerviosa fueron realizados en 26 pacientes (72%); todos fueron compatibles con una neuropatía periférico aguda desmielinizante.
Todos los pacientes presentaron manifestaciones clínicas motoras y el 36% tuvo compromiso sensitivo y en 31% de los casos se observó disautonomía (cuadro 1)
En dos pacientes (5,5%) se presentó la variante denominada síndrome de Miller Fisher (leve cuadriparesia arrefléxica, oftalmoplejia y ataxia). Ninguno de ellos requirió ventilación mecánica ni falleció.
No se encontraron normas para el inicio de un tratamiento específico, el cual dependió de la disponibilidad del tratamiento y de la experiencia de los médicos tratantes con su uso.
La terapia con gammaglobulina se utilizó en 15 casos (42%), los esteroides en 8 (22%), la plasmaferesis en 3 (8%), la plasmaferesis y la gammaglobulina en 3 (8%) y no se indicó terapia específica a 7 pacientes (20%).
Dentro de las complicaciones, la insuficiencia respiratoria se presentó en 9 pacientes (25%). Cinco de ellos presentaron el antecedente de infección de vías respiratorias y uno diarrea y en los otros tres no se identificó algún tipo de patología previa. (p=0,05). Todos requirieron ventilación mecánica.
Fallecieron 3 enfermos (8%); 2 de ellos tenían el antecedente de infección de vías respiratorias previo al inicio del síndrome y la causa de muerte en cada caso fue shock hipovolémico secundario a sangrado por la traqueostomía, shock séptico secundario a bronconeumonía severa y arritmia fatal. Dos habían recibido gammaglobulina endovenosa.
No se demostró relación entre la edad y la aparición de complicaciones.
La estancia hospitalaria estuvo en el ámbito de 5 a 83 días, y se encontró con mayor frecuencia en el grupo de 15 a 29 días (45%), para un promedio de 32 días. Veinticuatro pacientes (67%), ameritaron su ingreso a una unidad de cuidados intensivos, dada su evolución. No se demostró relación entre la presencia de patología previa y la duración de la estancia intrahospitalaria.
Discusión
Los estudios epidemiológicos (6, 13, 15, 16) muestran que el Síndrome de Guillain Barré ocurre en todas las edades, con una distribución bimodal, y alcanza su máxima frecuencia en adultos jóvenes y entre los 50 y 79 años de edad, además afecta más a hombres que a mujeres, datos corroborados en este estudio.
Algunos autores (3, 13) han sugerido un comportamiento estacional característico, pero el estudio de Vigilancia Nacional para Síndrome de Guillain-Barré realizado entre 1978 y 1979 en los Estados Unidos concluyó que la incidencia era uniforme a través del año (4). Esto se ha demostrado en otros países del hemisferio occidental con climas con cuatro estaciones marcadas (13, 15, 16). No obstante, no encontramos datos en la literatura sobre la distribución estacional de este síndrome en países tropicales de América. En el presente estudio, se demostró una mayor frecuencia de la enfermedad durante los meses de mayo a diciembre, los cuales corresponden a los meses más lluviosos del año y por lo tanto de mayor hacinamiento de las poblaciones.
Se han relacionado varias patologías previas con el Síndrome de Guillain-Barré, las cuales se identifican entre el 50 y 750% de los casos (9-11). En la mitad existe el antecedente de infección respiratoria o gastrointestinal en las cuatro semanas previas al inicio de los síntomas neurológicos (2-5). Se asocia a varios agentes virales y bacterianos (9, 10-12, 17-21), incluyendo los virus de la influenza, parainfluenza y citomegalovirus y las infecciones por Campylobacter (22-25) y por micopiasmas (10), siendo menos claro en su patogénesis el papel de la vacuna contra la influenza. (26)
En el presente estudio, la infección previa de las vías aéreas se asoció con mayor frecuencia, seguido de la Enfermedad Diarreica Aguda.
Arguedas y Alfaro (27) realizaron un estudio entre 1993 y 1994 destinado a conocer el patrón epidemiológico de las infecciones por virus respiratorios en un grupo de pacientes pediátricos de nuestro país. Encontraron que la infección por el virus de la Influenza A ocurre con mayor frecuencia durante el segundo semestre del año. Estudios posteriores preliminares realizados en pacientes adultos, también demostraron ese patrón epidemiológico (Pasteur Merieux Connaught, datos no publicados). Fue en esta época donde se observaron la mayoría de los casos de Síndrome de Guillain Barré en el presente estudio, además de que, la mayoría de los pacientes con el antecedente de infección previa de las vías respiratorias se presentaron en ese periodo del año.
Con respecto a la relación de las infecciones por Campylobacter con este síndrome, en Costa Rica, Rivera et al (28) demostraron que en niños, la diarrea producida por esta bacteria se presenta con mayor frecuencia en los meses de junio y julio. Desconocemos estudios en este sentido llevados a cabo en adultos en nuestro país.
En esta investigación, la incidencia de pacientes con el antecedente de enfermedad diarreica, no mostró una distribución estacional característica.
Por lo anterior, consideramos necesario realizar estudios con el fin de dilucidar el papel que pueda tener tanto el virus de la influenza como el Campylobacter en la patogénesis de este problema, ya que para uno existe una vacuna efectiva y el otro puede tratarse adecuadamente con antibióticos.
Otros patógenos como el Citomegalovirus fueron encontrados con menor frecuencia, a pesar de realizarse rutinariamente estudios serológicos en este sentido, datos similares a los encontrados previamente en nuestro país (20)
Las manifestaciones clínicas siguieron el comportamiento clásico descrito por algunos autores (3, 4, 8), o sea, un cuadro agudo de debilidad motora progresiva de más de un miembro, de predominio distal, con progresión ascendente, con compromiso sensitivo, autonómico y de pares craneales. En este estudio, la presencia de dolor fue muy significativa.
Varios autores describen la variante denominada síndrome de Miller Fisher en aproximadamente 5% de los casos (4,8), similar a lo demostrado aquí.
En los últimos años se ha tratado de clasificar este síndrome según la presencia de patología previa (infección de vías respiratorias o enfermedad diarreica), por los hallazgos electrodiagnósticos y por la demostración de anticuerpos antigangliósidos (29), con el fin de relacionarlos con su evolución y la respuesta al tratamiento específico. La variante motora pura asociada a un cuadro previo de diarrea por Campylobacter jejuni y a la presencia de anticuerpos antigangliósidos, pareciera ser la de mejor evolución y respuesta a la plasmaferesis. No obstante, los resultados de otros estudios no apoyan estas conclusiones (4, 7, 13). En nuestros pacientes, los que presentaron antecedentes de infección de vías respiratorias, tuvieron evolución más tórpida en lo que se refiere a aparición de insuficiencia respiratoria y mortalidad.
El hallazgo típico del LCR, la disociación albúmino-citológica, se encontró en 17 pacientes. Esta puede no estar presente al comienzo de la enfermedad y un líquido normal no la excluye (4). La disociación albúmino-citológica se podría encontrar en un número mayor de casos si se tomaran muestras de control a los pacientes que presenten el estudio negativo, algo que no se realizó en estos pacientes.
Los estudios electrofisiológicos fueron realizados a 26 enfermos, todos resultaron compatibles con una neuropatía periférica aguda desmielinizante. A todos los pacientes con sospecha clínica de síndrome de Guillain Barré, se les debería realizar dichos estudios, ya que son métodos muy sensibles para el diagnóstico temprano y dan una idea del pronóstico de la enfermedad (7,8,16). En los estudios realizados a nuestros pacientes no se especificó la presencia de daño axonal, lesión observada en algunos casos(30).
Ingresaron a la unidad de cuidados intensivos 24 pacientes (67%), de ellos, 9 requirieron ventilación mecánica y fallecieron 3, cifras similares a lo observado en otros estudios (30,31). Por esto es necesario ingresar a una unidad de cuidados intensivos a todos los pacientes en quienes se sospeche el Síndrome de Guillain Barré, para una vigilancia ventilatoria y monitoreo cardiaco, por el alto riesgo de presentar insuficiencia respiratoria y arritmias cardiacas (2,14-16).
La terapia específica con gammagiobulina fue la más utilizada en este estudio, seguida de los esteroides. No se ha establecido un beneficio claro que demuestre la eficacia de los esteroides en el tratamiento del síndrome de Guillain Barré (7,8,32). Varios estudios han señalado la utilidad de la plasmaféresis y la gammaglobulina en el tratamiento de la enfermedad (32-34); entre los beneficios encontrados están la disminución del tiempo en recuperar la marcha sin ayuda, mejoría de la evolución clínica y reducción del tiempo de ventilación mecánica. Estos son mayores cuando el tratamiento se inicia en las primeras dos semanas posteriores al comienzo de los síntomas neurológicos, pues, después de ese tiempo, no se encuentra ninguna utilidad (3, 7, 32)
Se necesitarán futuras investigaciones en este hospital para evaluar la eficacia de estas terapias en el tratamiento del Síndrome de Guillain Barré.
En conclusión, las características clínicas encontradas en los pacientes en este estudio fueron similares a las observadas en otros trabajos. La mayor incidencia del Síndrome de Guillain Barré observada durante los meses más lluviosos y de mayor hacinamiento poblacional (mayo a diciembre), así como la alta frecuencia de infecciones del tracto respiratorio y de enfermedad diarreica como antecedentes patológicos, son hallazgos epidemiológicos cuya importancia deberá evaluarse en estudios posteriores.
Referencias
1. Brody A, Steinbach G, Varon J. Landry -Guillain-Barré Syndrome. J Emerg Med 1994; 12: 833-837. [ Links ]
2. Pascuzzi R, Fleck J. Neuropatía periférico aguda en adultos: Síndrome de Guillain Barré y trastornos similares. Clin Neurol N Am 1997; 3: 559-576. [ Links ]
3. Ropper AH. The Guillain-Barré Syndrome, current concepts. N Engi Med 1992; 326: 11301136. [ Links ]
4. Hahn A. F. Guillain-Barré Syndrome. Lancet 1998; 352: 635-641. [ Links ]
5. Koski C. L. Guillain-Barré Syndrome. Symposium of neurovirology. Neurol Clinics 1984; 2: 355-366. [ Links ]
6. Kennedy RH, Danielson MA, Mulder DW et al. Guillain-Barré Syndrome: A 42-year epidemiologic and clinical study. Mayo. Clin Proc 1978; 53. 93-99. [ Links ]
7. Rees J. Guillain-Barré Syndrome, clinical manifestations and directions for treatment. Drugs 1995; 49: 912-920. [ Links ]
8. Andersson T, Siden A. A clinical study of the Guillain Barré Syndrome. Acta Neurol Scand 1982; 66: 316:327. [ Links ]
9. Boucquey D, Sindic CJ, Lamy M et al. Clinical and serological studies in a series of 45 patients with Guillain Barré syndrome. J Neurol Sci 1991;104 56-63. [ Links ]
10. Jacobs BC, Rothbarth PH, van der Meche FG et al. The spectrum of antecedent infections in Guillain Barré Syndrome: a case control study. Neurology 1998; 51: 1110-1115. [ Links ]
11. Stricker BH, van der Kiauw MM, Ottervanger JP et al. A case control study of drugs and other determinants as potencial causes of Guillain Barré syndrome. J Clin Epidemiol 1994;47: 1203-121 0. [ Links ]
12. Belec L. The hypothesis of infectious etiology for idiopathic nervous system diseases: from the postulated of Koch to the criteria of Hill Clin Exp Pathol 1999; 47: 207-213. [ Links ]
13. Hughes RAC, Rees JH. Clinical and epidemiological features of Guillain Barré syndrome. J Infect Dis 1997; 176 (Suppl. 2): 92-98. [ Links ]
14. Sittenfeld M, Gutiérrez B. Síndrome de Guillain Barré. Generalidades y manejo. Neuroeje 1992; 10: 4-27. [ Links ]
15. Jiang GX, Cheng Q, Link H et al, Epidemiological features of Guillain Barré Syndrome in Sweden 1978-1993. J Neurol Neurosurg Psychiatry 1997; 62:447-453. [ Links ]
16. Rees JH, Thompson RD, Smeeton NC et al. Epidemiological study of Guillain Barré syndrome in south east England. J Neurol Neurosurg Psychiatly 1998; 64: 74-77. [ Links ]
17. Nicholson KG. Clinical features of influenza. Semin Respir Infect 1992; 7: 26-37. [ Links ]
18. Cox NJ, Fukuda K. Influenza lnfect Dis Clin N Am 1998; 12: 27-38. [ Links ]
19. Salonen O, Koshkiniemi M, Saari A et al. Myelitis associated with influenza A virus infection. J Neurovirol 1997; 3: 83-85. [ Links ]
20. Boza R. Infección por Citomegalovirus en Adultos Previamente Sanos. Acta Med Costar 1991; 34: 39-44. [ Links ]
21. Visser LH. van der Meche FG, Meulstee J. Cytomegalovirus infection and Guillain Barré
syndrome: the clinical, electrophysiological and prognostic features Neurology 1996; 47: 668-673.
22. Rees JH, Soudain SE, Gregson NA et al. Campylobacter jejuni infection and Guillain Barré syndrome. N Engi J Med 1995; 333: 1374-1379. [ Links ]
23. Allos BM. Association between Campylobacter infection and Guillain Barré syndrome. J Infect Dis 1997; 176 (Suppl 2): 125-128. [ Links ]
24. Allos B. Campylobacter jejuni infection as a cause of the Guillain Barré Syndrome. J lnfect Dis Clin North Am 1998; 12: 173-183. [ Links ]
25. Nachamkin I, Ung H, Moran AP et al. Ganglioside GM1 mimicry in Campylobacter strains from sporadic infections in the United States. J lnfect Dis 1999; 333:1374-1379. [ Links ]
26. Ropper AH, Victor M. Influenza vaccination and the Guillain Barré syndrome N Engl J Med 1998; 339:1845-1846. [ Links ]
27. Arguedas A, Alfaro W. Infecciones del tracto respiratorio por virus respiratorio sincicial en pacientes pediátricos Acta Pediatr Cost 1995; 9:14-15. [ Links ]
28. Rivera P, Hernández F, Rodríguez R. et al. Observaciones sobre la epidemiología de las infecciones por Campylobacter fetus ssp jejuni. Rev Med Hosp Nal Niños Costa Rica 1983; 18: 21-29. [ Links ]
29. van der Meche FG, Visser LH, Jacobs BC et al, Guillain Barre syndrome: multifactorial mechanisms versus defined subgroups. J Infect Dis 1997;176 (Suppl. 2): 99-102. [ Links ]
30. Dematteis JA. Guillain-Barré Syndrome: a team approach to diagnosis and treatment. Am Fam Physician 1996; 54: 197-200. [ Links ]
31. Gayle K C, Sallis R. Guillain-Barré Syndrome, a severe case calling for intensive treatment. Postgrad Med 1997; 101: 279-290. [ Links ]
32. van der Meche FG, Schmitz Pl. A randomized trial comparing intravenous immune globulin and plasma exchange in Guillain Barré syndrome. N Engl J Med 1992; 326:1123-1129. [ Links ]
33. van der Meche FGA. The Guillain-Barré Syndrome: plasma exchange or immunoglobulins intravenously? J Neurol Neurosurg Psychiatry 1994; 57 (suppl): 33-34. [ Links ]
34. Walk D. Guillain-Barré syndrome, advances in neurological therapy. Surg Neurol 1997; 97: 305-307. [ Links ]
1 Sección de Medicina, Hospital San Juan de Dios.
2* Servicio de lnfectología, Hospital San Juan de Dios.
Correspondencia: Dr. Ricardo Boza. Servicios de lnfectología. Hospital San Juan de Dios, San José Costa Rica.
E mail: ricardob@cariari.ucr.ac.cr
| | | |
| | ||
| Motora | | |
| Sensitiva | | |
| Autonómica | | |
| Dolor de miembros | | |
| Afección de miembros superiores | | |
| Afección de miembros inferiores | | |
| Afección de pares craneales | | |
| Parálisis de predominio proximal | | |
| Parálisis de predominio distal | | |
| Parálisis con progresión ascendente | | |
| Parálisis con progresión descendente | | |