La tiña capitis es una micosis ocasionada por el hongo Microsporum gypseum (M. gypseum) con una amplia gama de manifestaciones: desde un cuadro leve con infección asintomática hasta cuadros clínicos con descamación tipo dermatitis seborreica, zonas de alopecia, con o sin inflamación, alopecia con presencia de puntos negros, foliculitis o querión, enrojecimiento de la zona afectada o prurito; además, puede provocar una exacerbada respuesta inflamatoria aguda de hipersensibilidad. Como parte de la manifestación inicial, esta enfermedad puede desarrollar una linfadenopatía auricular y occipital posterior.1,2
La tiña capitis asociada al agente causal M. gypseum es poco frecuente en adultos y presenta mayor prevalencia en personas con edades entre los 4 a 8 años y con predominio en hombres, en menores de edad se relaciona con la baja secreción de ácidos grasos no saturados, los cuales tienen potencial fungistático, además prácticas de juegos al aire libre con roce de suelos y tierra favorecen la infección.3 Este agente se encuentra en el suelo, en donde posteriormente, y debido a contacto directo o por medio de fómites, infecta cabellos, plumas, pelos, piel y uñas de animales y personas; los más afectados son los animales de granja y las mascotas. 1,3,4
Caso clínico
Un paciente de 9 años, originario de La Carpio-León XIII, comunidad costarricense marginal, caracterizada por sobrepoblación, servicios públicos limitados y prevalencia de empleo informal, consulta en el primer nivel de atención, Área de Salud de Bagaces, por presentar una úlcera de 7 cm de diámetro en el cuero cabelludo, en forma de placa circular, descamativa, eritematosa, de borde regular, delimitada con lesiones vesiculosas con material purulento en su interior, pelo quebradizo y área alopécica. Según registro médicos, el paciente es conocido sano, no padece de alergias a medicamentos ni cuenta con antecedentes quirúrgicos o heredofamiliares. Como diagnóstico previo, se anotó absceso cutáneo y furúnculo y, debido a la abundante secreción purulenta y fiebre, ya había recibido antibioticoterapia por 10 días, pero al presentar escasa mejoría, se escaló el caso al segundo nivel de atención, al Servicio de Dermatología del Hospital Dr. Enrique Baltodano Briceño (HEBB), de la Caja Costarricense de Seguro Social (CCSS), en Liberia.
Como parte de la valoración clínica especializada en el HEBB, y ante la sospecha de micosis cutánea superficial (Figura 1), se envió al paciente al laboratorio clínico local para un raspado de la zona afectada y un examen directo con hidróxido de potasio (KOH) al 10%, prueba que demostró la presencia de abundantes hifas (Figura 2); además, se observó infección tipo ectothrix del tallo piloso, característica de las infecciones micóticas superficiales.5
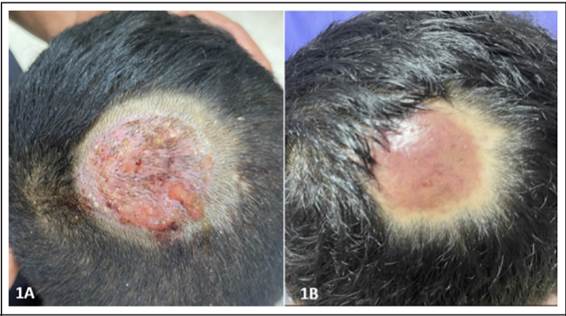
Figura 1 Lesión dérmica en cuero cabelludo. 1A. Se observa la lesión de 7 cm de diámetro en el cuero cabelludo, en forma de placa circular, descamativa, eritematosa, con borde regular, delimitada con lesiones vesiculosas con material purulento en su interior, pelo quebradizo y área alopécica al momento de la toma de muestra y previo al tratamiento antifúngico. 1B. Se observa el cuero cabelludo con curación clínica y zona de alopecia luego de la finalización de tratamiento.

Figura 2 Imágenes del hongo Microsporum gypseum aislado en el cuero cabelludo del paciente descrito en el caso clínico. 2A. Hifas largas y delgadas con microconidias agrupadas en racimos en un examen directo con KOH del raspado de cuero cabelludo. 2B. El cultivo se observa microscópicamente, con aumento 400x, utilizando azul de lactofenol y evidencia macroconidios fusiformes, con menos de seis septos, paredes delgadas, extremos ligeramente redondeados característicos de M. gypseum. 2C. Se observa macroscópicamente el cultivo micológico del raspado de cuero cabelludo en medio agar Sabouraud, las colonias tienen aspecto pulverulento en el anverso y son de color blanco-amarillento.
Posteriormente, a partir de la muestra de escamas dérmicas obtenidas del raspado de cuero cabelludo, se realizó un cultivo fúngico y, tras un periodo de incubación de dos semanas, se observó el crecimiento de colonias características de M. gypseum (Figura 2). Asimismo, en el examen microscópico de las colonias, se apreciaron abundantes microconidias agrupadas en racimos e hifas delgadas, lo que permitió identificar la especie Microsporum gyseum como agente causal de la lesión (Figura 2).
Por indicación médica, para confirmar la coinfección, se efectuó una tinción de Gram y un cultivo bacteriológico de una muestra de secreción purulenta proveniente de la lesión. Se demostró la presencia de cocos Gram-positivos y abundantes leucocitos en el frotis, además, tras un periodo de incubación de 24 horas, se aisló la bacteria Staphylococcus aureus.
Se inició el tratamiento antimicótico oral con griseofulvina (20 mg/kg/día), a dosis de 750 mg una vez al día durante 10 semanas. Durante el primer control micológico realizado luego de un mes del inicio del tratamiento, el menor sólo presentó lesiones cicatriciales, con repoblación difusa del cabello en el área afectada (Figura 1), no se registraron hallazgos de afectación de la función hepática o renal debido al uso del antifúngico.
Discusión
La literatura reporta casos de tiña capitis mayoritariamente en niños; dicho comportamiento de la enfermedad se debe a que los niños, a diferencia de los adultos, por su fisiología, secretan menor cantidad de ácidos grasos no saturados, los cuales tienen potencial fungistático e impiden el curso de la infección, siendo Trichophyton y Microsporum los géneros con más aislamientos vinculados a dicha afección.1,6-9 El caso en estudio evidencia el comportamiento epidemiológico usual, al tratarse de un niño de 9 años de edad con una micosis superficial de cuero cabelludo.
El querión Celso es una manifestación que cursa con alteraciones inflamatorias y periodos de hinchazón y descarga de material purulento, semejante a una infección bacteriana. Esto puede ocasionar un falso diagnóstico y entorpecer el abordaje terapéutico, como sucedió en este caso, debido a que inicialmente se manejó como una infección bacteriana y fue hasta que el hongo fue aislado que se inició su adecuado tratamiento.10
Por ello es que ante un cuadro inicial de alopecia se debe considerar un amplio abanico de posibilidades diagnósticas que puede incluir: la tiña capitis, querión Celso, alopecia areata, dermatitis seborreica, psoriasis e inflamación de dermis, siendo importante la observación de la lesión inicial para luego realizar el diagnóstico confirmatorio mediante los estudios histológico y/o microbiológico.1
Para establecer un adecuado diagnóstico por dermatofitos, se requiere una completa historia clínica del paciente, examinando datos epidemiológicos, sociales, zona geográfica, condiciones de vivienda y contacto con animales. En el caso expuesto, dada la situación socioeconómica del menor, así como las precarias condiciones de vivienda, con hacinamiento y escaso acceso a condiciones higiénicas adecuadas, existe una mayor predisposición a padecer este tipo de afecciones.
El paciente del caso abordado presentó una infección por Staphylococcus aureus y Microspurum gypseum; sin embargo, el abordaje practicado desde un inicio en el primer nivel de atención se centró en un diagnóstico de infección bacteriana debido al primer aislamiento obtenido y no contempló la posibilidad de coinfección, por lo que se omitió el estudio micológico.
En el presente caso, como parte del abordaje en el área de dermatología, se solicitó un examen directo con KOH con el fin de obtener un diagnóstico preliminar. El examen directo con KOH efectuado en el laboratorio clínico es un método rápido para la detección de estructuras fúngicas en una muestra clínica 6,8,9 y toma solo 30 minutos, por lo que se constituye en una sólida herramienta diagnóstica, expedita y barata, para la detección de infecciones micóticas y el diagnóstico más rápido y certero.1
Una vez aislado el agente patógeno y demostrada la infección por Microsporum sp., se debe suministrar griseofulvina,11-13 tratamiento de elección, el cual presenta hepatotoxicidad y requiere un control de función hepática pre- y postratamiento.14 En este caso en particular, el paciente fue tratado durante 10 semanas y monitoreado hasta presentar curación completa; no hubo compromiso hepático alguno durante todo este tiempo.
Finalmente, cabe destacar que el querión Celso es una enfermedad cutánea importante debido a que presenta secuelas a largo plazo en muchos casos, lleva a una alopecia cicatricial irreparable y en pacientes pediátricos alcanza una prevalencia mundial que oscila entre 5% y 10%.15 Además, es una entidad que suele ser atendida en el primer nivel de atención y, según su presentación clínica, su diagnóstico certero a veces conlleva una gran dificultad. Se cuenta con exámenes de laboratorio cuya selección es guiada por la sospecha del agente causal; en estos casos, el examen KOH por hongos es una prueba muy precisa y costo-efectiva que aporta el resultado en un plazo muy corto, lo que permite un rápido tratamiento idóneo y minimiza las secuelas que puedan afectar la calidad de vida.















