La pitiriasis rubra pilaris (PRP) es una enfermedad crónica1 cuyos primeros registros datan de 1828, por Claude Tarral, quien describe un cuadro compatible con pitiriasis rubra pilaris.2 En 1856, Devergie la llamó pitiriasis pilaris, y no fue hasta 1889, cuando Besnier le dio el nombre completo, que conocemos hoy: pitiriasis rubra pilaris.3 La etiología y su patogenia son desconocidas.4
Esta es considerada una enfermedad crónica rara, con una incidencia estimada en 1 por cada 400 000. Los estudios acerca de la epidemiología y características clínico - patológicas son insuficientes para conocer con claridad su prevalencia.5 Se ha estimado que afecta de igual manera a hombres y mujeres y que se presenta mayormente entre la primera y quinta décadas de vida.4 En estudios recientes, en los tipos juveniles hay mayor afectación en los hombres, con una proporción de 3:2 con respecto a las mujeres, y en los tipos del adulto, ambos sexos se afectan por igual.2 Se caracteriza por ser una dermatosis inflamatoria papuloescamosa e hiperquerátosica de origen desconocido, en la que se ha propuesto como etiología, anomalías en el metabolismo de la vitamina A, respuestas anormales de desencadenantes antigénicos, así como desregulación del sistema inmunitario.1,15
Tiene formas variables en su presentación, siendo Griffiths quien la clasificó en 6 tipos,4-6 como se muestra en el Cuadro1. El paciente en el que se basó dicho estudio no respondió demanera satisfactoria al abordaje inicial, por lo que se recurrió al tratamiento con lámpara excímero, del cual se propone exponer su eficacia contra esta patología.
Cuadro 1. Clasificación de la pitiriasis rubrapilaris (Griffiths)
| Tipo I Forma clásica, de inicio en la edad adulta |
| Tipo II Forma atípica, de inicio en la edad adulta |
| Tipo III Forma clásica, de inicio en la edad juvenil |
| Tipo IV Forma localizada o circunscrita, de inicio en la edad juvenil |
| Tipo V Forma atípica, de inicio en la edad juvenil |
| Tipo VI Forma asociada al virus de la inmunodeficiencia humana |
Cuadro 2 Cronología de valoraciones
| Cronología de valoraciones dermatológicas | |
| Noviembre 2014 | Lesiones maculares café claro en tronco y extremidades (asociadas a proceso inflamatorio de dermatosis previa no documentada) |
| Octubre 2017 | Lesiones en espalda. Diagnóstico diferencial linfoma cutáneo de células T tipo micosis fungoide versus pitiriasis rubra pilaris |
| 14 diciembre 2017 | Sesión anatomoclínica diagnóstico compatible con pitiriasis rubra pilar tipo IV. Se inicia tratamiento con betametasona y fototerapia |
| 2 abril 2018 | Cita control. Se suspende fototerapia por evolución clínica satisfactoria. |
| 6 abril 2018 | Reactivación de lesiones en espalda. Inicio de tratamiento con lámpara excímero |
| 2 agosto2018 | Resolución completa. Hiperpigmentaciónpostinflamatoria |
Presentación del caso
El caso fue atendido en un hospital de tercer nivel de complejidad de la Caja Costarricense de Seguro Social, el Hospital Rafael Ángel Calderón Guardia, en el Servicio de Consulta Externa de Dermatología.
Se trató de un paciente masculino un paciente masculino de 27 años, soltero, estudiante, con antecedentes personales no patológicos: consumo de marihuana y cocaína; antecedentes quirúrgicos: herniopastía y craneotomía descompresiva; antecedentes patológicos personales: diagnosticado VIH positivo en agosto de 2014, iniciando terapia antirretroviral al momento del diagnóstico. En el transcurso de ese año presentó varios internamientos por toxoplasmosis de SNC, hepatitis B y sífilis. En internamiento en 2014, fue valorado en interconsulta de dermatología por presentar múltiples lesiones maculares hiperpigmentadas, localizadas en tronco y extremidades, de color café claro. En aquel momento se relacionó con un proceso inflamatorio asociado a una dermatosis previa no documentada; además, en región plantar presentó pápulas color piel verrugosas y enduradas, las cuales impresionaban verrugas plantares. En el Cuadro 2 se evidencia la cronología de las valoraciones dermatológicas recibidas por el paciente, así como las intervenciones realizadas.
Intervención terapéutica
En 2017 consulta por aparición de placas eritematosas ovaladas con pápulas centrofoliculares en espalda, lesiones de 1 año de evolución. Presenta al menos 6 lesiones muy sugestivas de linfoma cutáneo de células T tipo micosis fungoide vs. pitiriasis rubra pilaris. Se tomó biopsia a nivel particular, sin embargo, el día de la cita el reporte histológico se encontraba pendiente. Un mes después, en la próxima cita, se valoran biopsias cutáneas, las cuales mostraron engrosamiento irregular de epidermis con escasa espongiosis focal, paraqueratosis alternante, infiltrado inflamatorio linfocítico alrededor de folículos y tapones de queratina.13-14 El diagnóstico patológico fue compatible con pitiriasis rubra pilaris tipo IV.7 Inicialmente, se trató mediante terapia tópica con betametasona y fototerapia, por 2 meses (dosis acumulada 6000mJ).
Presentó respuesta terapéutica satisfactoria, pero, dos meses después, se reactivaron las lesiones en espalda, mientras el paciente se encontraba, según el conteo de CD4 y de carga viral, en etapa C de la enfermedad de VIH.8 Se decidió abordar con lámpara excímero una vez por semana, durante un lapso de 4 meses, lo que resolvió por completo las lesiones.
Discusión
La PRP es una dermatosis difícil de tratar, que frecuentemente no responde de forma satisfactoria al tratamiento tópico y sistémico, lo que convierte su abordaje en todo un reto. Entre lasopciones terapéuticas con las que se cuenta , en primera línea, está el tratamiento tópico (con emolientes, queratolíticos, vitamina D3), el físico (fotoquimioterapia, fotoféresis extracorpórea), el sistémico (retinoides orales, metrotexato, terapia antirretroviral).4 De cualquier forma, es de suma importancia conocer el tipo de PR, para brindar el abordaje oportuno.
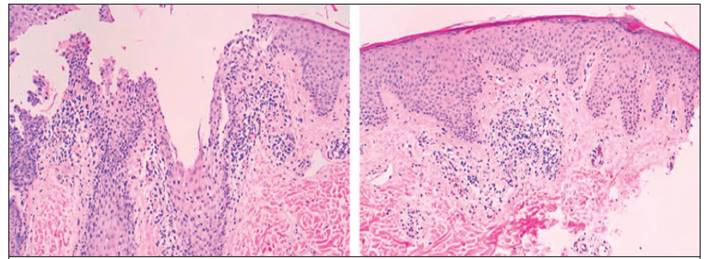
Figura 1 Biopsia de piel a nivel de espalda, donde se encuentra un infiltrado linfocítico con engrosamiento irregular de epidermis.
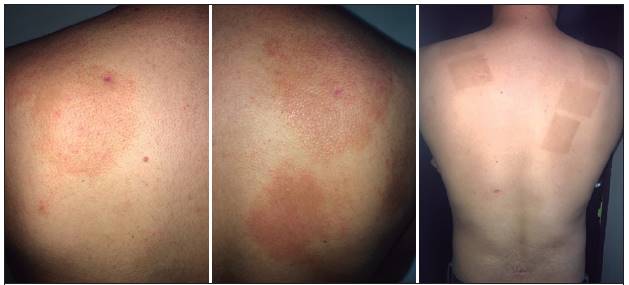
Figura 2 A y B previo a lámpara excímero: lesiones con placas eritematosas ovaladas con pápulas centrofoliculares. Figura C. Posterior a lámpara, piel se evidencia sin lesiones; únicamente se aprecia hiperpigmentación postinflamatoria.
Dados la evolución de la enfermedad y su carácter poco frecuente,4 su diagnóstico y tratamiento puede demorarse, en algunos casos, inclusive hasta 29 meses.5 Otro factor influyente es el hecho de contar con limitada evidencia en ensayos clínicos, lo que lleva a brindar un abordaje mayoritariamente empírico,9 al no poder establecerse guías de tratamiento específico y no contar con suficiente evidencia en estudios previos.6-9 En la actualidad se inicia con terapia oral con acitretina, el cual es un retinoide oral,4 y también se utiliza metrotexato, lo que presenta una respuesta variable de efectividad. En algunos casos, la fotoquimioterapia es últil;10 en los graves puede optarse por fotoféresis extracorpórea, pero no existe evidencia suficiente. Los agentes inmunosupresores, la azatioprina y los corticosteroides tienen resultados variables. La fototerapia UVB no produjo resultados beneficiosos. La UVA, por su parte, es una opción más factible, así como los fármacos inmunomoduladores y la terapia antirretroviral triple, en casos de VIH.15
Para este paciente en un inicio se planteó como diagnóstico diferencial linfoma cutáneo de células T tipo micosis fungoide (LCCT) versus pitiriasis rubra pilaris, debido a la presencia de máculas pigmentadas que pueden apreciarse en la PRP y en el LCCT, en su estadio macular. Pese a esto, la biopsia demostró el diagnóstico definitivo de PRP tipo IV. Al ser un paciente con VIH, podría haberse planteado la posibilidad de que se tratase de una PRP tipo VI, aunque no presentaba acné conglobata, liquen espinuloso o hidradenitis,11 para asociarlo con dicha clasificación.
Al principio fue tratado durante cuatro meses con un corticosteroide (betametasona) y fototerapia con una dosis acumulada de 6000 mJ. Sin embargo, solo dos días después de la suspensión de tratamiento, presentó reactivación de las lesiones. Ante la recidiva tan pronta y la respuesta no satisfactoria del tratamiento previo, se decidió tratar con lámpara excímero.
Este tipo de lámpara fue creado en 1970 y desde entonces ha tenido gran utilidad en diversas patologías oftalmológicas y dermatológicas: psoriasis, vitíligo, trastornos pigmentarios, alopecia, entre otros. Es un tipo de láser ultravioleta que actúa con dímeros de gases nobles.16
Entre las ventajas que ofrece la lámpara excímero como tratamiento están que su uso es seguro y presenta buena tolerancia, pudiendo manifestar mínimos efectos locales como eritema, abrasión, y cambios pigmentarios en el sitio de aplicación.12
El paciente recibió terapia con lámpara excímero monocromático, con una longitud de onda de 308nm,16 en un protocolo de sesiones establecidas según su tipo de piel; recibiendo de forma fraccionada, diez sesiones semanalmente. Se inició con 18 segundos equivalentes a 0,9 J /cm2, con un aumento gradual de 1 segundo cada sesión (0,05J/cm2 por sesión) hasta llegar a los 27 segundos con una dosis final de 1,35 J/cm2. Lo que evidenció no sólo mejoría clínica sino, resolución total de las lesiones cutáneas.
Cabe destacar que en las fuentes bibliográficas investigadas no se halló casos de PRP tratados con lámpara excímero. Por otro lado, teniendo en cuenta la adecuada respuesta terapéutica, su aplicación se perfila como una posibilidad adicional, en el abordaje del tratamiento físico de la PRP, en casos que no responden de manera adecuada a la terapia convencional de primera y segunda línea tópica, física o sistémica.














