Introducción
Sin duda alguna, la enfermería ha recorrido un largo camino que le ha permitido avanzar en pro de su crecimiento y fortalecimiento, tanto en los aspectos teóricos, como en el ámbito de la asistencia y/o práctica profesional. Dichos logros se han generado por múltiples causas, entre las que se destaca el reconocimiento, incorporación y la gestión del cuidado en los ámbitos reglamentario y legal en el mundo, tema que invita a examinar o meditar respecto su inclusión en la enfermería chilena.
La "gestión" fue acuñada por enfermería en la década de los sesenta desde la rama gerencial. En esa época, el término utilizado fue administración, palabra proveniente del latín que, según, Chiavenato (2001), se refiere al proceso de planear, organizar, dirigir y controlar el empleo de los recursos organizacionales para conseguir determinados objetivos con eficacia y eficiencia.
Posteriormente, en la década de los ochenta, emergieron modelos y tendencias de mercado que permearon todos los saberes, razón por la que -en la enfermería- el término administración pasó a gestión, un concepto amplio relacionado con la toma de decisiones sobre aspectos económicos, financieros y políticos. Respecto de lo anterior, surgen preguntas como ¿cuál sería entonces la relación de dicho concepto con Enfermería?, y ¿por qué esta disciplina toma el término gestión desde la industria, desde una visión mercantilista, de metas, cuando es una profesión centrada en el cuidado de las personas? Para responder a tales interrogantes, debe indicarse que la gestión ordena los recursos existentes con el fin de mejorar el resultado; es decir, mejora la eficiencia, contiene gastos, es un puente entre la salud y la economía y torna a las organizaciones más inteligentes (González, 2001). En relación con lo anterior, Ceballos (2010) agrega que la gestión es muy importante, ya que muestra la mejor forma de organizar los recursos con el fin de entregar un cuidado humano, tarea en la que debe haber conocimientos de los múltiples factores del entorno en el que se sitúa la acción de gestión (Zárate, 2004); por ende, no se trata solo de un asunto gerencial.
Por otra parte, y como contraargumento, Molina (2006) indica que los modelos de salud imperantes "se centran en una economía de mercado donde se privilegian las ganancias y la rentabilidad y, en consecuencia, la salud resulta un servicio que se vende y se compra, es decir, una mercancía" (p.149). Lo anterior se relaciona con un contexto en el que surge la globalización (Paravic, 2010), la cual ha aportado en el área de Salud -especialmente- en el uso de tecnologías, avances para el diagnóstico y tratamiento de alteraciones en salud, así como ha mejorado las expectativas de vida al nacer, entre otros aspectos. A pesar de lo mencionado, también pueden originarse desigualdades puesto que, como indica Malvárez (2007), la globalización instala un capitalismo de progreso unilateral concentrador de riqueza y poder que ha ampliado la exclusión y las inequidades en lo que respecta a las diferencias en el acceso a recursos sociales, trabajo, protección social, agua, servicios sanitarios, educación, entre otros. Esas problemáticas también permean el cuidado, el cual no logra ser integral en un contexto poco equitativo, desafío que debe asumir la enfermería (Malvárez, 2007).
Se postula que estas inequidades y la deshumanización del cuidado dificultan visualizar aspectos como la comprensión, la empatía, la ética, en resumen, el cuidado holístico o cuidado humano (Reyes, 2010). La interacción entre enfermera y paciente, cada vez más distanciada, es infravalorada tanto por los modelos administrativos, como por la ausencia de humanidad y valores espirituales (Reyes, 2010) dentro de la asistencia, afirmación sobre la que expertas postulan que el cuidado integral emerge cuando la existencia del otro adquiere importancia para uno, en consecuencia, el profesional se dispone a participar de su existencia, compartiendo y respetando sus sentimientos y emociones (Málvarez, 2007; Poblete y Valenzuela, 2007).
A pesar de lo mencionado, es necesario aclarar que la enfermería toma solo algunos aspectos del área gerencial, cuyo principal objetivo es garantizar la calidad del cuidado que se realizará con creatividad, análisis y transformación (Zárate, 2004; Oliveira y Kowal Olm, 2011). En relación con lo anterior, cabe indicar que dicha disciplina conjuga aspectos epistemológicos, éticos, teóricos y sociales, manteniendo el cuidado como su centro de estudio; para lograrlo, el profesional de enfermería utiliza herramientas propias de la gerencia para proveer, organizar, dirigir y controlar el cuidado con calidad y seguridad (Ibarra, 2006) , mediante el saber gerencial, uno de los ejes conductores para buscar el desarrollo profesional del enfermero/a (Rodríguez y Ribas, 2008).
Es por ello que la disciplina de enfermería, entiende la Gestión del Cuidado como es "un proceso heurístico, dirigido a movilizar los recursos humanos y los del entorno con intención de mantener y favorecer el cuidado, de la persona que, en interacción con su entorno, vive experiencias de salud" (Kérouac et al., 2002, p.121), por lo tanto, esto tiene un solo fin para el quehacer de enfermería, el realizar un complejo proceso que responda, a las demandas de cuidados de los usuarios, con respeto, empatía, liderazgo, ética, responsabilidad y muchas otras características que debe poseer un gestor del cuidado. Otro aspecto relevante es gerenciar los cuidados, no significa alejarse de los usuarios/as, debido a que, un buen gestor/a realiza esta acción en conjunto con la o las personas que requieren cuidados, máxime que la gestión del cuidado contribuye a la calidad, cuando su objetivo esencial es el satisfacer las necesidades de las personas (Agramonte & Farres 2010). De lo anterior, se destaca que el desafío de cuidar el mundo y cuidarlo bien atribuye incluye acción política, abogacía, participación, cooperación y renovados estilos de gestión, modelos educativos orientados a las prioridades en salud de las naciones en respecto de sí mismas y en interconexión global, así como nuevos objetivos de investigación, una enorme acción asociativa, y la definitiva e inexcusable adopción del trabajo en equipo y, la noción de intersectorialidad (Malvárez, 2007). Lo anterior significa que el profesional enfermero/a debe conocer el contexto sociopolítico en donde se desempeña, lo que cual debe inculcarse desde la formación de pre-grado, ya que dependiendo del contenido político de la formación profesional, la enfermera/o podría ejecutar su profesión y obtener una visión que contribuya a los cambios sociales en el mediano y largo plazo (Meira de Melo y Araujo do Santos, 2007).
Trás comentar lo anterior, se destaca el objetivo de este escrito, el cual es reflexionar sobre las implicaciones de la gestión para enfermería, visibilizando cómo los países latinoamericanos han incorporado la gestión del cuidado a sus normativas que, en este caso, se refiere a la experiencia chilena y las normas y aspectos legales que rigen la gestión del cuidado. Se agrega algunas sugerencias relacionadas con la formación, con el fin de favorecer el ejercicio profesional de los futuros gestores del cuidado.
Por último, cabe mencionar que para conseguir el objetivo se elaboró una revisión bibliográfica en diversas revistas de alto impacto, textos y leyes relacionadas con el gerenciamiento y la gestión del cuidado.
Desarrollo
En países latinoamericanos, como Colombia, Argentina, México, entre otros, se ha trabajado fuertemente para incorporar en los marcos legales a la profesión enfermera. Según indica González (2001), prácticamente todos los países de la región han emprendido reformas en sus sistemas de salud durante las últimas dos décadas y en muchos de ellos se incorpora avances en las herramientas y modelos de gestión. Dichos cambios se han plasmado en códigos, decretos, resoluciones y leyes, dentro de los que se enmarcan los servicios de enfermería, el cuidado y la Gestión del Cuidado, que varían según el país (Organización Panamericana de la Salud [OPS], 2001).
Como producto de todo tipo de esfuerzos, especialmente gremiales, enfermería en América Latina se ha incorporado en las reformas al obtener marcos regulatorios, claros y explícitos que les otorgan una mayor autonomía y desarrollo en sus ámbitos de desempeño. Sin embargo, no todas las/os enfermeras/os en América del Sur y Centroamérica asumen la gestión del cuidado como uno de sus ejes, como responsabilidad legal y/o rol social; por tanto, aún queda mucho por avanzar.
La gestión del cuidado desde la perspectiva chilena
Como se mencionó, para la enfermería chilena los vientos de cambio no han sido disímiles, los profesionales enfermeros/as han luchado por posicionar y visualizar su disciplina para reconquistar su autonomía profesional. Por ello, el Colegio de Enfermeras de Chile A.G, en 1996, formó una comisión de legislación en enfermería, la cual se encargó de escribir los fundamentos teórico-prácticos que se plasman en la historia de la ley y que permitirían incorporar la profesión al Código Sanitario chileno. Luego de un largo camino, la enfermería en Chile se ha insertado en un marco regulatorio que se expone a continuación:
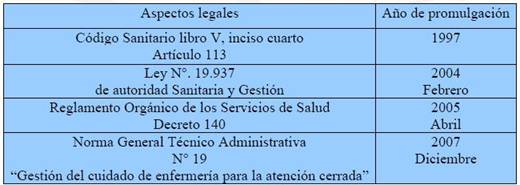
En 1997, la profesión de enfermería fue incorporada al Código Sanitario, entidad que estipula en el artículo 113,
que los servicios profesionales de la enfermera comprenden la gestión del cuidado en lo relativo a promoción, mantención y restauración de la salud, la prevención de enfermedades o lesiones, y la ejecución de acciones derivadas del diagnóstico y tratamiento médico y el deber de velar por la mejor administración de los recursos de asistencia para el paciente (Ley 19.536, 1997).
En ese sentido, la legislación chilena encomienda tres funciones a las enfermeras/os (Mosqueda & Stiepovich, 2012; Marín, 2013), sin embargo, para este artículo se detallará tan solo lo concerniente a la gestión del cuidado, comprendida como
la aplicación de un juicio profesional en la planificación, organización, motivación, y control de provisión de cuidados, oportunos, seguros, integrales, que aseguren la continuidad de la atención y se sustenten en las políticas y lineamientos estratégicos de la institución o de la empresa (Norma General administrativa N°.19, 2007).
De esta manera, ante la ley los profesionales de enfermería tienen la responsabilidad de gerenciar los recursos tanto humanos como físicos, con el fin de mejorar la entrega de cuidados, lo cual "significa, por una parte, que el cuidado es la aportación específica de la enfermera a la atención de la salud y, por otra, que un ámbito determinado de la atención de salud ha sido reservado para las y los enfermeras/os" (Milos et al, 2010). Además, jurídicamente, se reconoce su autonomía profesional, al definirla como una actividad específica y distinta a las demás profesiones de salud que no puede ser transferida, dado que requiere de un criterio profesional que, desde su planificación hasta su ejecución, responda a estándares éticos-jurídicos y científico-técnicos, logro que solo se alcanza con una profesión superior permeada por tradición y evolución histórica como la enfermería (Milos et al, 2009).
La gestión del cuidado es una labor rigurosa que requiere de análisis, deducción, discernimiento y conocimiento; es decir, la aplicación de "juicio enfermero", sustentado en el ser, saber y quehacer de la Enfermería como profesión y disciplina. Lograr dichas competencias debería permitir a los profesionales posicionarse como gestores de cuidados en sus lugares de trabajo y actores de cambio, tanto en sus esferas de desempeño como en su ciudad, región, país en vez de tan solo escudarse tras la investidura que les otorga el marco legal.
Posteriormente, en el año 2004, se promulgó la Ley de Autoridad Sanitaria y Gestión (Ley 19.937, 2004) que incorpora artículos en los que se visualiza la gestión del cuidado con un elemento fundamental para la administración pública, al punto de considerarla un requisito que los establecimientos de mayor y menor complejidad deben cumplir (Milos et al, 2010).
En el año 2005, se promulga el Reglamento Orgánico de los Servicios de Salud, el cual se refiere al nivel organizacional y a cómo será la dependencia del subdirector /a de gestión del cuidado (se especifica que los profesionales en enfermería que se desempeñan en atención cerrada, dependen de otra/o enfermera/o), además de que da cuenta del rango de acción de los gestores del cuidado.
Luego en el 2007, se promulga la Norma Administrativa N°. 19, con el propósito de establecer las normas generales para operacionalizar el "Modelo de Gestión del Cuidado de Enfermería". En ella, la gestión del cuidado se entiende como el ejercicio profesional de la enfermera sustentado en su disciplina, la ciencia del cuidar; por otra parte, se plasma las definiciones de gestión del cuidado y gestión clínica conceptos de los que se desprende los pilares fundamentales que requieren aplicar conocimientos en el ámbito clínico y en el gerencial, tales como la gestión médica de "curar" y la gestión de enfermería de "cuidar" (Norma Administrativa N°. 19, 2007). En lo anterior se indica que las responsabilidades del médico no son de competencia enfermera ni de gestión del cuidado, aclaración necesaria en lo que respecta a cuáles son las funciones y roles de la profesión y que contribuirá a disipar la pugna de poderes que obstaculiza el óptimo ejercicio del cuidado de las personas, familias y comunidad.
Otros aspectos que se incluyen en esta norma es que la Dirección del establecimiento de salud debe asegurar la continuidad y calidad de los cuidados, que la Gestión del Cuidado de enfermería debe estar representada en el nivel directivo de dicha institución, con dependencia directa del director del establecimiento y agrega que debe estar a cargo de una enfermera con formación, competencias técnicas y de gestión en el área del Cuidado (Norma Administrativa N°. 19, 2007). Lo anterior demuestra de qué forma se expresa la responsabilidad que asume el gestor del cuidado, entre lo que se destaca los profesionales de enfermería. Lo anterior invita a preguntarse si todos" los profesionales de enfermería estarán "preparados para realizar dicha tarea, ya que, si bien es cierto, no todos llegarán a ser subdirectores/ de la gestión del cuidado, cada profesional de enfermería ejerce la gestión del cuidado en su lugar de trabajo, la práctica en forma directa con los usuarios y lidera el equipo de enfermería y realiza toda la Gestión del Cuidado, razones por las que, en el currículo, se debe incorporar contenidos en función y estructura de la gestión del cuidado, dentro de los que se incluya el marco legal mencionado y el mantener actualizaciones para el posgrado.
En torno al tema, se puntualiza que quizá hay que ir más allá, así lo demuestra un estudio realizado en Brasil por Oliveira y Kowal (2011), en el que se encuestó a los superiores jerárquicos de los gestores en enfermería con el fin de construir un perfil para los gerentes en enfermería: los encuestados indicaron que el liderazgo es la competencia más importante. De igual manera, otros autores también lo califican como un componente esencial en la gestión, para lo cual los profesionales en enfermería deben prepararse, máxime considerando que el éxito del líder se relaciona con su capacidad de comunicarse con los demás y por utilizar conocimientos del poder y de política para motivar a las personas y conseguir que actúen y resuelvan los conflictos colaborando entre sí (Estefo y Paravic, 2010; Belmonte, 2003; Marriner, 2009). En este mismo sentido, una revisión publicada acerca de las competencias que dichos profesionales deben incorporar para la gestión, reportó que las competencias de egreso no son iguales a las competencias profesionales, dado que las segundas son el conjunto de competencias para el ejercicio profesional que se desarrollan con la experiencia, no solo con el aprendizaje teórico (Soto et al, 2014), lo cual fortalece la idea de que la teoría y la práctica deben mancomunarse con el propósito de que la academia desarrolle profesionales con las competencias de egreso requeridas para el ámbito gerencial, las cuales deben ser desarrolladas durante los primeros años laborales mediante programas de formación continua y ejemplos de gestión vivenciados en sus lugares de desempeño.
A pesar de que en este documento se ha presentado el marco normativo que rige para los enfermeros chilenos en el que se analiza algunos aspectos de contenido e interpretación, todavía queda preguntarse si la profesión de enfermería ha logrado posicionarse en la administración pública como gestora de cuidados y si dichos aspectos legales han sido reconocidos por los otros integrantes del equipo de salud. En relación con la primera interrogante, se puede afirmar que la enfermería en Chile ha logrado posicionarse como gestora del cuidado, ya que en la norma N°19 (Norma Administrativa N°, 19, 2007), es imperativo crear unidades de Subdirección de Gestión del cuidado. Al respecto, en el 2009 la Asociación gremial informó que de los 28 servicios de salud en Chile, 21 de ellos cuentan -al menos- con un hospital con subdirección de enfermería, además de que, tras 18 meses de instaurada dicha normativa, existen 42 unidades de gestión en el país (Colegio de Enfermeras de Chile, 2009), una gran motivación para la disciplina y la profesión para continuar unificando criterios, políticas y procesos formativos en pro de conseguir autonomía para gestionar el cuidado.
En cuanto a la segunda interrogante, la respuesta es menos favorable, ya que algunos actores del equipo de salud impugnaron el marco normativo vigente, el cual señala en forma explícita y clara que la enfermera es "la profesional a cargo de la gestión del cuidado". Un ejemplo de lo anterior sucedió en agosto del 2009, cuando el Colegio Médico de Chile exigió a la Contraloría General de la República (CGR) que revisara la norma N°.19, debido a que consideraba inconveniente separar el eje "curar" del de cuidar, ya que podría confundir a los usuarios. Entre otras apelaciones en dicho informe se destaca
que es un error de la Norma Administrativa N°.19 sostener o siquiera insinuar que el cuidado del paciente es privilegio exclusivo de una determinada profesión. Los médicos, por formación académica y por imposición ética, tienen el deber profesional no sólo de diagnosticar y tratar, sino que también de cuidar al paciente a su cargo. Muchas veces el médico se ve impedido de curar a un paciente, pero frecuentemente alivia y siempre lo conforta (Colegio Médico de Chile, 2009)., lo cual no fue aceptado por la CGR ya que se apeló al "cuidado" y no a su gestión.
En torno al tema, se observa las complicaciones y los conflictos generados por la normativa legal para el ejercicio profesional de la enfermería en cuanto a las líneas de dependencia y el trabajo multidisciplinario. A pesar de tales vicisitudes, Enfermería ha cimentado los pilares para el desarrollo de su autonomía, desde el trabajo metódico y comprometido de sus bases, de la asociación gremial y desde sus actores políticos aunque está pendiente lograr un cambio total.
Conclusión
Es imperativo que, al ejecutar sus funciones, los gestores del cuidado comuniquen su responsabilidad profesional al resto de profesionales en enfermería para que se reconozcan como gestores del cuidado, no solo en el ámbito gerencial de la enfermería, sino en la práctica clínica, ya que cada vez que deciden cómo "cuidarán", hacen un juicio profesional y valorativo desde su ámbito de conocimiento; por tanto, solo ellos saben lo que se requiere para ejecutarlo, evaluarlo y gerenciarlo.
Considerando lo mencionado, sin lugar a dudas, la gestión del cuidado es parte de la función social de los enfermeros, por lo que desempeñar el trabajo diario incorporando lo gerencial, otorgará competencias gestoras y facilitará el cuidado autónomo de dichos profesionales.